41-я неделя беременности — родить или погодить?
Содержание:
- Истинно переношенная беременность — беда для мамы и малыша
- Нужно ли сбивать высокую температуру во время беременности и какие препараты можно использовать?
- Зовите его
- Что оценивается при УЗИ в 1 триместре
- Короткая пуповина при беременности: причины и симптомы
- КЛИНИКА ПЕРЕНОШЕННОЙ БЕРЕМЕННОСТИ
- Последствия перехаживания
- Диагностика
- Что такое программа Astraia
- Причины
- Гормональные инъекции
- Последствия переношенной беременности
- Чем отличаются роды при переношенной и пролонгированной беременности
- Есть ли методы профилактики
Истинно переношенная беременность — беда для мамы и малыша
При переношенной беременности возникает много проблем.
Из-за старения плаценты, которая не может полноценно снабжать детский организм кислородом, возникает гипоксия. Природа до последнего сохраняет жизнь малыша, перенаправляя снизившийся поток кислорода и питательных веществ к жизненно важным органам (сердцу, печени, почкам, мозгу), а кожа и подкожная клетчатка при этом страдают.
Замедляется работа сальных желез, смывается и исчезает сыровидная смазка, покрывающая тельце малыша. Из-за этого кожа, оставшаяся без защиты в жидкой среде, намокает. Получается, что ребенок находится 24 часа в своеобразной «ванной». Из-за этого появляется дряблость и морщинистость кожи ножек и ручек («банные» стопы и ладони). Кожа становится раздраженной и шелушащейся.
Из-за гипоксии возникает внутриутробное отхождение мекония. Воздействие желто-зеленого первородного кала усугубляет кожные проявления. Кожа и ушные раковины в период рождения имеют необычный зеленовато- желтый оттенок.
Постепенно кислорода перестает хватать всем органам. Возникают серьезные осложнения:
- Поражения головного мозга. Гипоксия вызывает гибель мозговых клеток. У таких детей в будущем наблюдаются задержка умственного развития и нарушения работы нервной системы.
- Аспирация первородным калом. Меконий, попавший в дыхательные пути, вызывает их раздражение. Особенно опасно попадание кала в трахею. Когда ребёнок после рождения начнет дышать самостоятельно, частички мекония проникнут в легкие и бронхи, вызвав проблемы с дыханием. Такие дети дышат тяжело, задействуя все мышцы грудной клетки. Это заметно по расширенным крыльям носа, втягивающимся межреберными промежуткам и грудине, посинению ногтей и носогубного треугольника. 10% новорождённых при этой патологии умирают в первые дни после рождения.
- Поражения печени. У перезрелых малышей возникает желтуха, вызванная поражением печени, плохая работа которой, отравляет весь организм. В отличие от здоровых детей, у которых желтушность кожи проходит к 5-7 дню без лечения, при запоздалых родах она сохраняется очень долго. После рождения ребенку понадобится серьезная педиатрическая помощь.
Переношенная беременность – повод для госпитализации и срочного родоразрешения. Проводится стимуляция, а если она не дает результата – оперативное родоразрешение. Роженицам с узким тазом и неправильным предлежанием плода сразу проводят кесарево сечение.
Нужно ли сбивать высокую температуру во время беременности и какие препараты можно использовать?
Лихорадку у беременных женщин важно своевременно купировать, поскольку высокая температура может негативно сказаться на беременности. Особенно опасна она в первые 12 недель, когда происходит закладка всех органов и систем
Гипертермия у беременных женщин в течение первого триместра удваивает вероятность развития дефектов нервной трубки (в будущем это головной и спинной мозг), а также может быть связана с другими врожденными дефектами и неблагоприятными исходами у малыша .
Достоверно неизвестно, превышение какого температурного показателя несет наибольшую опасность. Так, данные когортного исследования с участием более 77 тысяч женщин показали, что частота пороков развития была примерно одинаковой среди тех, кто отмечал лихорадку ниже 39 и выше 39 градусов в первом триместре .
Препаратом выбора для снижения температуры считается парацетамол, который разрешен к применению в течение всей беременности . Кроме того, в I и II триместрах в качестве жаропонижающего и анальгетика применяют ибупрофен. Снизить риск возникновения дефектов развития вследствие гипертермии позволяют мультивитамины, содержащие фолиевую кислоту .
Зовите его
Ваш малыш все не торопится? Не стоит паниковать и суетиться! Прежде всего, обратите внимание на общее самочувствие. Нет ли отеков, застоя жидкости в организме
В случае, если налицо значительные отклонения от нормы, обязательно посоветуйтесь с врачом – возможно, стоит заранее лечь в роддом. Ну а если самочувствие хорошее, анализы в норме, то лучше и для мамы, и для ребенка денек или еще недельку побыть дома, в привычной обстановке. Не стоит торопиться заранее лечь в роддом при нормально протекающей беременности. Иначе врач начнет «торопить» малыша при помощи различных стимулирующих средств, что тоже не всегда хорошо.
Стоит проверить, как функционирует плацента. Ведь это важнейший орган, при помощи которого происходит дыхание, питание и выведение продуктов обмена плода. В течение всей беременности плацента проходит несколько стадий эволюции: формирование, рост, зрелость, старение, на каждой из которых выполняет определенные функции. Причем от качества ее «работы» будет зависеть то, насколько обеспечены потребности ребенка.
Последите за питанием – лучше, если сейчас оно будет раздельным. Не рекомендуется в этот период в больших количествах мясо, сметана, жирный творог, зрелые сыры, дрожжевые мучные и сладкие изделия. Лучше перейти на нестрогое вегетарианское меню. Суставы и мышцы, задействованные в родах, станут гибкими, пластичными. Из продуктов выбирайте фрукты, сухофрукты, мед, овощи, каши на воде, пророщенные злаки, морепродукты, орехи, зелень.
Продолжайте выполнять упражнения-растяжки, специально рекомендованные при подготовке к родам, делайте суставную гимнастику, учитесь расслабляться. Во время беременности очень важны два типа упражнений: общеразвивающие, помогающие мышцам и другим тканям подготовится к родам, и аэробические (дыхательные), укрепляющие органы дыхания и сердечную деятельность.
Помогайте себе, используя дыхательные упражнения. Это и ежедневные прогулки на свежем воздухе, и плаванье или просто водные процедуры, и собственно упражнения по дыханию. Они помогут успокоиться, расслабиться и улучшат снабжение всех тканей и органов кислородом воздуха и питательными веществами.
Не забывайте общаться со своим малышом – сейчас это очень важно. Он вас чувствует и понимает, ощущает ваше настроение и настрой на роды, слышит и «оценивает» ритм вашего сердца, улавливает вибрации голоса
Зовите малыша, приглашайте, но не торопите. Пусть он сам выберет время для своего рождения.
Когда ребенок готов к рождению, в организме матери начинают вырабатываться специальные вещества, которые и «запускают» процесс. Роды наступают в определенный момент, вне зависимости от желания матери или указаний доктора. Помните, что ребенок должен быть не только физиологически зрелым, но и психологически готовым к рождению!
Факт 1: Исследования показывают, что в 70% случаев констатация переношения беременности оказывается неправильной.
Факт 2: При истинном перенашивании УЗИ позволяет обнаружить уменьшение толщины плаценты, относительное маловодие, крупные размеры плода, более четкие контуры и утолщение костей его черепа.
Факт 3: После родов в 20 – 50 % случаев у переношенных детей наблюдаются отклонения от нормального развития.
Факт 4: Не стоит торопиться заранее лечь в роддом при нормально протекающей беременности. Скорее всего врач начнет «торопить» малыша при помощи различных стимулирующих средств, что тоже не всегда хорошо.
Журнал «Baby Land»
Консультант: Тамара Панасевич, врач акушер-гинеколог
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
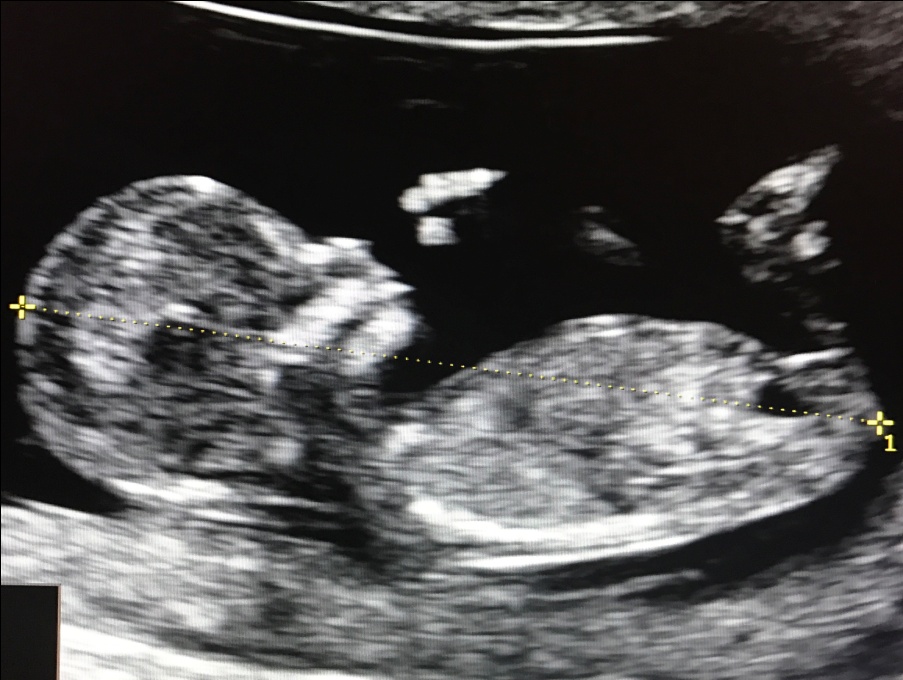
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
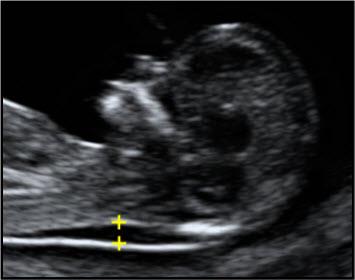
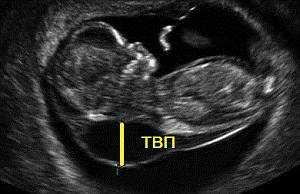
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
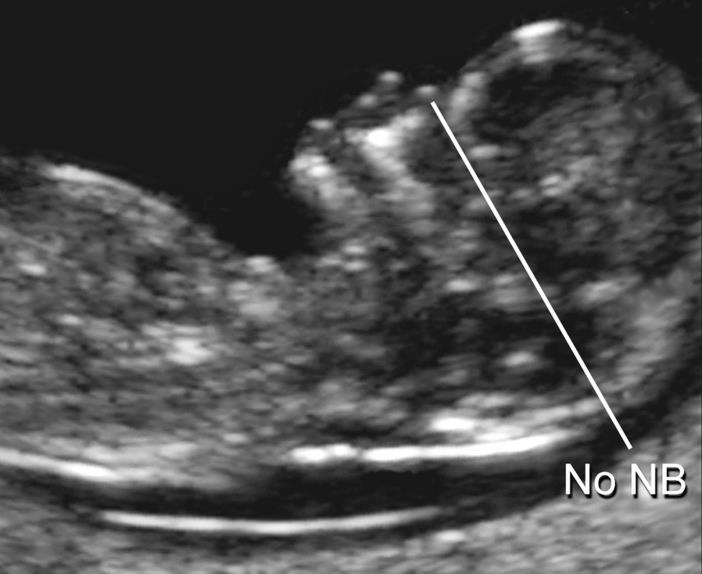
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
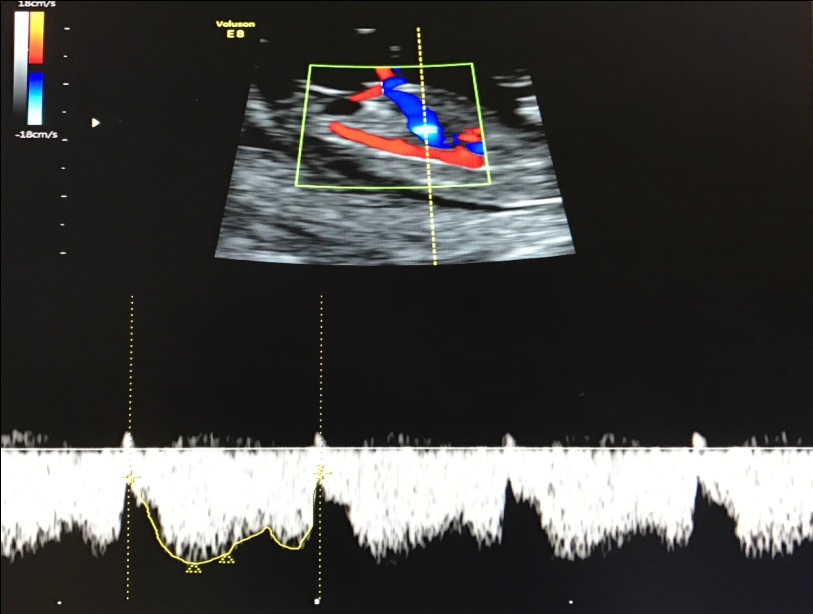
Нормальный кровоток в венозном протоке
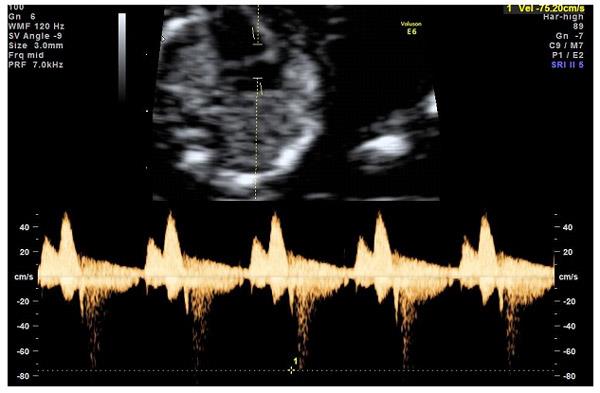
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Короткая пуповина при беременности: причины и симптомы

В норме длина пуповины у человека составляет 50-70 см. Такой размер снижает вероятность ее перекручивания, из-за которого у плода может случиться гипоксия и питательная недостаточность. Однако, достаточно часто у беременных женщин наблюдаются нарушения длины пуповинного канатика – в частности, его укорочение. Если длина органа составляет менее 50-40 см, он считается аномально коротким. В зависимости от причин патологии и размеров пуповины выделяют два вида аномалии:
- Относительно короткая пуповина. Она изначально имеет нормальный размер, но в процессе вынашивания укорачивается из-за перекручивания или обвития вокруг плода, формирования на органе варикозных узлов. Чаще всего это происходит, если будущая мама плохо питается, употребляет алкоголь и наркотики, курит, испытывает постоянный стресс, страдает хроническими общесистемными и гинекологическими заболеваниями. Такая патология представляет опасность для здоровья и жизни ребенка из-за нарушения его кровообращения и сопутствующей этому гипоксии. Однако, укороченный пуповинный канатик может самостоятельно распутаться, поэтому имеет более благоприятный прогноз.
- Абсолютно короткая пуповина. Это генетическая патология, связанная с нарушением механизма формирования плаценты. Факторами, способствующими данному состоянию, являются наследственные заболевания, хромосомные мутации. Она встречается в большинстве случаев, также несет большую угрозу плоду. Однако, в отличие от патологии предыдущего типа, абсолютно короткую пуповину невозможно лечить.
Опасность этого патологического состояния в том, что внешне оно себя ничем не выдает. Будущая мама не испытывает никаких неудобств и болезненных ощущений, ее жизни ничего не угрожает. Очень часто о том, что у нее аномально короткая пуповина, женщина узнает уже во время родов. Типичные признаки данной патологии:
- Увеличенное время родов. У впервые рожающих пациенток они могут продолжаться до 20 часов, у тех, кто до этого уже рожал повторно – до 15 часов.
- Ранний выход плаценты. В норме она рождается в течение 20-50 минут после выхода плода из родовых путей женщины. Если пуповина слишком короткая, ребенок «тянет» ее за собой, что часто сопровождается ее отрывом и кровотечением.
- Гипоксия плода. Этот симптом не является прям доказательством аномально короткой длины пуповины, так как такое состояние наблюдается и при некоторых других внутриутробных патологиях. Однако, в сочетании с приведенными выше симптомами гипоксия плода может свидетельствовать о нарушении развития или строения пуповинного канатика.
- Гиперактивность плода. При обостренной гипоксии ребенок начинает совершать энергичные движения. Его сердцебиение сначала увеличивается до 160 ударов в минуту, затем становится медленным (не более 120 сердечных сокращений). Кроме того, в околоплодных водах в результате повышенной активности кишечника плода может появиться меконий – первичный кал, состоящий из переваренных им желчи, слизи, пренатальных волос, амниотической жидкости.
Таким образом, судить о наличии у плода короткой пуповины можно либо по факту рождения, либо используя современные средства диагностики, позволяющие отследить состояние малыша во внутриутробный период.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
КЛИНИКА ПЕРЕНОШЕННОЙ БЕРЕМЕННОСТИ
Переношенная беременность имеет сглаженную клиническую картину. Истинное перенашивание проявляется отсутствием прибавки в весе у беременной женщины, происходит уменьшение окружности живота (на 5 – 10 см) так как снижается количество околоплодных вод, снижение тургора кожи, наблюдается высокое стояние дна матки, маловодие, зеленоватое окрашивание околоплодных вод, появление молока вместо молозива, ослабление или усиление движений плода (признак гипоксии), изменение ритма и частоты сердечных тонов плода, незрелость маточной шейки, крупный плод, плотность костей черепа повышена, швы и роднички узкие.
Роды при переношенной беременности часто осложненные, характеризуются ранним излитием околоплодных вод, затяжной и аномальной родовой деятельностью, родовой травмой и гипоксией плода. Внутриутробная гипоксия плода появляется в самом начале родов. Нарушение функции надпочечников плода, большие размеры плода, нарушения сократимости матки еще больше усугубляют гипоксию.
Последствия перехаживания
Самым опасным последствием перехаживания является внутриутробная смерть ребенка от гипоксии, либо смерть во время родов или в первые трое суток после них. Также у малышей, рожденных на 41 и более неделе, имеется высокий риск ДЦП, нейро-эндокринных нарушений, а в период взросления часто возникает гиперактивность и синдром дефицита внимания. Кроме того, во время родов у таких малышей встречаются травмы головного и спинного мозга. Переношенные дети рождаются с малым количеством сыровидной смазки, сниженным тургором кожи, иногда кожные покровы имеют желтый цвет, истощением жировой клетчатки и длинными ногтями на руках.
Диагностика
Во многих случаях для подтверждения переношенной беременности достаточно точного определения ее срока
Помимо данных о последней менструации, длительности менструального цикла, обращают внимание на размеры матки, данные гормонального исследования и ультразвукового сканирования
Диагностика перенашивания важна не столько для того, чтобы констатировать факт его наличия, как для определения состояния плода и плаценты. Для этого производят акушерский и внутривлагалищный осмотр. Измеряют объем живота, отслеживают динамику набора веса, анализируют активность поведения плода
Это важно, поскольку при маловодии подвижность ребенка снижается. При влагалищном исследовании определяют степень зрелости и готовности к родам шейки матки, степень плотности костей черепа ребенка
В современной медицине применяют следующие методы инструментальной диагностики:
- Допплерографическое исследование кровотока в сосудах матки и плаценты – предоставляет данные об интенсивности кровообращения, его снижение свидетельствует о нарушениях в функционировании плаценты.
- Кардиотокография – метод, позволяющий отследить динамику сокращений матки и сердечной деятельности плода.
- Амниоцентез – полученная при помощи данного метода амниотическая жидкость дает возможность проанализировать ее на наличие вредных веществ (меконий, белок), отрицательно сказывающихся на развитии плода. Зеленоватый цвет вод свидетельствует о примеси мекония и подтверждает наличие гипоксии плода.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
- синдром Дауна (трисомия 21) у плода;
- синдром Эдварда (трисомия 18) у плода;
- синдром Патау (трисомия 13) у плода;
- опасность развития ранней (до 34 недель) и поздней (после 37 недель) преэклампсии (гестоза) у самой беременной.
Причины
В основе перенашивания беременности лежит биологическая неготовность организма женщины к родам. Факторами этого являются:
- физическая отсталость в развитии;
- эндокринные патологии;
- гормональные нарушения;
- нерегулярные менструации;
- корь, краснуха и паротит в детстве;
- грипп и ОРВИ в период беременности;
- позднее половое созревание;
- нарушение метаболизма;
- воспалительные патологии половой системы;
- гестоз;
- сахарный диабет;
- ожирение 3 и 4 степени;
- патологии щитовидной железы;
- медикаментозная терапия при угрозе прерывания беременности;
- пороки развития матки;
- возраст первородящих старше 30 лет;
- нарушение функций плаценты;
- нарушение в работе надпочечников, гипофиза и гипоталамуса плода;
- тазовое предложение плода.
Перенашивание беременности имеет наследственный фактор, поэтому если у мамы или у бабушки были такие проблемы, следует об этом предупредить гинеколога.
Перенашивание может носить и психологический аспект, так наличие угрозы прерывания беременности приводит к тому, что женщина снижает свою физическую активность, что крайне негативно сказывается на родах.
Кроме того, осознанный и неосознанный страх перед родами может стать фактором задержки родовой деятельности, поэтому при возникновении этого лучше всего обратиться за консультацией к психологу.
Гормональные инъекции
Гормональные инъекции содержат в себе гормон прогестаген. Именно этот гормон, за счет постоянного проникновения в кровь, останавливает производство яйцеклеток. Помимо этого, прогестаген повышает вязкость слизи, которую вырабатывает шейка матки, и сперматозоиды не могут проникнуть внутрь.
Препарат вводят внутримышечно: в ягодицу или в предплечье. Действует он от 8 до 13 недель, в зависимости от типа инъекции. Этот метод подходит кормящим женщинам, а также тем, кто не может использовать средства, содержащие эстрогены.
Побочные эффекты: увеличение веса, головные боли, перепады настроения, болезненные ощущения в груди, менструация может стать нерегулярной или долгой, или же совсем прекратиться.
Индекс Перля: 0,3 — 1,4
Юлия Оводова: «Гормоносодержащие методы контрацепции, бесспорно, требуют дополнительного использования барьерных методов контрацепции у ВИЧ-положительных людей. Кроме того, требуется коррекция их дозы или дозы препаратов АРВТ, так как они влияют на биодоступность друг друга. Инъекция не защищает от инфекций, передаваемых половым путем».
Лилия Фаррахова: «Контрацептивные инъекции — это метод гормональной контрацепции, который содержит вещество, аналогичное естественному гормону прогестерону, который вырабатывают яичники женщины. Наиболее популярная разновидность противозачаточных инъекций — препарат Депо-Провера, который защищает от нежелательной беременности в течение 12 недель. Другой препарат Нористерат — предотвращает беременность в течение 8 недель. Оба вида противозачаточных инъекций относятся к высокоэффективным обратимым методам контрацепции с продолжительным действием. Эффективность использования противозачаточных инъекций выше 99%».
Последствия переношенной беременности
Существуют три момента, вызывающих опасения: это состояние плода до родов, процесс самих родов и состояние матери с ребёнком после родов. У переношенной беременности, так как и у недоношенной, свои опасности и проблемы. Плацента, через которую плод получает питание, постепенно стареет, нарушается её кровообращение, образуется осадок из кальция. Ребёнок начинает страдать от нехватки кислорода, возникают опасные отклонения. Минимизируется переработка глюкозы, что грозит развитием сахарного диабета. Происходит расслабление мышцы прямой кишки, кал попадает в околоплодные воды. Опасно, если ребёнок начнёт это вдыхать. После рождения его дыхательные пути не смогут нормально функционировать. Уменьшение количества вод увеличивает вероятность обвития плода пуповиной. Не меньшую угрозу таит в себе и отвердение костной структуры ребёнка. Это усложняет родоразрешение и может привести к серьёзным травмам. Малыш растёт так, будто бы уже родился, это делает его утробную жизнь некомфортной. Исчезает защитная слизь, покрывающая плод, что может вызвать инфицирование кожных покровов.
Здоровью мамочки перехаживание тоже наносит немалый урон. Родовая деятельность в таких ситуациях чаще всего выражается слабо, что приводит к затяжным родам (больше 24 часов), повышается риск повреждения самой матки или разрыва шейки матки и мышц промежности. А период послеродового восстановления чреват возникновением внезапных кровотечений.
Очень важно проводить наблюдение за состоянием здоровья переношенных детей в послеродовой период. Для таких малышей характерна низкая сопротивляемость различным заболеваниям из-за снижения работы иммунной системы организма
В некоторых случаях можно наблюдать желтуху, инфекционные поражения кожи, снижение способности к адаптации, неврологические нарушения. Исследования свидетельствуют о том, что такие детки могут начать поздно стоять и ходить.
Чем отличаются роды при переношенной и пролонгированной беременности
Рождение перезрелых детей часто сопровождается преждевременным излитием околоплодных вод, слабой или дискоординированной родовой деятельностью.
У таких новорожденных более плотные кости и немаленький вес, что затрудняет их прохождение через родовые пути. Если у обычного плода кости черепа при рождении «наезжают» друг на друга, уменьшая размеры головки, то при запоздалых родах такого не происходит. Это приводит к родовым травмам головы и переломам ключиц ребенка. Новорожденных приходится извлекать щипцами или вакуумом. Все это усугубляет и без того тяжелое состояние детей.
Переношенные малыши часто рождаются в состоянии белой или синей гипоксии, плохо кричат и тяжело дышат. У них наблюдается нарушение работы нервной системы. Дети постоянно плачут, не спят, отмечаются постоянное дрожание конечностей, губ и нижней челюсти. Глотательный и сосальный рефлекс понижены. Могут быть судороги и постоянная рвота. Такие новорожденные часто впоследствии отстают в развитии, страдают аутизмом, эпилепсией и ДЦП.
Даже при современном развитии медицины число мертворождений или появлении на свет детей с тяжелыми патологиями при истинном перенашивании достигает 30%.
У женщин часто наблюдаются разрывы шейки матки, промежности, иногда — прямой кишки. В тяжелом случае может возникнуть кровотечение, вызванное плохим сокращением маточной мускулатуры. Чтобы сохранить жизнь роженице, в исключительных случаях приходится удалять матку, лишая ее возможности в дальнейшем иметь потомство.
При пролонгированной беременности, в отличие от переношенной, роды проходят без особых осложнений. Проблемы возникают только при большом размере плода, когда врачам приходится прибегать к оперативному родоразрешению. Дети рождаются крупными, но здоровыми.
Есть ли методы профилактики
Чтобы исключить вероятность перенашивания беременности, гинеколог во время постановки женщины на учет должен внимательно изучить анамнез для оценки такой вероятности. Минимизировать риски родов после 24 недель можно, если следовать следующим правилам:
- Беременным из любых групп риска необходимо тщательно просчитывать срок родов.
- Не позже 39-й недели гинеколог должен оценить готовность матери и плода к родам.
- Если на 38-39 неделях шейка матки остаётся незрелой, женщина подлежит госпитализации.
- Необходим постоянный контроль (УЗИ и кардиотокография) за плодом после наступления 40-й недели беременности.
- При малейшем подозрении на кислородное голодание плода необходимо срочное родоразрешение хирургическим путем.
Чтобы исключить психологический фактор перенашивания беременности, следует пройти «школу будущих мам», которая функционируют при роддомах, или при необходимости обратиться за консультацией к психологу.
Рождение ребенка на сроке более 41 недели не всегда говорит о его перенашивании, так как установить четкий срок зачатия практически невозможно. Однако в любом случае беременные после 40-й неделе должны находиться на строгом врачебном контроле, чтобы при малейшей угрозе для плода было проведено экстренное родоразрешение.