Какие могут быть последствия черепно-мозговых травм у детей?
Содержание:
- Причины сотрясения
- Диагностика сотрясения мозга
- Дозировка и особенности приема препарата
- Сотрясение мозга: рентген, КТ либо МРТ?
- Что делать, если грудничок упал с дивана
- ПРОГРАММЫ:
- Прогноз. Профилактика
- Показывает ли МРТ сотрясение мозга?
- Причины сотрясения мозга
- Когда обращаться к врачу при сотрясении мозга?
- Определение болезни. Причины заболевания
- Осложнения при сотрясении мозга
Причины сотрясения
Сотрясение мозга – довольно часто встречающаяся у детей травма. Частотность этой травмы объясняется подвижностью и гиперактивностью детей. Данная травма может появиться в случае, если ребенок:
- споткнулся;
- упал;
- ударился;
Бывают и более серьезные причины сотрясений мозга – автомобильные аварии, преступные действия и т.д.
Сотрясение считается незначительным поражением головного мозга, однако пренебрегать врачебным вмешательством, осмотром и лечением не стоит. При диагностировании сотрясения головного мозга в первую очередь стоит определить нуждается ли ребенок в госпитализации или необходимости в этом нет. Стоит отметить, что легкие сотрясения можно успешно вылечить и в домашних условиях: это будет удобнее и приятнее, как для малыша, так и для его родителей. Врачи отмечают, что осмотр у невропатолога обязателен даже при легких формах сотрясения, когда лечение происходит на дому.
Диагностика сотрясения мозга
Из-за характера травмы чаще всего диагноз ставится в приемном отделении больницы, врачом бригады скорой помощи на месте происшествия или специально обученным человеком на спортивном мероприятии.
Оказывающий помощь должен осторожно провести физический осмотр, чтобы исключить более тяжелую черепно-мозговую травму, о которой могут говорить такие симптомы, как, например, кровотечение из ушей
Важно следить, чтобы дыхание пострадавшего не было затруднено. Если человек находится в сознании, ему задают вопросы для оценки умственного состояния (особенно памяти), например:
- Где мы находимся?
- Что вы делали до получения травмы?
- Назовите месяцы года в обратном порядке.
Чтобы определить, сказалась ли травма на координации движения, проводят пальценосовую пробу. Для этого человек должен вытянуть руку вперед, а затем коснуться указательным пальцем своего носа.
Если человек без сознания, его не перемещают, пока не наденут специальный защитный бандаж. Так как у него может оказаться тяжелая травма позвоночника или шеи. Отнести пострадавшего без сознания в сторону можно только в крайнем случае, если он находится в непосредственной опасности. Нужно вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного и оставаться с ним до прибытия врачей.
Дополнительные обследования при сотрясении мозга у детей и взрослых
Иногда, если есть основания подозревать более тяжелую черепно-мозговую травму, врач назначает дополнительное исследование, чаще всего — компьютерную томографию (КТ). КТ по возможности стараются не делать детям до 10 лет, но иногда это необходимо. Делается серия рентгеновских снимков головы, которые затем собираются воедино на компьютере. Получившееся изображение представляет собой поперечное сечение головного мозга и черепа.
При подозрении на повреждение костей шеи назначают рентгенографию. Это, как правило, позволяет получить более быстрые результаты.
Показания для проведения КТ при сотрясении мозга у взрослых:
- у пострадавшего не восстанавливается речь, он плохо выполняет команды или не может открыть глаза;
- наличие симптомов, позволяющих предположить повреждение основания черепа, например, у человека из носа или ушей выделяется прозрачная жидкость или появились очень темные пятна вокруг глаз («глаза панды»);
- припадок или судороги после получения травмы;
- более одного приступа рвоты после получения травмы;
- человек не помнит, что происходило в последние полчаса перед травмой;
- симптомы неврологических нарушений, например, потеря ощущений в определенных частях тела, нарушение координации и походки, а также непроходящие изменения зрения.
КТ также назначается взрослым, которые теряли сознание или память после получения травмы, а также имеют следующие факторы риска:
- возраст 65 лет и старше;
- склонность к кровотечению, например, гемофилия или прием препарата против свертываемости крови — варфарина;
- тяжелые обстоятельства травмы: ДТП, падение с высоты больше одного метра и др.
Показания для проведения КТ при сотрясении мозга у детей:
- потеря сознания дольше пяти минут;
- ребенок не может вспомнить, что происходило непосредственно перед получением травмы или сразу после этого, дольше пяти минут;
- сильная сонливость;
- больше трех приступов рвоты после получения травмы;
- припадок или судороги после получения травмы;
- наличие симптомов, позволяющих предположить повреждение основания черепа, например, «глаза панды»;
- потеря памяти;
- большой синяк или рана на лице или голове.
Дозировка и особенности приема препарата
Однозначного ответа, сколько таблеток Глицина можно принимать в день, нет. Курс и дозировка зависят от индивидуальных потребностей и учета вышеперечисленных факторов. Однако существуют разработанные рекомендации, указанные в инструкции, которых необходимо придерживаться.
При нарушениях сна (частых пробуждениях, трудностях с засыпанием и пр.) назначают по ½–1 таблетке за 20 минут до того, как лечь в постель, или сразу перед сном.
Для улучшения концентрации и памяти, при умственных нагрузках, стрессах, влекущих за собой психоэмоциональное напряжение, назначается курс на 2–4 недели с дозировкой препарата 2–3 раза в сутки по 1 табл. Аналогично средство дают детям и подросткам для коррекции социальной девиации и задержек умственного развития.
При риске ишемического инсульта взрослые могут одновременно принять Глицин в количестве 10 таблеток подъязычно, а при подозрении на уже наступивший инсульт – растолченных и немного разбавленных водой.
При наличии поражений ЦНС разного характера, которым сопутствуют перепады настроения, излишняя возбудимость, бессонница и пр., курс составляет 1–2 недели. Таблетки принимают по 1 шт. 2–3 раза ежедневно. Повторный курс осуществляется через месяц, если имеется необходимость.
В наркологии препарат используется как средство, помогающее уменьшить стресс и улучшить умственную работоспособность. При энцефалопатии и ПНС назначается курс на 2–4 недели с приемом 1 табл. 2–3 раза в сутки. Прием препарата повторяется 4–6 раз в год.
Указанная информация о том, сколько таблеток Глицина можно принимать в день, рассчитана на детей старше 3 лет, подростков, взрослых людей. Для младенцев и детей младше 3 лет дозировка снижается. При поражениях ЦНС, чрезмерной возбудимости, расстройствах сна предписывается давать по ¼–½ табл. 2–3 раза в день. Длительность курса – 1–2 недели, затем таблетки дают по ½ шт. ежедневно в течение 7–10 суток.
Сотрясение мозга: рентген, КТ либо МРТ?
Какой метод визуализации лучше всего использовать при получении травмы головы? Решить это может только врач, который подбирает подходящую процедуру в соответствии с особенностями полученной травмы и тяжестью состояния получившего ее человека.
Взрослому пациенту он назначит проведение компьютерной томографии, позволяющей получить информацию о наличии гематом внутри черепа и переломах его костей. К рентгенографии в подобных ситуациях прибегают реже. Снимки, получаемые при использовании данного метода, являются менее качественными и информативными, с их помощью невозможно узнать о кровоизлияниях. Если же КТ в медучреждении нет, пациенту сделают рентген. Детям при подобных травмах делают УЗИ головного мозга, дополняемое рентгенографией черепа. К КТ прибегают лишь при наличии серьезных повреждений.
МРТ врач назначает тогда, когда угрозы жизни пациента уже нет. Его использование позволяет узнать о наличии патологических изменений белого и серого вещества, получить улучшенную визуализацию нервной ткани, увидеть очаговые образования. После травмы этот метод диагностики используют лишь в том случае, если подозревают диффузное аксональное повреждение органа.
Следует помнить и о существующих противопоказаниях. КТ, в отличие от МРТ, не выполняют во время беременности. Также его не делают, если у пациента имеются нарушения фильтрационной способности какого-либо органа. Магнитное излучение опасно при наличии клапанов, протезов и прочих металлических имплантов.
Что делать, если грудничок упал с дивана
В большинстве случаев физиологические особенности мозга защищают ребенка от травмирования при падении. Однако оставлять без внимания такие ситуации нельзя.
Если грудничок упал с дивана, мама должна выполнить определенный алгоритм действий:
- взять ребенка на руки и успокоить;
- осмотреть голову и тело ребенка на наличие ран и ушибов;
- проверить состояние глазных зрачков: они должны быть одинаковыми по размеру, реагировать на свет;
- удостовериться, что в ушных раковинах нет крови;
- приложить холодный компресс к месту ушиба, чтобы снизить риск разрастания шишки. Если в доме нет льда, можно использовать замороженные продукты, обернутые полотенцем или пеленкой. При повреждении кожных покровов холод прикладывать нельзя;
- очистить, обработать рану антисептиком. Можно использовать перекись водорода, но лучше хлоргексидин или мирамистин. Они не вызывают болезненных ощущений;
- в случае обнаружения кровотечения нужно плотно прижать к месту раны ватный диск, смоченный в антисептике (мирамистин или хлоргексидин). Если кровотечение сильное или не останавливается более 10-15 минут, вызвать врача
- продолжать наблюдать за ребенком, убедиться, что он выполняет привычные движения;
- при появлении любых тревожных симптомов, нетипичных действий или реакций вызвать скорую помощь (см. ниже)
Грудничок упал. Когда вызывать скорую надо обязательно?
- потеря сознания, вялость, сонливость;
- непрекращающийся крик, повышенная возбудимость;
- появление тошноты, рвоты;
- изменение размеров зрачков и их способности реагировать на свет;
- нарушение координации;
- обнаружение крови или прозрачной жидкости в ушных раковинах;
- появление судорог в конечностях;
- отсутствие в поведении ранее освоенных навыков.
Что делать, пока не прибыла скорая
Если ребенок потерял сознание после падения, родители должны постараться не паниковать, а оказать первую медицинскую помощь до приезда врача:
- Нужно проверить, дышит ли малыш. Для этого можно приложить ухо к носу ребенка, но еще лучше воспользоваться зеркальцем. Если оно запотевает, то дыхание сохранено.
В этом случае нужно:
- уложить его на горизонтальную поверхность;
- немного приподнять ноги;
- повернуть голову набок;
- освободить грудь малыша от сковывающей дыхание одежды (расстегнуть пуговицы, молнию);
- обеспечить доступ свежего воздуха, открыть окно;
- при возможности поднести к носу ребенка ватный тампон, смоченный нашатырным спиртом.
- контролировать дыхание до приезда врача;
- если ребенок пришел в сознание, дать ему сладкой воды;
- Нельзя терять время, если ребенок не дышит, так как головной мозг может поддерживать функционирование без кислорода всего несколько минут. Прежде всего нужно проверить, свободны ли дыхательные пути. Если ротовая полость чистая, то необходимо провести сердечно-легочную реанимацию, которая заключается в сочетании непрямого массажа сердца и искусственной вентиляции легких. При этом ребенок должен лежать на полу, шею стоит слегка запрокинуть, можно подложить под нее валик из любой одежды.
Если малыш после падения находится в сознании, но у него присутствует один из перечисленных тревожных симптомов, то необходимо по возможности успокоить его, обеспечить минимум движений и дожидаться врача.
Особенности черепно-мозговой травмы (ЧМТ) у младенца
Черепно-мозговая травма (ЧМТ) — механическое повреждение черепа и внутричерепного содержимого: головного мозга, сосудов, мозговых оболочек, черепных нервов. ЧМТ включает в себя сотрясение, ушиб и сдавление головного мозга.
Для детей первого года жизни характерно нетипичное проявление черепно-мозговой травмы:
- потеря сознания у грудничков встречается крайне редко
- могут полностью отсутствовать привычные неврологические симптомы сотрясения мозга (нарушение координации, рвота, судороги)
- состояние ребенка после падения может достаточно быстро как улучшиться, так и значительно ухудшиться
Поэтому важно знать основные признаки черепно-мозговой травмы у младенцев:
- разный размер зрачков
- срыгивания, рвота, отказ от еды
- запрокидывание головы назад
- набухание родничка
- изменение кожных покровов на голове по типу “вдавленного мячика”
- чрезмерная сонливость
- непрекращающийся плач
ПРОГРАММЫ:
- Электроэнцефалография (ЭЭГ)
- Дневной амбулаторный видео-ЭЭГ-мониторинг (1 час, 3 часа, 6 часов)
- Ночной амбулаторный видео-ЭЭГ-мониторинг (3 часа, 6 часов, 12 часов)
- Ночной амбулаторный видео-ЭЭГ-мониторинг с полисомнографией (6 часов; 12 часов)
- Суточный амбулаторный видео-ЭЭГ-мониторинг (24 часа и более)
- Топографическое (спектральное, амплитудное, мощностное) картирование корковой ритмики
- Спектральный мощностной анализ основных ритмов ЭЭГ
- Динамическая топоскопия ЭЭГ в режиме реального времени
- Трехмерная локализация источников патологической и пароксизмальной активности Brain Loc
- Когерентный анализ биоэлектрической активности и состояния внутри– и межполушарных связей головного мозга в норме(у детей и подростков) и при патологии (у детей, подростков и взрослых)
- Оценка нейрофизиологической зрелости головного мозга у детей
- Компьютерная реоэнцефалография (РЭГ) с расширенным набором диагностических нагрузочных проб (вертеброгенных, позиционных, венозных, ликвородинамических, дыхательных и др.)
- Зрительные вызванные потенциалы (ЗВП) на реверсивный шахматный паттерн
- Зрительные вызванные потенциалы (ЗВП) на вспышку света
- Акустические (слуховые) стволовые вызванные потенциалы (АСВП)
- Соматосенсорные вызванные потенциалы (ССВП)
- Когнитивные вызванные потенциалы головного мозга (Р300)
- Контактная и бесконтактная (инфракрасная) термография
- Компьютерное нейропсихологическое тестирование)
- Стимуляционная электронейромиография — ЭНМГ (СРВм, СРВс, М-ответ, декремент-тест, F-волна и др.)
- Игольчатая электромиография (ЭМГ)
- Моторные вызванные потенциалы (транскраниальная магнитная стимуляция – ТМС)
- Компьютерная паллестезиометрия)
- Стабилометрия
- Термосенсометрия
- Транскутанная оксиметрия
- Электрокадиография (ЭКГ)
- ЭКГ с нагрузочными пробами
- Мониторинг ЭКГ по Холтеру
- Кардиоинтервалография
- Суточный мониторинг АД (СМАД)
- Спирография
- Пульсоксиметрия
- Респираторный мониторинг (РМ)
- Кардиореспираторный мониторинг (КРМ)
- Полисомнография (ПСГ)
- Нейропсихологическое тестирование
- Экспериментальное психопатологическое исследование
Прогноз. Профилактика
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
- нарушения когнитивных функций (снижения концентрации внимания, ослабление памяти) и лабильность психики (депрессия, раздражительность, чувство тревоги);
- отклонения в физическом благополучии (головокружение, головные боли, нарушение сна, быстрая утомляемость, раздражительность от звуковых и световых источников).
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
- использование спортивной экипировки и защитного шлема во время занятий спортом (борьбы, бокса, хоккея, катания на коньках, велосипеде или роликах);
- пристёгивание ремней безопасности специальных детских кресел в автомобилях;
- соблюдение правил дорожного движения;
- обустройство дома мебелью, безопасной в эксплуатации;
- поддержание чистоты в помещениях (сразу вытирать жидкость, разлитую на пол);
- соблюдение мер безопасности на уроках физической культуры и трудового обучения, а также правил санитарных требований к устройству, оборудованию и содержанию жилых помещений в детских учебных и воспитательных учреждениях.
Показывает ли МРТ сотрясение мозга?
При помощи данного метода вещество мозга визуализируется с минимальной толщиной среза – от одного миллиметра. Данная технология получила большую популярность благодаря высокой разрешающей способности. При ее использовании врач быстро получает точный снимок, позволяющий ему сделать правильные выводы и предпринять необходимые действия, направленные на лечение пациента. При сотрясении мозга при помощи МРТ можно определить следующие параметры:
- структуру мозга;
- размеры и расположение определенных участков;
- наличие различных новообразований;
- текущее состояние кровеносных сосудов и т.д
Если анатомические повреждения органа после получения травмы отсутствуют, МРТ продемонстрирует нормальное состояние тканей. Более информативным в таких случаях является метод компьютерной томографии. С его помощью можно определить разрыв сосуда, гематому (скопление крови), перелом костей черепа и многие другие патологические изменения. Вышеперечисленные осложнения могут наблюдаться при сдавливании либо ушибе головного мозга.
В каких случаях после травмы необходимо делать МРТ головного мозга?
Специалисты в остром периоде травмы обычно советуют пациентам сделать КТ. С помощью компьютерной томографии можно оценить тяжесть повреждений, рассмотреть состояние органа, определить оптимальную тактику лечения. Компьютерную томографию назначают пациентам при наличии у них признаков сотрясения мозга, при обнаружении в ходе визуального осмотра пострадавшего различных повреждений шеи и головы, ушибов. МРТ при ЧМТ назначают только через недели либо месяцы после происшествия, в случае сохранения у пациента следующих жалоб:
- систематическое головокружение;
- повышенное потоотделение;
- ухудшение памяти, снижение концентрации внимания;
- сильная шаткость походки и т.д.
У маленьких детей и стариков обычно присутствует иная симптоматика. После удара они могут и не потерять сознание. Для детей характерно изменение активности, учащение срыгивания, сонливость. Пожилые люди обычно жалуются на изменение когнитивных функций, снижение концентрации внимания. Детям и старикам бывает трудно самим определить силу удара головой и тяжесть последствий, поэтому за их состоянием нужно очень внимательно следить. Пожилым людям при подобном происшествии делают КТ, а младенцам – рентген черепа и УЗИ мозга. МРТ назначают в том случае, если симптоматика сохраняется через две недели после происшествия.
Людям старше восемнадцати лет, поступающим в стационар с подозрением на травму головы, делают КТ. Этот метод диагностики является высокоинформативным в отношении внутричерепных кровоизлияний, кровотечений, переломов костей черепа
Выполняется компьютерная томография быстро, что очень важно, ведь счет при тяжелых травмах зачастую идет на минуты. Когда опасность для жизни пострадавшего исчезает, ему могут назначить МРТ, чтобы уточнить состояние мозговых структур
Динамику оценивают обычно через полгода после получения травмы либо перед проведением реконструктивной операции.
Причины сотрясения мозга
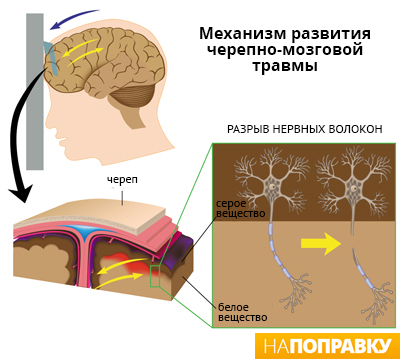
Сотрясение происходит, когда удар по голове приводит к внезапному нарушению работы участка головного мозга под названием ретикулярная активирующая система (РАС, ретикулярная формация)
Она находится в центральной части мозга и помогает управлять восприятием и сознанием, а также выступает в роли фильтра, позволяя человеку игнорировать ненужную информацию и концентрироваться на важном
Например, РАС помогает делать следующее:
засыпать и просыпаться по необходимости;
услышать в шумном аэропорту объявление о посадке на нужный рейс;
обращать внимание на интересные статьи при беглом просмотре газеты или новостного интернет-сайта.
Если травма головы настолько тяжелая, что приводит к сотрясению, головной мозг ненадолго смещается со своего привычного места, что нарушает электрическую активность клеток мозга, из которых состоит РАС, что, в свою очередь, вызывает симптомы сотрясения, например, потерю памяти или кратковременную утрату или помутнение сознания.
Чаще всего сотрясение головного мозга случается в автомобильных авариях, при падении, а также занятиях спортом или во время активного отдыха. Наиболее опасными в плане получения черепно-мозговых травм видами спорта являются:
- хоккей;
- футбол;
- езда на велосипеде;
- бокс;
- боевые искусства, например, карате или дзюдо.
Когда обращаться к врачу при сотрясении мозга?
После травмы головы необходимо обратиться к врачу, если:
- был эпизод потери сознания;
- не удается вспомнить, что происходило перед травмой;
- беспокоит постоянная головная боль с момента получения травмы;
- наблюдается раздражительность, неусидчивость, апатия и безразличие к происходящему вокруг — это наиболее распространенные признаки у детей младше 5 лет;
- есть признаки дезориентации в пространстве и времени;
- в периоды, когда человек обычно бодр, одолевает сонливость, не проходящая больше часа;
- появился большой синяк или рана на лице или голове;
- нарушилось зрение, например, у человека двоится в глазах;
- не получается писать или читать;
- нарушена координация, возникают трудности при ходьбе;
- слабость в одной части тела, например, в руке или ноге;
- появился синяк под глазом при отсутствии каких-либо других повреждений глаза;
- внезапная потеря слуха в одном или обоих ушах.
При приеме варфарина после черепно-мозговой травмы необходимо обратиться к врачу даже при хорошем самочувствии. Человеку в состоянии алкогольного или наркотического опьянения при получении черепно-мозговой травмы также следует обратиться в приемное отделение больницы. Зачастую окружающие не замечают признаков более тяжелой травмы головы.
Определенные факторы делают человека более уязвимым к последствиям черепно-мозговой травмы, а именно:
- возраст от 65 лет и старше;
- перенесенная операция на головном мозге;
- заболевание, усиливающее кровотечение, например, гемофилия, или повышающее свертываемость крови, например, тромбофилия;
- прием препаратов против свертываемости крови (например, варфарина) или аспирина в малых дозах.
Диагностикой и лечением сотрясения мозга и его последствий занимается невролог, найти которого можно здесь.
Следует вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного, если у человека наблюдаются следующие симптомы:
Определение болезни. Причины заболевания
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев).
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
- дети до 5 лет;
- пациенты от 15 до 25 лет.
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:
- травмы в процессе рождения;
- падение младенцев и детей до трёх лет с кроватей, пеленальных столов, из рук родителей, колясок
- нарушение координации в результате непропорционального физического развития тела у детей до трёх лет (большой вес головы) и падение вниз головой при резком ускорении или торможении (в этом возрасте дети ещё не научились страховать себя руками во время падения);
- удары при падении детей 4-7 лет с высоты (детских горок, качелей, подоконников или деревьев);
- нарушение правил дорожного движения и автомобильные аварии с нефиксированным ребёнком в специальном автомобильном детском кресле;
- нарушение техники безопасности и отсутствие/неисправность спортивной экипировки во время подвижных игр и спортивных соревнований.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Осложнения при сотрясении мозга
Среди последствий сотрясения мозга имеются многочисленные и различные по проявлениям осложнения. Так, многократные (повторные) сотрясения вызывают состояние, именуемое dementia pugilistica, или энцефалопатией боксеров; это форма паркинсонизма посттравматического характера, характерная для людей, профессионально занимающихся боксом и периодически переживающих головные травмы. В работах Г. Мартленда, описавшего этот синдром, указываются характерные признаки посттравматической энцефалопатии: небольшое отставание в движениях одной ноги или «шлепки» стопы на ранних стадиях, иногда проблемы с удержанием равновесия, пошатывание; у части больных присутствует хорошо заметная замедленность действий, периодическая спутанность сознания. Иногда проявления болезни остаются слабо выраженными, в других случаях явственно наблюдается волочение ног, заторможенность в движениях, специфические психические нарушения (например, уменьшение используемого словарного запаса), дрожь головы и конечностей.
Осложнения в результате травмы головы могут быть самыми тяжелыми, поэтому на вопрос – что делать при сотрясении мозга – ответ однозначный: обращаться к врачу; ведь черепно-мозговая травма любого типа и степени тяжести может привести к изменению психической составляющей личности и/или физическим нарушениям. К таким осложнениям относятся:
-
Возникновение специфической реакции на прием алкоголя или инфицирование организма: в нетрезвом состоянии, при гриппе или ином инфекционном заболевании, у больного наблюдаются помрачение сознания (делирий), вспышки перевозбуждения и другие расстройства психики.
-
Расстройства вазомоторного типа, связанные с изменением сосудистого тонуса. Обычно они проявляются:
— настойчивыми, непреходящими головными болями, интенсивность которых резко усиливается при физических нагрузках на организм или просто резких движениях;
— возникающими при физических усилиях и наклоне тела головокружениями;
— чередованием приливов крови в область головы и последующей резкой бледности с повышенной потливостью (часто такие проявления бывают ассиметричными и захватывают какую-либо одну половину головы);
— быстрым наступлением общей усталости, отсутствием концентрации внимания.
-
Неконтролируемые всплески эмоций, повышенная раздражительность, склонность человека быстро возбуждаться, легко впадать в ярость, часто с проявлением агрессии по отношению к окружающим. Довольно часто за агрессивными вспышками следует период раскаяния, и больной искренне извиняется за свое поведение.
-
Проявление симптомов сотрясения мозга в виде приступов судорог, схожих с эпилептическими припадками.
-
Приобретение личностью больного параноидных качеств, а также невротические состояния, когда человек чрезмерно нервничает по любому поводу, тревожится, испытывает страх. Больные утрачивают способность к сосредоточению, жалуются на головные боли, нарушения сна; присутствуют вазомоторные нарушения.
К более редким осложнениям относятся психотические расстройства (психозы), когда больной галлюцинирует, бредит, плохо воспринимает действительность. В отдельных случаях нарушения психики могут привести к деменции – приобретенному слабоумию, характеризующемуся серьезными сдвигами мышления, памяти, утратой критического отношения и способности ориентироваться в реальном окружении, апатичными состояниями.
Чаще других, по мнению специалистов, встречается такие последствия сотрясения головного мозга, как специфический посткоммоционный синдром (название образовано от латинских слов post – «после» и commotio – «трясение»). Он может проявиться и через месяц, и через год после перенесенной травмы в виде резких, труднопереносимых головных болей, приступов головокружения, беспокойного состояния и нарушения режима сна, проблем с концентрацией на каком-либо привычном деле. Психотерапевтическое лечение сотрясения мозга (точнее, его последствий) в этом случае редко оказывается эффективным; рекомендуется симптоматическое лечение, но следует помнить, что прием сильных обезболивающих препаратов может оказаться опаснее самой болезни и стать причиной развития медикаментозной зависимости.