Насморк у грудничка
Содержание:
- Диагностика и лечение бронхита
- Причины повышения частоты дыхания
- Особенности острого и хронического бронхита у детей
- Эндокринная система
- Профилактика бронхита у детей
- Меры предотвращения
- Что это значит
- Насморк
- Разновидности затрудненного дыхания
- Что принимать при вирусной инфекции у грудного ребенка?
- Сухие корки в носу
- Датчик дыхания – спокойствие для родителей и здоровье для малыша
- Хирургическое лечение атрезии хоан в Национальном медицинском исследовательском Центре оториноларингологии ФМБА РОССИИ
- Причины бронхита у детей
- Показания к началу Заместительной почечной терапии – гемодиализу:
Диагностика и лечение бронхита
Диагностика бронхита у детей важна в общей программе лечения. Помимо самого заболевания, диагностика помогает определить форму, стадию и возможные осложнения. Диагностируют бронхит у детей следующими способами1:
- Сбор анамнеза у ребенка и родителей;
- Выявление кашля и определение его продолжительности;
- Физикальная диагностика, включающая в себя пальпацию, общий внешний осмотр и прослушивание грудной клетки фонендоскопом;
- Рентгенологическое исследование.
В большинстве случаев этих способов диагностики достаточно, и дети легко их переносят. Но могут применяться и другие способы диагностирования: общий анализ крови, спирометрия (измерение объема легких) и бронхография.
Наука накопила немало знаний о респираторных заболеваниях и их конкретных возбудителях. Применяются и хорошо изучены методы лечения и диагностики у детей, но универсального средства до сих пор нет. Лечение должно быть комплексным.
Одним из интересных и действительно важных достижений науки последних лет можно назвать отказ от тотального выписывания антибиотиков при любой форме бронхита. Учитывая, что заболевание чаще возникает из-за вирусов, антибиотики никак себя на проявляют в лечении основной проблемы и сильно вредят неокрепшему детскому организму. Лечение антибиотиками признано нерациональным5.
Однако хронический бронхит, вероятно или подтверждено вызванный бактериальной инфекцией, лечить антибиотиками необходимо, иначе возможен риск серьезных осложнений. Все упирается в точную диагностику и определение причины заболевания, а далее должен выстраиваться грамотный план лечения.
В большинстве случаев лечение сводится к помощи организму в борьбе с вирусной инфекцией, породившей бронхит. В бой должен вступить иммунитет, ему необходимо помочь и предоставить для борьбы все условия.
Учитывая серьезность течения и разные причины заболевания, лекарственные препараты для лечения бронхита у детей должен назначать только лечащий врач-педиатр или ЛОР3:
- Жаропонижающие средства;
- Противокашлевые препараты;
- Иммуностимуляторы;
- Противовирусные препараты;
- Противоаллергические препараты;
- Антигистаминные препараты;
- Отхаркивающие препараты, муколитики и бронхолитики;
- Растительные препараты с отхаркивающим эффектом;
- Антибиотики в самых серьезных случаях заболевания.
При лечении детей хорошо проявили себя ингаляционные способы доставки лекарственного препарата, массаж грудной клетки и электрофорез. Лечение бронхита у детей в домашних условиях должно включать в себя обильное питье, увлажнение воздуха и гипоаллергенное питание.
Учитывая, что основной причиной развития бронхита является вирус, стоит сосредоточиться на поддержании и развитии иммунитета, особенно в холодное время года. Для поддержки или восстановления функций защиты могут применяться вспомогательные лекарственные средства. Среди них особо выделяется ИРС — комплексный лекарственный препарат на основе бактериальных лизатов6.
Иммуномодулятор ИРС19 прошел проверку временем7. Препарат успешно противостоит патогенным бактериям на слизистых оболочках дыхательной системы, препятствуя размножению инфекции. При его использовании может существенно сократиться частота респираторных заболеваний, а также снижается суммарная потребность в антибактериальной и противовоспалительной терапии8.
Принцип действия препарата основан на иммуностимуляции. В составе присутствуют лизаты бактерий распространенных возбудителей инфекций. ИРС19 активирует и стимулирует местный иммунитет, тем самым удерживая ворота, в которые пытаются ворваться различные респираторные инфекции. После применения препарата, организму легче справиться с бактериями, которые могут осесть на бронхах6.
Причины повышения частоты дыхания
Ребенок часто дышит по следующим причинам:
- Повышенная активность. Малыш ползал, пытался ходить, переворачивался с одного бока на другой;
- Плач. После продолжительной истерики дыхание сбивается, восстанавливается только, когда ребенок успокоится. Он может продолжать всхлипывать даже во сне. Значит, и дышать малыш будет неравномерно;
- Инородное тело в носу или горле;
- Инфекции дыхательных путей;
- Аллергическая реакция;
- Проблемы с сердечно-сосудистой системой;
- Бронхиальная астма.
Обратите внимание! Без осмотра врача нельзя однозначно ответить на вопрос, почему у грудничка учащенное дыхание. Оно может быть вариантом нормы или стать признаком патологии, которую необходимо лечить
Учащенное дыхание может начинаться у ребенка во сне, если он лег отдыхать в перевозбужденном состоянии. Малыш не справляется с потоком полученной за время бодрствования информации, может всхлипывать, иногда дергаться. Главное, чтобы температура оставалась в норме, а кожные покровы не меняли цвет.
Особенности острого и хронического бронхита у детей
В большинстве случаев врачи справляются с лечением острой формы бронхита у детей. Если спустя четыре недели ребёнок продолжает кашлять, то диагноз меняют на затяжной бронхит. Подобное состояние продолжается до нескольких месяцев.
Главная опасность острой формы заключена в последствиях и осложнениях бронхита у детей. Про риск развития хронического бронхита или пневмонии уже говорилось. Возможно также перерастание в обструктивный бронхит, при котором начинаются проблемы с самим дыханием из-за отека и спазма. Развивается дыхательная недостаточность, одышка, становится тяжело дышать, что несет реальную угрозу жизни, особенно если ребёнок еще мал и с трудом может объяснить свои ощущения. В таком случае нужно как можно скорее обратиться к врачу, а при резком ухудшении состояния или выраженном ограничении дыхания — незамедлительно вызвать скорую помощь5.
Педиатры успешно проводят лечение острого бронхита у детей, но с хронической формой все сложней. Ее достаточно тяжело обнаружить у ребенка, ведь официально, диагноз ставится по прошествии двух лет минимум.
Для выявления хронической формы может потребоваться дополнительная диагностика, наблюдения, сбор анамнеза (опрос) у родителей. Сопоставив все данные, наблюдения, врач может поставить правильный диагноз.
При выявлении хронической формы важно вовремя замечать обострения заболевания, а также его ремиссии (затихание). Когда организм ребёнка атакует очередной приступ, проявляются следующие симптомы интоксикации:
- Возникает головная боль, слабость, ухудшается общее самочувствие;
- Повышенная потливость, особенно ночью;
- Ощущается постоянная усталость;
- Может повыситься температура.
Когда наступает ремиссия, все симптомы уходят, как сам кашель5.
Недавно терминология хронического бронхита у детей порождала споры в медицинском сообществе. У взрослых людей толчком для формирования хронического заболевания становятся курение или работа, связанная с опасным химическим или механическим производством (например, шахтеры). По понятным причинам, подобное не может относиться к ребёнку. Однако хронический бронхит у детей возникает довольно часто.
Также дети чаще страдают от бактериальной инфекции. Возможно, это связано с тем, что иммунитет в раннем возрасте еще плохо сформирован. Любое острое респираторное заболевание открывает доступ к бактериальному заражению, иммунитет просто не успевает среагировать, так как занят вирусной инфекцией2.
Эндокринная система
Кора надпочечников незрелая, поэтому она быстро истощается, что приводит к замедленной выработке гормонов — развивается временная надпочечниковая недостаточность.
Между тем, например, кортизол необходим для обеспечения реакции на стресс (роды) и адаптации к внеутробным условиям жизни. Проявляется надпочечниковая недостаточность ухудшением общего состояния крохи: уменьшается количество мочи, резко падает артериальное давление, понижается температура тела, учащается пульс и другие признаки.
У недоношенного ребенка временно понижена функция щитовидной железы. Состояние проявляется затянувшейся желтухой новорожденных, склонностью к отекам, нарушением ритма и глубины дыхания, замедленным нарастанием массы тела и другими признаками.
Профилактика бронхита у детей
Вопрос профилактики бронхита у детей стоит особенно остро, ведь детский организм, с неокрепшим иммунитетом, постоянно находится в зоне риска. Особенно при посещении детского сада или школы.
Общая профилактика, доступная каждому, должна сводиться к усилению иммунитета ребенка, для этого применяются следующие мероприятия:
- Легкое закаливание — после года вполне разумно;
- Проветривание помещений;
- Прогулки на свежем воздухе;
- Употребление качественной пищи, в том числе овощей и фруктов;
- Поддержание влажности в помещении для сна;
- Ограждение от провоцирующих болезнь факторов — табачный дым, пыль и различная химия в составе воздуха;
- Физическая активность.
Меры предотвращения
Всегда легче не допустить проблему, чем потом решать ее последствия, апноэ у новорожденных – не исключение. Рекомендуемая профилактика заключается в соблюдении следующих условий. Отказ от курения во время беременности. Часто это основной фактор появления апноэ. До 2-х летнего возраста ребенку желательно спать без подушки и на жестком матрасе.
Избегать ситуаций, когда ребенок спит на животе. Стараться переворачивать его на спину или бок. Температура воздуха в комнате, где спит малыш, не должна подниматься свыше 22 оС; помещение должно регулярно проветриваться. Духота способствует замедлению дыхания, поэтому не нужно заматывать недоношенных детей в кучу одеял.
До 2-х лет ребенок спит в комнате с родителями, чтобы те регулярно контролировали его сон и дыхание. Существуют специальные приборы, фиксирующие динамику дыхания ребенка, и если во время сна оно пропадет – прозвучит звук. Но использовать такие приспособления нужно только по предписанию доктора.
Итак, дети, предрасположенные к обструкции, должны находиться под наблюдением доктора. А молодым родителям в случае начала приступа нужно соблюдать спокойствие и четко выполнять все прописанные действия. С возрастом эта патология проходит и дыхание нормализируется.
Что это значит
Микропластиком называют частицы пластика размером меньше 5 мм. В последнее время его находят в различных местах, — от организма животных до прохладительных напитков. В связи с этим мировое научное сообщество пытается выяснить возможные последствия данного феномена.
Согласно недавнему исследованию швейцарских ученых, в различных видах пластика содержится более 10 тыс. химических веществ, 2,4 тыс. из которых представляют потенциальную опасность для организма человека. Однако эксперты отмечают, что из-за недостатка информации тяжело дать полную оценку рискам для здоровья и принять соответствующее законодательное регулирование.

Зеленая экономика
Микропластик в Средней Волге: новое исследование независимых экологов
Что касается младенцев, в настоящее время они получают повышенную концентрацию микропластика, — по оценкам специалистов, в процессе нагревания и встряхивания жидкости в пластиковых бутылочках высвобождаются миллионы частиц микропластика, которые попадают в организм новорожденных.
«К сожалению, в современных реалиях жизни младенцы подвергаются воздействию множества разнообразных вещей, и мы не знаем, к каким последствиям это может привести в их дальнейшей жизни», — комментирует результаты исследования его соавтор Курунтачалам Каннам.
Насморк
Первая мысль у родителей, если ребенок крякает носом — это насморк. При этом редко учитывается, что насморк — это симптом, а не болезнь, и проявляется в следующих состояниях:
- Инфекция вирусная, реже бактериальная.
Насморк, вызванный инфекцией дыхательных путей, сопровождается интенсивным образованием слизи, из-за чего ребенок не может свободно дышать через нос и задыхается. У больного наблюдаются и другие симптомы простуды — чихание, кашель, покраснение горла, повышение температуры тела. - Психологический насморк.
Бывает, что кроха в 2 месяца рычит носом, но других симптомов болезни нет — бодрый и активный, температура в норме. Тогда не о чем беспокоиться — наверняка имеете дело с соленым насморком. У новорожденных, а также у детей до 3 месяцев слизистые оболочки более влажные, чем у взрослых. Слизи может быть столько, что это похоже на насморк. Однако это явление не имеет ничего общего с заболеванием, и лечение не требуется. - Аллергический ринит.
Что может вызвать аллергию? По сути, детская комната, полная потенциальных аллергенов — это и шерсть животных, пыль (а точнее — вездесущие клещи), бытовая химия, которой мама мыла полы или стирала постельное белье. При аллергическом рините из носа выделяется большое количество жидкости, прозрачная слизь, ребенок часто чихает, у него красные глаза, возникает слезотечение.
Разновидности затрудненного дыхания
Проблемы с дыханием появляются на фоне инфекционных заболеваний, воспалительных процессов. Чтобы помочь малышу, нужно обратиться к врачу. Только он сможет сказать, есть ли отклонения от нормы, и при необходимости назначить лечение.
Жесткое
У здорового ребенка слышен только вдох. Выдох остается практически незаметным. Вдох более продолжительный. Выдох происходит без усилий. Если он становится шумным, длительность увеличивается, говорят о жестком дыхании.
Тяжелое
Даже у грудного ребенка может начаться одышка. Обычно она сопровождает воспалительные и инфекционные процессы в бронхах. Часто при этом начинается кашель, возникает чувство сдавленности в грудной клетке. Тяжелое дыхание может появиться при ларингите, ангине, аллергии.
Частое
Дыхание новорожденного может меняться. Так иногда малыши перестают дышать на 10-15 секунд. Подобное чаще происходит с недоношенными детьми. После дыхание может участиться, затем восстанавливается. Если такие случаи приобретают постоянный характер, нужно проконсультироваться с педиатром.
Обратите внимание! Учащенное дыхание, сопровождающееся кашлем, может свидетельствовать о наличии пневмонии. При этом малыш отказывается от еды, становится беспокойным, у него поднимается температура
Частое дыхание на фоне изменения в поведении – повод для вызова скорой помощи.
Хрипота
Хрипы появляются при сужении просвета дыхательных путей. Подобный симптом чаще всего сопутствует ларингиту, бронхиту. В первом случае поражается гортань, голос при этом становится сиплым. В тяжелых случаях начинается ложный круп, грозящий удушьем. Если мокрота скапливается в области бронхов, то дыхание также меняется. Хрипы могут быть слышны даже на расстоянии. Инородное тело, случайно проглоченное крохой, также может привести к затруднению дыхания, появлению посторонних звуков.
Что принимать при вирусной инфекции у грудного ребенка?
Один из препаратов, который может применяться для лечения самых маленьких детей, в том числе новорожденных и недоношенных детей с гестационным возрастом менее 34 недель – это противовирусный препарат ВИФЕРОН.
ВИФЕРОН обладает широким спектром противовирусной активности. Альфа-2b интерферон, который входит в состав препарата, создан на основе современных технологий. Противовирусные свойства позволяют ему блокировать размножение вируса, а иммуномодулирующий эффект способствует восстановлению иммунитета. Препарат разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов (витамины С, Е и другие) усиливается противовирусное действие интерферона.
Для лечения детей до года применяется препарат ВИФЕРОН в форме свечей и геля. Мазь используется для лечения детей старше 1 года.
Детям до 7 лет, в т.ч. новорожденным и недоношенным с гестационным возрастом более 34 недель, назначают ВИФЕРОН Свечи (суппозитории) 150 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. По клиническим показаниям терапия может быть продолжена. Перерыв между курсами составляет 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150 000 МЕ по 1 суппозиторию 3 раза в сутки через 8 ч ежедневно в течение 5 суток.
В статье «Острые респираторные инфекции у детей: оптимизация тактики терапии» описаны результаты исследования применения препарата ВИФЕРОН при лечении ОРВИ и гриппа.1 В группе, состоящей из детей разных возрастов, получавших препарат, наблюдалась положительная динамика: температура тела стремилась к нормальной, уменьшались симптомы интоксикации, снижалась интенсивность вплоть до прекращения катаральных явлений (кашля, насморка) и респираторного синдрома (затруднения дыхания) в среднем на двое суток раньше, чем в контрольной группе. Для детей, находящихся на лечении в условиях стационара, частой проблемой и угрозой затянуть лечение и получить осложнения основного заболевания становится внутрибольничная инфекция
Важно, что среди малышей, которые получали ВИФЕРОН, инфицирование случалось в два раза реже
В зависимости от рекомендаций педиатра для лечения ОРВИ необходимо 3-5 раз в день в течение 5 дней наносить полоску ВИФЕРОН Гель длиной примерно 0,5 см на слизистую оболочку носа. До этого слизистую лучше промыть солевым раствором. Для того, чтобы уберечь ребенка от ОРВИ, необходимо 2 раза в день в качестве профилактики наносить полоску геля длиной примерно 0,5 см на слизистую оболочку носа. Длительность курса – 2-4 недели.
ВИФЕРОН – самый назначаемый противовирусный препарат для лечения ОРВИ для детей c первых дней жизни. В 2019 году он получил премию «Russian Pharma Awards».
Сухие корки в носу
Если маленький ребенок пищит носом или если слышите свист из носа, скорее всего, скопились сухие корки. Причины тому все те же — сухой воздух, отсутствие вентиляции, запыленность в комнате, чрезмерное использование отопления, нечастые прогулки с малышом.
Чтобы ребенку было легче дышать, надо закапать нос каплями с физиологическим раствором, например, Aqua Maris, Saline и т.д. А затем удалите корочки. С передних отделов носа можно удалить влажным тампоном (используйте для этого палочку со стопором), ватной турундой или марлевой салфеткой. Проникать в задние отделы носа нельзя. Капайте увлажняющие капли несколько раз в день, и сухие корки в носу исчезнут сами по себе.
Датчик дыхания – спокойствие для родителей и здоровье для малыша
Если вы сильно боитесь за своего ребенка или это порекомендовал врач, можно воспользоваться датчиком (монитором) дыхания. Обычно он представляет собой чувствительный к дыхательным движениям коврик, который подкладывается под матрас, на котором лежит новорожденный. Он подключается (обычно при помощи беспроводной технологии) к радионяне или подобному устройству, и отслеживает ритм вдохов и выдохов. Если прибором была замечена ненормальная частота или темп дыхания, а также отсутствие дыхания, на радионяню подается тревожный сигнал.
Такие устройства можно использовать с самого момента рождения ребенка, и регулировать их чувствительность в зависимости от толщины матрасика. Некоторые датчики дыхания располагаются не под матрасиком, а крепятся к одежде малыша, и оснащены вибростимулятором, который включается при прерывистом дыхании и «подталкивает» его.
Иногда случаются ложные срабатывания мониторов, но датчики последних моделей подвержены подобным ошибкам очень редко. Но в любом случае не стоит паниковать сразу – возможно, аппарат просто был неправильно расположен.
Хирургическое лечение атрезии хоан в Национальном медицинском исследовательском Центре оториноларингологии ФМБА РОССИИ
В Отделе детской ЛОР патологии ФГБУ НМИЦО ФМБА России с успехом проводят хирургическое лечение атрезии хоан, используя разработанную авторскую методику транссептального доступа, которая позволяет сформировать хоаны, не травмируя слизистую оболочку полости носа, что имеет большое значение для профилактики рецидива заболевания и формирования синехий, то есть послеоперационных осложнений.
Пример из практики
Приводим пример из практики
Ребенок (девочка), П, 1 мес 16 дн., находилась на стационарном лечении в Научно-клиническом отделе детской оториноларингологии с 30.06.2015 по 13.07.2015 г. с основным клиническим диагнозом: Врожденная двусторонняя полная костная атрезия хоан. Сопутствующий диагноз: Перинатальное поражение ЦНС. Синдром тонусных нарушений. МАРС. Анемия легкой степени.
Мама предъявляла жалобы на отсутствие носового дыхания у ребёнка и выделение из носа слизистого характера.
Из анамнеза известно, что указанные жалобы беспокоят с рождения. Ребенок родился в срок 40-41 неделя (27.05.2015), на фоне нарастания дыхательной недостаточности, через два часа после родов проведена интубация трахеи. Экстубация трахеи — 29.05.2015. С 01.06.2015 по 20.06.2015 с диагнозом нижнедолевая сегментарная правосторонняя пневмония, пиодермия, ринит, конъюнктивит девочка была на стационарном лечении в ОГБУЗ «Детской областной клинической больницы» г. Белгород. Проведено СКТ: картина двусторонней атрезии хоан. Рекомендовано консультация в НКЦО г. Москва. Ребёнок консультирован проф. Юнусову А.С. 22.06.2015 г. и направлен на хирургическое лечение в Отдел детской ЛОР патологии ФГБУ НКЦО ФМБА России.
Состояние при поступлении тяжелое.
Кожи и видимые слизистые чистые, бледные. При пальпации периферические лимфатические узлы не увеличены. Дыхание в легких пуэрильное, проводится в обоих легких, хрипов нет. ЧД 46 в минуту. Тоны сердца ясные, громкие, ритмичные. ЧСС 150 в минуту. Пульс удовлетворительных качеств. АД 70 / 50 мм рт. ст. Живот мягкий, доступный пальпации во всех отделах. Печень пальпируется у реберного края, не выступает. Локальной болезненности при пальпации не выявлено. Стул 1-2 раза в день, кашицеобразный. Со стороны мочеполовой системы патологии не выявлено. Мочеиспускание свободное, безболезненное. Со стороны нервной системы патологии не выявлено. Сознание ясное. Менингеальных симптомов нет.
LOR-status.
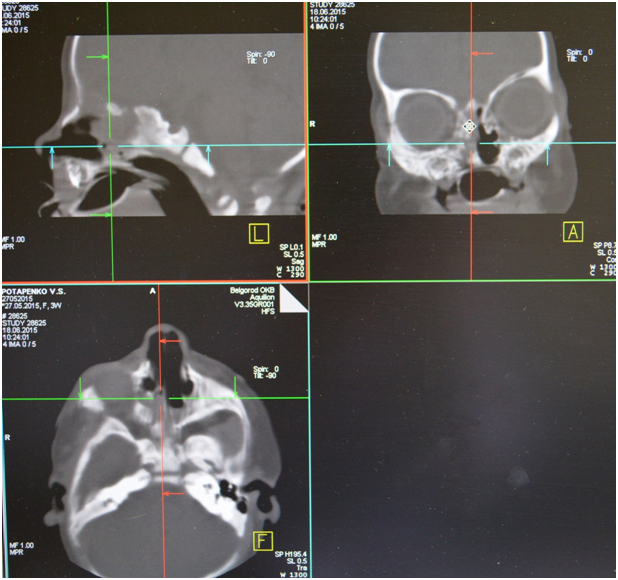
Форма наружного носа не изменена, слизистая оболочка полости носа бледно-розового цвета. Носовые ходы сужены, больше справа, за счет атрезии носовых ходов. Слизистое отделяемое в носовых ходах. Видимые нижние и средние носовые отечны, при анемизации сокращаются хорошо. Слизистая их бледно-розовая. Видимая часть перегородка носа не искривлена. Область придаточных пазух носа не изменена. Носовое дыхание отсутствует с обеих сторон. По другим ЛОР-органам без особенностей.
Формирование левой хоаны транссептальным доступом под эндотрахеальным наркозом проведено 01.07.2015 г.. Операционный и послеоперационный период без особенностей.
Трубка-протектор удалена на 11 сутки. Ребёнок выписан на 13 день после операции в удовлетворительном состоянии. Носовое дыхание восстановлено слева.
 |
 |
Причины бронхита у детей
Как и у взрослых людей, бронхит у детей развивается преимущественно из-за вирусной инфекции. Летом ребенок набирается сил, а осенью, зимой и весной болеет очень часто. Это привычная картина, особенно если ребенок ходит в детский сад или образовательное учреждение. Организм ребенка атакуют следующие вирусы:
- грипп типа А, B, С и парагрипп;
- адено- и риновирусы;
- короновирус
- респираторно-синцитиальный вирус
- метапневмовирус
Гораздо реже, чем вирусы, но гораздо чаще, чем у взрослых, причиной бронхита у маленьких детей становятся бактериальные инфекции:
- возбудитель коклюша (бордетелла);
- хламидии;
- микоплазма;
- стафилококки;
- пневмококки;
- стрептококки.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам
Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.



