Фолликулометрия: описание и цели методики, расшифровка результатов
Содержание:
Как проводится исследование
Исследование проводится с помощью обычного ультразвукового датчика. Врач определяет методику проведения фолликулометрии — через половые пути или брюшную стенку. Процедура безболезненна, не вызывает дискомфорта и не имеет противопоказаний. Процедуру можно проводить без ограничений, поскольку ультразвук безопасен для организма. Наблюдение занимает 10-20 минут. По окончании исследования специалист выдает заключение.
- Абдоминальный (трансабдоминальный) ультразвук — через брюшную полость – это стандартное УЗИ матки и придатков. Пациентка располагается на кушетке и оголяет брюшную стенку до лобка. Исследуемый участок смазывают гелем-проводником для получения более четкого изображения. Исследование проводят на полный мочевой пузырь. Поэтому нежелательно мочится перед процедурой. Накануне УЗИ — фолликулометрии — соблюдайте диету для нормализации газообразования.
- При интравагинальном УЗИ датчик вводят во влагалище. Женщина ложится на спину и подтягивает колени к груди. На датчик надевают презерватив в целях личной гигиены и предотвращения случайного заражения. Исследование проводят на пустой мочевой пузырь.
Стоимость УЗИ в Университетской клинике
| Вид исследования | Цена, руб |
| Комплексное ультразвуковое исследование органов брюшной полости: печень, поджелудочная железа, желчный пузырь, селезенка | 1500 |
| Ультразвуковое исследование матки и придатков | 1500 |
| Ультразвуковое исследование щитовидной железы | 1300 |
| Ультразвуковое исследование молочных желез | 1300 |
| Ультразвуковое исследование простаты | 1600 |
| Ультразвуковое исследование почек и мочевого пузыря | 1300 |
| Ультразвуковое исследование брюшной полости и почек | 1800 |
| Ультразвуковое исследование мошонки | 1100 |
| Проверка проходимости маточных труб, УЗГСС | 4800 |
Маточное бесплодие
Если же на пути сперматозоида и яйцеклетки не встретилось препятствий, то происходит оплодотворение, т.е. слияние двух половых клеток, содержащих генетический материал мужчины и женщины. Для упрощения мы называем этот процесс слиянием, однако на самом деле это сложный механизм, в результате которого образуется клетка, содержащая материнские и отцовские гены, однако ее генетический профиль совсем иной – он уникален. Эта клетка носит название зигота. После чего благодаря работе ресничек эпителия маточной трубы происходит ее медленное продвижение по маточной трубе, параллельно происходит процесс дробления клетки и превращения ее в многоклеточную.
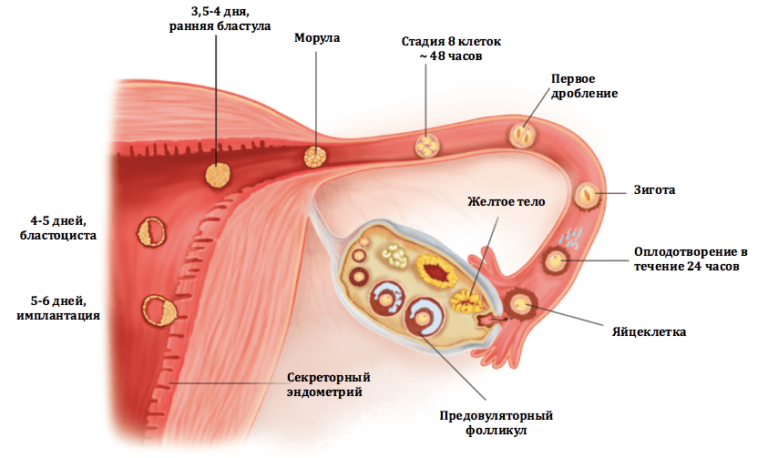
Овуляция, оплодотворение и имплантация зародыша, происходящие с 14 по 20 дни менструального цикла
В среднем эмбрион достигает места имплантации за 5-6 дней, т.е. к 19-20 дню менструального цикла (если овуляция произошла на 14 день цикла+5-6 дней). Это время необходимо для того, чтобы:
- образовавшаяся зигота претерпела несколько дроблений и достигла стадии бластоцисты, когда клетки организованы таким образом, что часть их может обеспечить инвазию «врастание» в эндометрий матки,
- под действием лютеинизирующего гормона (ЛГ), вырабатываемого гипофизом головного мозга в ответ на овуляцию, ложе вышедшей яйцеклетки (гранулезные клетки) превратилось в желтое тело,
- произошла секреторная трансформация эндометрия, ткани выстилающей полость матки, под действием достаточного количества прогестерона (ПГ). Прогестерон вырабатывается желтым телом.
Здесь необходимо отметить, что сроки овуляции и имплантации, приведенные в нашей статье являются средними. У женщины цикл может длиться более 28 дней; овуляция происходить не на 14 сутки, а быть раньше или позже этого срока.
В норме после имплантации эмбриона происходит плотное его прикрепление — врастание ворсин хориона в эндометрий матки под продолжающимся действием прогестерона. И беременность развивается, на что указывает отсутствие менструальных выделений в срок очередной менструации
Хочется обратить ваше внимание на то, что отсутствие менструации не говорит о том, что эмбрион развивается в полости матки. А свидетельствует лишь о том, что гормональный фон не изменился — продолжается действие прогестерона, т.е
где-то развивается беременность.
В случае если у Вас проходимость по трубам была затруднена или одна из труб уже удалена по поводу внематочной беременности, вам следует выполнить УЗИ органов малого таза и убедиться, что эмбрион находится именно в полости матки! Мы рассмотрели благоприятную ситуацию, когда происходит имплантация эмбриона и развитие беременности. Однако если существуют какие-либо факторы, изменяющие состояние полости матки, которые мешают имплантации, речь идет о маточном бесплодии. К этим факторам могут относиться как врожденная патология – аномалии развития матки, так и приобретенные состояния:
- Полипы и гиперплазия эндометрия,
- Миома матки (растущая в полости или любой локализации, деформирующая полость),
- Внутриматочные синехии – соединительно-тканные перегородки, возникшие в результате агрессивных внутриматочных вмешательств, абортов, перенесенного острого воспалительного процесса и др.
- Инородные тела в полости матки,
- Эндометриоз,
- Хронический эндометрит.
Вышеописанные заболевания могут быть диагностированы как при целенаправленном поиске, так и быть находкой во время выполнения других диагностических исследований по поводу бесплодия таких, как:
- УЗИ органов малого таза,
- Цифровая гистеросальпингоскопия (ЦГСС),
- МРТ органов малого таза,
- Гистероскопия,
- Лапароскопия,
- Пайпель-биопия и др.
Преодолеть данную форму бесплодия возможно с помощью хирургического и/или медикаментозного лечения выявленных заболеваний. Нередко имеет сочетание нескольких патологий, требующее длительного комплексного лечения.
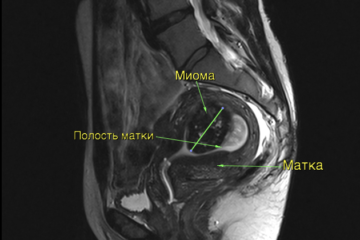
| МРТ органов малого таза В полости матки виден субмукозный (растущий в полость) узел миомы. |
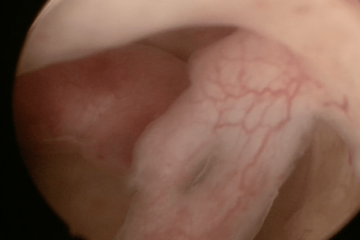
| Гистероскопия – осмотр полости матки В полости матки два полипа эндометрия. |
| Гистероскопия Обнаружены признаки хронического эндометрита: микрополипы эндометрия, «инъецированность» сосудами |
Как узнать, каков Ваш функциональный резерв яичников?
При помощи УЗИ органов малого таза
УЗИ органов малого таза делают на 5-7 день цикла. С его помощью можно посчитать количество антральных фолликулов — пузырьков, в которых созревают яйцеклетки.
Возраст женщины — самый важный независимый прогностический фактор, влияющий на фолликулярный запас, а следовательно — на вероятность достижения беременности и эффективность лечения бесплодия.
У женщин в возрасте 35-38 и старше 40 лет по сравнению с 25-летними способность к зачатию снижается до 50 %, 25 % и менее 5 % соответственно. Но изменения фолликулярного резерва у всех женщин индивидуальны. У кого-то уже к 30 годам в яичниках не остается фолликулов, содержащих клетки (это называется преждевременным истощением яичников), а у кого-то после 40 лет сохраняется достаточный фолликулярный запас.
Биологический репродуктивный возраст женщины отражает количество фолликулов размером менее 10 мм при УЗИ, проведенном на 5-7 день менструального цикла. У женщин в активном репродуктивном возрасте (до 35 лет) должно быть не менее 5-6 фолликулов в одном срезе в каждом яичнике по результатам УЗИ.
Менее 8 антральных фолликулов в яичниках — это уже снижение фолликулярного резерва, по которому можно предполагать слабый ответ на стимуляцию овуляции и необходимость повышения дозы препаратов в программе ЭКО.
При наличии менее 5 фолликулов в обоих яичников прогноз адекватного ответа на стимуляцию овуляции очень сомнителен.
При помощи анализа крови на гормоны
Кроме УЗИ фолликулярный резерв яичников может помочь определить анализ крови на гормоны. В первую очередь исследуют уровень ФСГ — фолликулостимулирующего гормона гипофиза. Он вырабатывается в специальной железе, которая находится в головном мозге — гипофизе и стимулирует рост фолликулов в яичниках. Если в яичниках достаточного количества фолликулов нет и они не реагируют на его «требования» адекватным ответом, гормон повышается, чтобы заставить яичники работать.
Уровень ФСГ исследуется на 2-5 день менструального цикла. Повышение концентрации гормона выше 10-12 МЕ/л говорит о снижении фолликулярного резерва яичников.
Другие гормоны, показывающие уровень фолликулярного резерва — это АМГ (антимюллеров гормон) и ингибин В. Они вырабатываются в ткани яичников. Концентрация ингибина В менее 45 пг/мл сопровождается уменьшением количества яйцеклеток.
Уровень АМГ наиболее точный прогностический фактор исхода лечения, низким считается его показатель менее 1 нг/л. Но для получения достоверной оценки фолликулярного резерва яичников нужно учитывать в целом все показатели — малое число антральных фолликулов на узи, высокие концентрации ФСГ, низкие уровни АМГ и ингибина В.
Стадии развития
В соответствии со стадией развития различают примордиальные, преантральные (первичные), антральные (вторичные) и преовуляторные (третичные) фолликулы.
Примордиальные фолликулы размером 50 мкм неразличимы невооружённым взглядом и заложены ещё до рождения. Они образуются в процессе митотической пролиферации первичных зародышевых клеток (оогоний), поступивших в зародышевый яичник на 6-ой неделе беременности. Оогонии проходят профазу I мейотического деления и становятся первичными ооцитами. Эти ооциты окружаются 1-2 слоями кубических эпителиальных клеток и образуют зародышевые фолликулы. Не включённые в фолликул ооциты подвергаются обратному развитию. Митотическая пролиферация прекращается в дородовой период беременности. Таким образом, к моменту рождения число примордиальных фолликулов в яичнике составляет примерно 1-2 миллиона.(подробнее см. фолликулогенез)
Развитие примордиальных фолликулов приостановлено вплоть до периода полового созревания. К этому времени в яичнике остаются около 300 000 фолликулов. Гипофиз начинает вырабатывать фолликулостимулирующий гормон (ФСГ), что стимулирует созревание 5-15 примордиальных фолликулов. Теперь эти фолликулы являются преантральными (первичными) фолликулами (размер — 150—200 мкм). Ооцит начинает расти, внешняя поверхность ооцита покрывается гликопротеинами и гликозаминогликанами, формирующим zona pellucida. Теперь ооцит покрыт уже 2-4 слоями гранулезных клеток, из соединительной ткани формируется тека вокруг фолликула.
 В следующей стадии формируется полость (antrum folliculare), содержащая фолликулярную жидкость (liquor folliculare). Фолликулярные клетки, отвечающие за выработку эстрогена, разделяются на клетки внешней (theca externa) и внутренней (theca interna) оболочки. В это же время эпителиальные клетки фолликула превращаются в гранулёзные клетки, отвечающие за выработку прогестинов. Диаметр антрального (вторичного) фолликула составляет 500 мкм.
В следующей стадии формируется полость (antrum folliculare), содержащая фолликулярную жидкость (liquor folliculare). Фолликулярные клетки, отвечающие за выработку эстрогена, разделяются на клетки внешней (theca externa) и внутренней (theca interna) оболочки. В это же время эпителиальные клетки фолликула превращаются в гранулёзные клетки, отвечающие за выработку прогестинов. Диаметр антрального (вторичного) фолликула составляет 500 мкм.
Во время созревания фолликула клетки внутреннего слоя теки вырабатывают андрогены, которые сквозь базальную мембрану проникают в гранулёзные клетки фолликулярной оболочки и там трансформируются в эстрогены, главным образом, эстрадиол. Таким образом, в фолликулярную полость выделяются эстрогены, а вторичный фолликул становится временным органом эндокринной системы.
Образование фолликулярной полости провоцирует быстрый рост, в течение этого периода диаметр фолликула увеличивается с менее чем 1 мм до 16-20 мм непосредственно перед овуляцией. Теперь яйцеклетка расположена на яйценосном бугорке, или яйценосном холмике (cumulus oophorus). Полость составляет большую часть преовуляторного (третичного) фолликула (граафов пузырёк), количество фолликулярной жидкости примерно в 100 раз больше, чем в антральном фолликуле.
Примерно за 24 часа до овуляции тека-клетки начинают вырабатывать большое количество эстрогена. Повышенное содержание эстрогена стимулирует выброс лютеинизирующего гормона (ЛГ), который и инициирует овуляцию. В стенке фолликула образуется выпячивание (стигма), которое разрывается, и яйцеклетка выходит из фолликула — происходит овуляция. Если зрелый фолликул не прошёл овуляцию, образуется кистозный фолликул.
После овуляции из фолликула (из гранулёзных и тека-клеток) образуется жёлтое тело, вырабатывающее прогестерон. Прогестерон предотвращает преждевременное отторжение функционального слоя эндометрия (менструация). Если яйцеклетка не была оплодотворена, жёлтое тело прекращает функционировать, уровень прогестерона падает, начинается менструация. Если же произошло оплодотворение, яйцеклетка начинает вырабатывать хорионический гонадотропин, который теперь вместо ЛГ стимулирует рост жёлтого тела.
Откуда берутся двойняшки
«Главный» фолликул определяется примерно на 7-10 день цикла. Все другие уменьшаются и естественным образом отмирают. Но иногда бывает, что «лидеров» сразу два. В естественном цикле (то есть без применения гормонов для стимуляции овуляции) такое бывает довольно редко – у одной женщины из десяти, и далеко не каждый месячный цикл.
Бывает, что два доминантных фолликула в разных яичниках (или в одном – такое тоже возможно) овулируют, то есть лопаются. И тогда есть шанс, что обе яйцеклетки будут оплодотворены. Значит, на свет появятся разнояйцевые двойняшки.
В отличие от близнецов (когда одна яйцеклетка оплодотворена двумя сперматозоидами), двойняшки не одинаковые, не на одно лицо. Они могут быть разнополыми или одного пола, и похожи друг на друга, как обычные братья и сестры.
Итак, правильный рост доминантного фолликула и последующая овуляция – яркие признаки женского здоровья. А возможные нарушения должны вас (и вашего врача) насторожить, но не испугать. Ведь в большинстве случаев такие отклонения успешно лечатся.
Фолликулометрия: цели и задачи
Женская репродуктивная система довольна сложна, в ее основе лежит фолликулярный аппарат, который представляет собой незрелые фолликулы. Еще во внутриутробном периоде в организме девочки закладывается несколько миллионов фолликулов, но к половому созреванию их остается примерно 500 000. В процессе каждого менструального цикла к овуляции готовятся сразу несколько фолликулов, но под влиянием гормонального фона один становится доминантным (не исключается появление нескольких доминантных фолликулов).
Именно в нем созревает яйцеклетка, которая выходит в брюшную полость из яичника, улавливается ворсинками маточных труб и продвигается в полость матки, где встречается со сперматозоидами. Процесс выхода созревшей яйцеклетки из фолликула и яичника называется овуляция. В области лопнувшего доминантного фолликула формируется желтое тело (лютеиновое) – временная эндокринная железа, функционирующая до наступления месячных или до 12-16 недели беременности (до появления плаценты).
Некоторые циклы могут протекать без созревания яйцеклетки, они называются «ановуляторными», с возрастом их частота увеличивается. Они могут быть связаны с приемом лекарственных препаратов, гормональными нарушениями, болезнями половых органов, врожденными аномалиями, с воздействием различных неблагоприятных факторов. Во время такого цикла беременность невозможна, поэтому необходимо выявить причину отсутствия овуляции и устранить ее для восстановления способности к зачатию ребенка.
Для этого назначают разные диагностические процедуры, одной из которых является фолликулометрия. Именно она позволяет оценить функциональность яичников и созревание фолликулов, подтвердить наличие доминантного фолликула, выявить овуляцию, желтое тело, а также определить толщину эндометрия, полноценность менструального цикла, причины его нерегулярности, некоторые заболевания репродуктивных органов (кисты, миому и т.п.). Фолликулометрия обязательно назначается для контроля работы яичников после их стимуляции для выполнения вспомогательных методов оплодотворения (ЭКО, ИКСИ и других).
Основным недостатком процедуры является необходимость постоянного контроля изменений в половой системе. Стоит отметить, что процедура не может выявить воспалительные изменения в половых органах и брюшной полости, спаечные процессы, с ее помощью невозможно дать оценку проходимости маточных труб. Поэтому, помимо фолликулометрии, врачи назначают дополнительные процедуры.
Синдром пустого фолликула
В небольшом количестве случаев в процессе стимуляции яичников при лечении бесплодия у пациентов может возникнуть так называемый синдром пустого фолликула. Он проявляется при адекватных уровнях эстрадиола (гормон, вырабатываемый клетками фолликула) и нормально растущих фолликулах, при этом определить «пустышек» можно только рассмотрев их под микроскопом.Точная причина появления симптома неизвестна. Однако специалистам удалось выяснить, что частота появления пустых фолликул увеличивается с возрастом женщины. В большинстве случаев появление синдрома не уменьшает фертильность пациента: фолликулярное созревание и количество яйцеклеток остаются в норме.
Диагностика
Внешний осмотр и анамнез
Детально фиксируются жалобы больной. Специалист должен выяснить, в какое время появились первые признаки болезни, возможно по мнению самой пациентки. Как изменялись симптомы патологии со временем.
Понадобятся также данные о других заболеваниях, перенесенных женщиной, хирургических операциях, травмах, отравлениях, наследственных болезнях, пребывание в местах неблагоприятной экологической ситуацией.
Гинекологический осмотр в кресле
Специалист определяет состояние наружных половых органов , характерные для патологии симптомы, изменение млечных желез.
Лапароскопия
Этот метод позволяет изучить состояние яичника через ряд небольших разрезов в брюшной стенке у женщины. Процедура считается почти безвредной, поскольку разрезы я имеют небольшой диаметр и быстро заживают.
Эхосальпингография
Процедуры представляют собой частные случаи ультразвукового исследования , от обычного УЗИ отличается тем, что для неё необходимо введение фаллопиевы трубы специально физиологического раствора. Процедура может быть очень неприятно для пациентов , Однако продаёт гораздо более точную информацию, чем обычная ультразвуковое исследование.
Провокационная проба с кломифеном (СССT)
Для начала следует сказать, что на данный момент проба не входит в стандарты первичной оценки функционального резерва яичников и может быть использована в случаях с немолодыми пациентками, имеющими трудности с зачатием при нормальном уровне фолликулостимулирующего гормона.
Кломифен представляет собой нестероидный блокатор эстрогеновых рецепторов — его прием приводит к снижению уровня эстрадиола, что посредством обратной связи должно повлиять на секрецию ФСГ, увеличивая ее.
CCCT (Clomiphene Citrate Challenge Test) основан на измерении уровня сывороточного ФСГ до (3-й день цикла) и после (10-й цикл цикла) приема кломифена (100 мг/сут с 5 по 9 дни цикла). Повышение концентрации ФСГ в любой из этих дней свидетельствует о снижении резерва яичников. По данным некоторых исследований, посвященных ЭКО, пациенткам с увеличением ФСГ на 10 день после пробы для индукции овуляции может потребоваться большая дозировка препаратов, а частота беременностей у них ниже. Но, учитывая вариабельность результатов этого теста в зависимости от цикла, его прогностическая ценность невелика.
- Oh S. R., Choe S. Y., Cho Y. J. Clinical application of serum anti-Müllerian hormone in women //Clinical and experimental reproductive medicine. – 2019. – Т. 46. – №. 2.
- Jirge P. R. Ovarian reserve tests //Journal of human reproductive sciences. – 2011. – Т. 4. – №. 3.
- Practice Committee of the American Society for Reproductive Medicine et al. Testing and interpreting measures of ovarian reserve: a committee opinion //Fertility and sterility. – 2015. – Т. 103. – №. 3.
- Coelho Neto M. A. et al. Counting ovarian antral follicles by ultrasound: a practical guide //Ultrasound in Obstetrics & Gynecology. – 2018. – Т. 51. – №. 1.
- Committee on Gynecologic Practice et al. Committee opinion no. 618: Ovarian reserve testing //Obstetrics and gynecology. – 2015. – Т. 125. – №. 1.
- Carr B. R. Essential reproductive medicine. – McGraw Hill Professional, 2005.
- Georges A. et al. FOXL2: a central transcription factor of the ovary //Journal of molecular endocrinology. – 2014. – Т. 52. – №. 1.
Размер фолликула по дням цикла
Размер фолликула при овуляции можно отслеживать при помощи ультразвукового исследования. Первое производят на 5-7-й день цикла и затем фиксируют динамику роста каждые 2-3 дня. Существуют специальные тест-полоски для отслеживания овуляции и методы измерения базальной температуры и характера выделений из половых путей. Но такие способы менее достоверны, чем УЗИ, их следует использовать только как дополнительные. Толщина эндометрия и размеры фолликулов могут быть следующими:
- На 5–7-й день эндометрий будет 4–8 мм толщиной. Фолликулов в срезе должно быть до 10–12 штук, минимальный размер которых 8–12 мм.
- На 8–10-й день эндометрий уплотнится до 8–10 мм. Фолликулы составят 8–2 мм. Доминантный — до 15 мм.
- На 11–14-й день эндометрий достигнет 9–13 мм. Фолликулы — 8–12 мм. Размер доминирующего фолликула будет 18–25 мм с двойным контуром.
- На 15–18-й день эндометрий вырастет до 10–15 мм. Фолликулы останутся на уровне 8–12 мм. Начинает формироваться желтое тело.
- На 19–23-й день эндометрий сохранится на уровне 10–15 мм. Фолликулы — до 8 мм. Желтое тело — 15–25 мм.
- На 24–27-й день эндометрий останется прежним — 10–15 мм. Фолликулы — также до 8 мм, как и желтое тело (15–20 мм).
- При ановуляторном цикле эндометрий составит 4–11 мм. Фолликулы — до 8 мм. Максимальный размер доминантного фолликула при этом не превышает 17 мм.
Эти нормы подходят для среднестатистического цикла, для каждой женщины время наступления овуляции отличается. Размер фолликула составляет не менее 18–20 мм. Признаком скорого выхода яйцеклетки будет двойной контур доминантного. Для нормального закрепления и развития плода эндометрий должен быть не менее 10 мм.
Многоплодная беременность
Одновременно могут созреть до размеров доминантного фолликула и несколько яйцеклеток, при этом вероятность наступления многоплодной беременности увеличивается. Повышают ее наличие нескольких овуляций в один цикл, отмена оральных контрацептивов, наследственность, недавние роды. При такой двойной, тройной овуляции получаются разнояйцевые двойни и тройни (ди/трихориальные и ди/триамнитические). Монохориальные двойни/тройни образуются из одной яйцеклетки.
При отсутствии самостоятельной овуляции применяют препараты для ее стимуляции, часто происходит созревание 2-3 доминантных фолликулов. При ЭКО (экстракорпоральном оплодотворении) добиваются гиперовуляции, при которой созревают до 20-40 яйцеклеток. В полость матки переносят не более 3 эмбрионов.
Ощущения при овуляции
Этот процесс обычно происходит без ощутимых изменений. Некоторые женщины испытывают овуляторный синдром. При нем наблюдаются тянущие или колющие боли в области яичника, в котором произошел выход яйцеклетки. Такие ощущения возникают из-за слишком плотной капсулы яичника и при микроразрывах, они прекращаются в течение 1–2 суток после начала. Для устранения этого симптома назначают терапию с применением обезболивающих, если беременность не планируется, то добавляют оральные контрацептивы.
Можно отметить изменившийся характер выделений перед и во время овуляции. Они становятся более жидкими и обильными. Это предназначено для лучшего прохождения и выживания сперматозоидов в полости матки и трубы. Их жизненный цикл составляет 3-5 дней (в редких случаях 7). Если отслеживать базальную температуру на протяжении всего менструального цикла, можно предположить скачок гормонов и определить день, когда произошла овуляция.