Диарея и беременность. основные причины поноса при беременности
Содержание:
- Симптомы предменструального синдрома
- Беременность в первом триместре
- Шестой месяц беременности
- Подготовка к процедуре ЭКО
- Роды у подростков при ранней беременности
- Принципы лечения
- Многоплодная беременность на ранних сроках
- Диарея, как сигнал о беременности
- Второй месяц беременности
- Проблемы юных беременных
- Какие первые признаки беременности?
- Девятый месяц беременности
- Течение юношеской беременности: основные проблемы
- Диагностика беременности
- Виды диагностики беременности
- Пятый месяц беременности
- Что делать, если беременность подтвердилась?
- Осложнения во время беременности
Симптомы предменструального синдрома
Симптомы предменструального синдрома довольно индивидуальны; у каждой женщины это состояние может проявляться по-своему. Всего насчитывается порядка 150 возможных симптомов ПМС. Их разделяют на две группы: физические, эмоциональные, в последнюю группу включаются и поведенческие симптомы.
Особо выделяют предменструальное дисфорическое расстройство (ПМДР) как наиболее тяжелую форму ПМС. ПМДР характеризуется более выраженными симптомами, прежде всего из группы эмоциональных и поведенческих.
Физические симптомы
Среди физических симптомов наиболее часто встречаются:
- чувство наполненности и вздутие живота. Вы можете ощущать скопление газов. Также возможна задержка жидкости;
- болезненность молочных желез;
- расстройство кишечника, проявляющееся запором или диареей;
- усталость и повышенная утомляемость;
- головокружение, тошнота или рвота;
- головная боль и боль в спине. Также могут быть боли в мышцах и суставах. ПМС может усугубить мигрень или астму;
- повышенная чувствительность к шуму и яркому свету;
- учащенное сердцебиение и повышенное потоотделение;
- кожные симптомы, такие как появление прыщей или повышение жирности кожи;
- дискомфорт в тазу и даже боль.
Эмоциональные и поведенческие симптомы
В первую очередь выделяют следующие эмоциональные и поведенческие симптомы:
- нетипичная тяга к сладкому;
- чувство безнадежности и печали;
- чрезмерное напряжение, беспокойство и нервозность;
- перепады настроения: приступы слезливости и вспышки гнева;
- потеря или, наоборот, усиление полового влечения;
- проблемы самооценки и чувство вины; некоторые женщины могут страдать от иррациональных и усиленных страхов;
- нарушения сна, которые могут проявляться как проблемы с засыпанием, рваный сон или чрезмерная сонливость;
- замедленность и вялость движений.
Беременность в первом триместре
Если вы планируете беременность, то последняя может наступить в любой месяц активных попыток. А так как первая неделя никак симптоматически себя не проявит, то подходите ответственно к своему здоровью еще на стадии планирования. Во-первых, откажитесь от всех вредных привычек: употребление спиртного, курение табака и кальяна, прием запрещенных веществ и т. д. Также постарайтесь соблюдать режим бодрствования и отдыха, обязательно высыпайтесь. В рационе должны преобладать витаминные продукты (овощи, фрукты, ягоды), молочные и кисломолочные изделия, нежирное мясо. На стадии планирования вылечите у стоматолога все зубы, так как во время беременности их состояние может стремительно ухудшиться, а вот прибегнуть к анестезии возможности не будет.
Недели первого триместра
2 неделя
Зачатие можно рассматривать на второй неделе беременности. Так, самая крупная и здоровая яйцеклетка с питательными компонентами покидает яичник и направляется по маточной трубе, где ее ожидает сперматозоид. На месте, где оторвалась яйцеклетка, возникает желтое пятно, и если в будущем оплодотворение проходит успешно, и зигота прикрепляется в матке, то в результате выработки пятном гормонов возникает чувство головокружения, сонливости, тошноты
На второй неделе важно поддерживать нормальны рН влагалища – отмените спринцевания, не ставьте никакие гинекологические свечи. Подмывания осуществляйте специальным средством для интимной гигиены, отварами трав или детским мылом.
3 неделя
Шестой месяц беременности
Мама. В это время женщина чувствует интенсивные движения ребенка. Типичные недуги, которые могут возникнуть в этот период – кожный зуд брюшной полости, связанный с тем, что мышцы и кожа все время растягиваются. Брюшная стенка становится все более напряженной. Возможна боль в спине, судороги икр и покалывание в руках и ногах. Продолжает расти грудь.
Женщина может испытывать меньше изменений настроения, но все-равно остаются недостаток концентрации внимания и рассеянность.
Тесты, которые вы должны сделать в 27-32 недели беременности: анализ крови, анализ мочи, измерение артериального давления, массы тела, оценка рН вагинального секрета, УЗИ плода.
Ребенок. Примерно с 22-24 недели глаза у малыша открываются, и он начинает мигать и закатывать глаза. Появляются клетки, ответственные за сознательное мышление. Ребенок становится более чувствительным к звуку и движению.
Конечности плода удлиняются, костные структуры накапливают большее количество минералов. При ультразвуковом исследовании можно измерить длину конечностей и исключить аномалии в строении позвоночника и черепа.
На шестом месяце беременности появляются неонатальные рефлексы. К ним относятся: рефлекс всасывания, глотание, хватание, а также рефлекс Моро – реакция на страх. Во время ультразвукового исследования также можно увидеть дыхательные движения, которые свидетельствуют о благополучии ребенка.
Образуются суставные связки, окостеневает скелет, легкие начинают вырабатывать вещество, которое поможет ребенку дышать после рождения. Организм плода уже хранит вещества, необходимые ему после рождения, например, кальций, железо, белки, иммунные тела.
В конце шестого месяца ребенок достигает около 30 см в длину и весит 600-700 г.
Подготовка к процедуре ЭКО
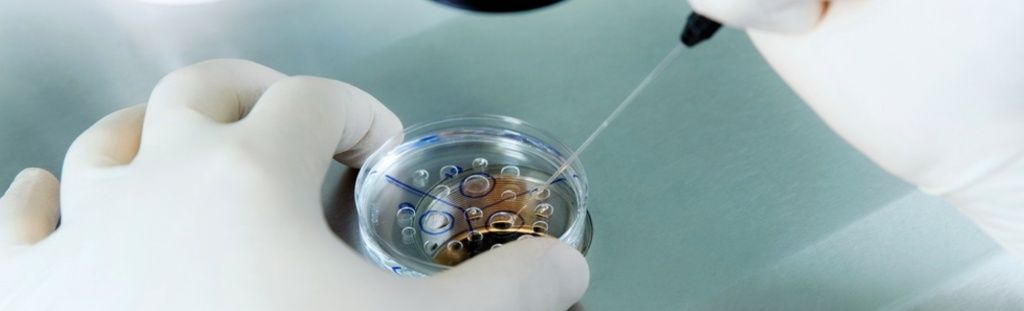
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Роды у подростков при ранней беременности
Нередко роды у таких юных мамочек могут быть осложненными, но риски невысоки, составляя около 5% в связи с тем, что к 16-17 годам гениталии уже относительно зрелые. Чем младше возраст матери к моменту родов, тем выше риски. Обычно это стремительные или же затяжные роды, слабость родовой деятельности или травмы родовых путей с наложением швов. Предпочтительно естественное родоразрешение, показания к оперативному родоразрешению очень узкие, при несоответствии размеров таза головке плода, при наличии кровотечений или отслойки плаценты.
Послеродовое восстановление обычно происходит быстро, но выше риск мертворождения или гибели ребенка в раннем возрасте.
Принципы лечения
Если мы знаем причину или причины неудачи беременности, вовремя и правильно их скорректируем, то это значительно повысит шанс на успешное вынашивание и рождение здорового малыша.
Врачи экспертного центра женского здоровья Института репродуктивной медицины REMEDI используют индивидуальный подход в диагностике и лечении невынашивания беременности в Москве.
- В первую очередь проводится Консультация по невынашиванию беременности. В процессе сбора анамнеза доктор оценивает факторы риска и дает рекомендации по обследованию и подготовке к наступлению беременности. Назначается комплексная диагностика, которая включает лабораторные, цитологические, инструментальные и другие необходимые методы.
- Следующий этап – лечение перед отменой контрацепции:
- Улучшение показателей спермы партнера;
- Противовоспалительное лечение, в том числе антибиотикотерапия;
- Нормализация роста эндометрия (гормонотерапия, физиотерапия);
- Коррекция генетических и приобретенных факторов тромбофилии, иммуноглобулинотерапия.
При лечении врачи нашей клиники используют только принципы доказательной медицины. При разработке программы лечения учитываются особенности организма каждого пациента. План лечения составляется индивидуально в зависимости от результатов обследования пары.
Многоплодная беременность на ранних сроках
Многих женщин и их спутников интересует вопрос какого пола будет малыш, многоплодную беременность на ранней стадии можно обнаружить при пальпации. Визуально доказать наличие того или иного пола ребенка и понять имеется ли двойня, тройня можно при помощи УЗИ. К ранним признакам многоплодной беременности можно отнести: необъяснимую усталость, сильное давление внизу живота, сонливость, поздний токсикоз, одышка, варикозное расширение вен, а также внешне живот беременной значительно большего размера, чем у других среднестатистических женщин. В пятидесяти процентах случаях роды при многоплодной беременности бывают преждевременными. Также определить многоплодную беременность на ранней стадии может врач при подсчете сердечных ударов по системе Доплера, а также при помощи теста AFP (лабораторный анализ крови).
Рекомендации при многоплодной беременности:
- Необходимо систематично посещать вашего лечащего врача.
- Хорошее и правильное питание.
- Правильный рацион (300 ккал на малыша с обязательным употреблением полезных элементов).
- При ведении многоплодной беременности необходимо чтобы врач включил в рацион продукты содержащие в себе цинк, кальций, железо, магний, а также витамины B, C, D.
- Регулярный отдых и сон.
- Ежедневный контроль веса (прирост 0,7 кг до 12 недель)
После рождения первого ребенка при многоплодной беременности, рождение следующего происходит в промежутке от 15 минут до часа. Течение многоплодной беременности это постоянные нагрузки на организм женщины, поэтому к подобному виду беременности требуется особый подход.
Команда врачей Клиники Эстетической гинекологии имеет в своем штате высококвалифицированных врачей-гинекологов, имеющих большой опыт работы.
Хотите записаться на консультацию по вопросам ведения беременности, сдать анализы или сделать УЗИ?
Звоните по телефону в Екатеринбурге +7-343-385-72-88.
Диарея, как сигнал о беременности
Так может ли все-таки понос быть признаком беременности? Еще раз повторю: как отдельный симптом – нет. Говорить о вероятности беременности можно, только если диарея сопровождается комплексной симптоматикой:
- Задержка месячных;
- Повышенная чувствительность сосков и набухание молочных желез;
- Изменение гастрономических пристрастий;
- Обострение обоняния;
- Тошнота (рвота) (читайте актуальную статью Тошнота во время беременности>>>);
- Коричневатые выделения;
- Повышение базальной температуры.
Что в таком случае может спровоцировать диарею?
Факторов здесь несколько:
Общие гормональные изменения;
Например, растет уровень прогестерона и эстрогена, которые замедляют деятельность пищеварительного тракта, чтобы обеспечить эмбриону полноценное питание, посредством материнской крови. Такие изменения могут вызвать понос.
О том, какие изменения происходят в организме, читайте в статье: Первая неделя беременности>>>
Изменения рациона питания, прием поливитаминных препаратов;
Увеличение числа кисломолочных продуктов, вкупе с приемом витаминов, также могут привести к диарее.
Нервное напряжение, стресс, которые переживает женщина (особенно, если беременность нежданная), могут также вызвать понос.
При наличии других признаков беременности, наступление диареи вполне возможно и часто даже закономерно.
Второй месяц беременности
Начинается активное изменение гормонального фона, сопровождаемое токсикозом. В редких случаях возможен тяжелый токсикоз, требующий госпитализации. Но некоторые женщины могут по-прежнему не ощущать симптомов беременности. Второй месяц – наиболее частый период постановки на учет к акушеру-гинекологу. О состоянии будущей мамы:
- возможны недомогание, повышение тонуса матки и возникновение угрозы выкидыша;
- частые жалобы – тошнота и рвота, которую провоцируют запахи, вид, вкус даже любимой ранее пищи;
- живот незаметен;
- при постановке на учет назначается полное обследование – УЗИ, ряд анализов, посещение специалистов.
Состояние плода:
- идет активное развитие, у ребенка закладываются все внутренние органы и кровеносная система;
- во время УЗИ уже прослушивается сердцебиение;
- к концу месяца начинают формироваться зубы.
Проблемы юных беременных
Основная опасность ранней беременности в том, что она обычно не запланированная и является стрессом и шоком как для самой девушки и ее партнера, так и для их родителей
Важно понимать психологическое состояние юной матери, которая находится под психологическим прессингом и зачастую длительно скрывает свое положение, из-за чего остается без полноценного медицинского наблюдения и контроля. Девушка может замыкаться в себе, у нее типичны неврозы и депрессия, и это грозит суицидальными попытками или отказу от ребенка в родильном доме
Обратите внимание
Если беременность уже наступила, нельзя во всем винить только саму девушку, будущий отец и родители обоих партнеров также разделяют часть ответственности, так как именно они не дали необходимой информации о возможных последствиях интимной жизни своим подросшим детям.
Нередко будущие отцы отказываются от ответственности за дальнейшую судьбу девушки и ребенка, а до 70% таких беременностей прерываются искусственным путем. Это очень радикальный и не всегда верный шаг, так как последствия аборта в таком возрасте могут быть фатальными, приводя в последующем к бесплодию.
Как таковое зачатие ребенка возможно даже после одного незащищенного сексуального контакта, сложности в дальнейшем вынашивании плода, если беременность оставляется
Нагрузка на юный организм ложится высокая, расходуются нутриенты, витамины и минералы, активно работают органы и системы, и важно строго следить за здоровьем девушки, особенно на фоне стрессового ее состояния, усугубляющего все патологии. Многие осложнения беременности связаны именно с незрелостью метаболических систем и проблемами работы органов, инфантильностью репродуктивных органов
Вынашивание беременности и последующие роды в таком возрасте – это серьезный стресс для психики, и важна поддержка родителей и принятие совместного общего решения.
Какие первые признаки беременности?
Незащищенный половой акт приводит к наступлению беременности в 40% случаев, но определить, произошло ли зачатие в течение первых нескольких недель достаточно сложно. Даже тест на беременность не всегда сможет прояснить ситуацию, ведь проводить его нужно начиная с задержки месячных. Единственный вариант узнать, беременны ли вы, имеющий стопроцентную вероятность – это посетить врача, но, к сожалению, не всегда есть возможность записаться к доктору в тот же день.
Первые признаки беременности могут дать о себе знать почти сразу после наступления зачатия, и чтобы не мучиться неизвестностью, достаточно просто прислушаться к своему организму. Правда, у большинства женщин эти признаки проявляются только в конце первого месяца беременности, а могут и вообще не дать о себе знать. Достоверно выяснить, беременны ли вы, можно только после имплантации зародыша и начала масштабной перестройки женского организма. Значительно меняется гормональный фон женщины: для того, чтобы беременность прошла без осложнений, весь организм должен подготовиться к интенсивной работе в течение девяти месяцев.
Возникает гестационная доминанта, или доминанта беременности. Упрощенно говоря, это программа, закладываемая в нервную систему с целью поддержания жизнедеятельности эмбриона, а затем – плода. Гестационная доминанта формируется сразу по завершении имплантации зародыша в слизистую оболочку матки вследствие постоянных нервных импульсов. Это явление служит началом перемен в жизни будущей мамы, реализуясь в нескольких признаках, которые часто встречаются на ранних сроках беременности.
Девятый месяц беременности
На последнем месяце дно матки опускается, беременной женщине становится легче дышать, проходит изжога. О состоянии будущей мамы:
- могут возникать периодические боли внизу живота, учащаются тренировочные схватки и мочеиспускание;
- незадолго до начала родов отходит слизистая пробка;
- осмотр акушером-гинекологом проводится каждую неделю;
- необходимо заранее собрать сумку в роддом с необходимыми документами и личными вещами.
Состояние плода:
- большинство детей в этот период располагается вниз головкой, лицом к позвоночнику мамы;
- ребенок полностью готов к появлению на свет.
(1
оценок; рейтинг статьи 5.0)
Течение юношеской беременности: основные проблемы
Зачатие в возрасте от 12-ти до 17-ти лет относят к ранней беременности, и по медицинским меркам это слишком юный возраст. При такой беременности прогнозируемо большее количество осложнений в ходе гестации и последующих родов. Это связано с тем, что их репродуктивная система и весь организм еще полностью не сформированы, и это может стать помехой для вынашивания и рождения малыша в срок. Основные риски, которые связывают с ранним зачатием и беременностью, включают в себя угрозу ранних выкидышей и сильного токсикоза, развитие анемии, аномалий в развитии плода и плаценты, риск преждевременных и патологических родов, рождение мертвого младенцы и синдром внезапной его смерти после родов.
Это связано с неустойчивостью гормонального фона девушки и относительным дефицитом прогестерона, что грозит плоду гипоксией и гипотрофией.
Важно
Нередко юных беременных наблюдают в стационаре, дополнительно обследуют и более часто осматривают. Их обычно заранее госпитализируют в родильный дом примерно в 35-36 недель, так как есть тенденция к преждевременным родам.
Диагностика беременности
До проведения УЗИ органов малого таза гинеколог может заподозрить беременность малого срока на основании субъективных признаков. К ним относят сообщение женщины об отсутствии менструаций и данные осмотра:
- увеличение молочных желез;
- синюшный оттенок слизистой оболочки влагалища, шейки матки;
- увеличение тела матки в размерах с 5-6 недель, изменение ее консистенции;
- асимметрия матки с выпячиванием того угла, в котором имплантирован эмбрион;
- подвижность тела матки.
Для подтверждения факта беременности и определения локализации плодного яйца проводят ультразвуковое исследование на сроке 5-8 недель. При необходимости эту диагностическую процедуру на малых сроках можно выполнять неоднократно. Одним из показаний служит подозрение на позднюю овуляцию, когда ультразвуковая картина не соответствует предполагаемому сроку беременности. Изменение вида и размера эмбриона в динамике соотносят с темпами роста концентрации ХГЧ.
Процессы, происходящие в организме женщины после зачатия, становятся причиной изменения внешнего вида, появления новых и необычных симптомов. Первые признаки беременности делят на вероятные, сомнительные и достоверные. Самым достоверным методом ранней диагностики беременности считают ультразвуковое исследование.
Виды диагностики беременности
Тест на беременность
Уровень хорионического гонадотропина (ХГЧ) повышается постепенно, поэтому стандартный экспресс-тест на беременность выдаст достоверный результат только через две недели после зачатия.
Гинекологический осмотр
Изучив состояние матки, гинеколог также сможет диагностировать беременность после имплантации яйцеклетки.
Каким бы образом ни подтвердились ваши предположения, радостная весть наверняка заставит вас забыть о лёгких недомоганиях, которыми даёт о себе знать беременность. Всё это вполне можно пережить. Главное, не волноваться понапрасну, доверять доктору, с которым вы сможете проконсультироваться вслучае сомнений, и вести себя осмотрительно. Ко второму триместру неприятные ощущения, характерные для первых трёх месяцев, проходят, и будущая мама чувствует себя замечательно.
Пятый месяц беременности
Мама. Чувствует движения плода. Если это первая беременность – толчки ощущаются около 20 недель, если следующая – около 16-18 недель. В результате растяжения связок, поддерживающих матку, часто возникает боль в нижней части живота.
В результате изменений пигментации может появиться коричневая линия, проходящая от лобкового симфиза вверх по брюшной полости. Часто бывают судороги ног, небольшие отеки лодыжек и ступней, кровоточивость десен, особенно при чистке зубов, проблемы с концентрацией и балансом.
Тесты, которые вы должны сделать в 21-26 недель беременности: анализ мочи, уровень глюкозы, антитела к токсоплазмозу, ультразвук плода, измерение давления и массы тела, рН вагинального секрета, акушерское обследование (высота нижней части матки), оценка подвижности плода.
Ребенок. Малыш весит около 400 г и имеет длину около 20-25 см. Длина головы уже составляет 1/3 длины его тела. Постепенно плод приобретает органы, развивается его жировая ткань. Сальные железы на коже вырабатывают смазку, а это значит, что ребенок защищен от воздействия воды.
На голове младенца начинают расти волосы, появляются брови и ресницы. Хотя веки остаются закрытыми, ребенок приобретает навыки движения глазных яблок. Вкусовые рецепторы уже хорошо сформированы, благодаря чему плод реагирует на вкус околоплодных вод. В деснах развиваются зубы.
Появляются соски. Внешние гениталии уже хорошо видны, поэтому можно проверить пол ребенка с помощью ультразвукового аппарата.
С этого месяца подвижность ребенка начинает увеличиваться. Он касается себя, пуповины, плаценты. Его подвижность – реакция на сильный звук, вибрации, внезапное и сильное освещение или внезапное повышение холода. Ребенок беспокойно пинается, учащается сердцебиение, нарушается ритм движений глаз.
Вначале движения ребенка могут ощущаться как нежные поглаживания. Со временем они становятся более интенсивными и часто видимыми для глаз.
Что делать, если беременность подтвердилась?
Если симптомы беременности присутствуют и тест показывает положительный результат, первым делом необходимо сделать УЗИ, чтобы узнать возраст и состояние плода
После очень важно не спешить и подумать, прежде чем принять решение
Иногда юные девушки чувствуют, что не готовы стать матерью, в этом случае есть два варианта: родить ребенка и отдать его на усыновление или прервать беременность. У каждого из методов есть свои за и против.
Отдать ребёнка другой семье
Это хорошее решение для девушки-подростка, которая готова выносить ребёнка до конца срока, но не хочет растить его. Сегодня примерно в каждой третьей паре женщина старше 35 лет испытывает проблемы с фертильностью, поэтому ребёнок от молодой здоровой мамы быстро находит новую семью.
Сделать аборт
В соответствии со статьей 54 закона «Об основах охраны здоровья граждан Российской Федерации», девушка в возрасте 15 лет может самостоятельно принять решение об аборте, для этого не требуется дополнительное разрешение. При этом медицинские работники не имеют права без согласия пациентки сообщать новость родителям или по месту учебы.
Если подросток еще не достиг возраста 15 лет, потребуется письменное разрешение родителей или опекунов.
Прежде чем делать аборт, нужно задаться следующими вопросами:
- Как дорого обойдутся все процедуры?
- Ставить ли в известность родителей и партнера?
- Как прервать беременность девочки-подростка и какие риски с этим связаны?
- Каким будет физическое и психологическое состояние после процедуры?
- Как этот поступок повлияет на будущее?
- Действительно ли аборт – единственный способ продолжить обучение?
- Мешают ли моральные или религиозные убеждения решиться на этот шаг?
Родить и растить самой
Тем, кто решил рожать и воспитывать ребенка самостоятельно, очень важно составить план, чтобы быть готовым к появлению малыша. Необходимо решить следующие вопросы:
Необходимо решить следующие вопросы:
- Стоит растить ребенка самостоятельно или вместе с отцом?
- Как содержать себя и малыша в финансовом плане?
- Будут ли родители помогать заботиться о ребенка, и если да, то как долго?
- Есть ли возможность продолжать получать образование во время беременности и после родов?
Осложнения во время беременности
Осложнения беременности могут возникать при аномалиях развития и патологических состояниях половой системы, при экстра генитальных заболеваниях, нарушениях со стороны плода, плаценты, плодных оболочек и взаимосвязи организма матери и плода.
Инфекционные болезни у беременных могут протекать более тяжело. Следствием инфицирования плодного яйца или плода могут быть гибель плодного яйца, аборт, преждевременные роды, мертворождение, заболевание новорожденного.
Заболевание гриппом опасно и для беременной, и для плода. При этом значительно повышается угроза самопроизвольного выкидыша и преждевременных родов, мертворождения. Профилактика гриппа во время беременности является важнейшей задачей врача любой специальности.
Среди заболеваний сердечно-сосудистой системы наибольшее значение при беременности имеют пороки сердца, которые занимают первое место среди причин материнской смертности от экстрагенитальных заболеваний. При обследовании беременной, страдающей пороком сердца, необходимо установить форму порока, состояние миокарда, степень недостаточности кровообращения. Беременные с выявленными пороками сердца должны находиться под диспансерным наблюдением терапевта и акушера, обязательна консультация ревматолога. Беременную с подозрением на порок сердца необходимо обследовать в специализированном стационаре. Только после всестороннего обследования допустимо решать вопрос о возможности донашивания беременности. Своевременное выявление порока сердца у беременной, тщательное лечение с повторной госпитализацией во время беременности, правильное ведение родов и послеродового периода позволяют резко снизить летальность беременных с пороками сердца.
Анемия у беременных наблюдается весьма часто (до 30%). В 70—95% случаев — это гипохромная железодефицитная анемия, значительно реже встречаются другие формы.
Цистит во время беременности наблюдается довольно часто. Предрасполагающим фактором является давление на мочевой пузырь предлежащей части плода и др. Возбудителями болезни в большинстве случаев являются кишечная палочка, стафилококк и другие микробы. Попадают они в мочевой пузырь чаще из уретры: кроме того, инфекция может быть занесена в мочевой пузырь гематогенным и лимфогенным путем.
Нефрит и пиелонефрит может возникнуть во время беременности в связи с различными инфекционными болезнями и отравлениями. Острый нефрит часто ведет к самопроизвольному прерыванию беременности.
Токсикозы беременных (гестозы) — патологические состояния, которые возникают в связи с беременностью и после ее завершения постепенно полностью ликвидируются. Токсикоз может возникать как в ранние, так и в поздние сроки беременности. К наиболее частым формам раннего токсикоза беременных относятся: рвота, слюнотечение, дерматозы, к поздним—водянка беременных, нефропатия беременных, преэклампсия и эклампсия.
Тяжелые гестозы осложняют течение беременности и угрожают здоровью матери и ребенка. Профилактика гестоза включает наблюдение и обследование женщины в женской консультации, начиная с ранних сроков беременности. После тяжёлого позднего гестоза наступление следующей беременности нежелательно в течение двух лет.








