Что значит продольное головное положение плода
Содержание:
- Причины неправильного положения
- Тазовое предлежание плода
- Что значит продольное предлежание плода при беременности
- Как проводится наружный акушерский поворот
- Подходы к диагностике головного предлежания плода
- Виды
- Чем грозит низкое плацентарное расположение?
- Симптомы низкого предлежания плаценты при беременности
- ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
- Позиции
- Лечение низкой плаценты при беременности
Причины неправильного положения
До 32 недели плод находится в постоянном движения, поэтому постоянно изменяется его расположение. При неправильном предлежании головки выясняют причину, что играет важную роль в выборе метода родов.
Причины неправильного предлежания ребенка перед родами:
- узкий таз;
- многоводье;
- аномальное строение матки;
- миома;
- многоплодность;
- наследственность.
Патологии матки. Когда у женщины продольное положение плода, но подтверждается миома, головка предлежит неправильно, так как перевернуться не дает растущая опухоль. Сюда же относится двурогость матки с перегородкой. При большом объёме околоплодных вод плод становится слишком активным. Он не чувствует маточные стенки, что приводит к неправильной позе.
Многоплодная беременность. Когда предлежание головное продольное, но беременность многоплодная, малыши не могут надолго занять правильную позицию. При движении дети мешают друг другу. Если женщина рожает много раз, мышцы ослабевают. Ребёнок внутриутробно движется максимально быстро, что и приводит к изменению положения. Имеет значение вес плода. При избытке младенец не может двигаться, а при недостатке, наоборот, слишком быстро перемещается.
Гипертонус матки осложняет течение беременности и родов, ограничивает двигательную способность малыша. Диагноз указывает на увеличение риска различных явлений.
При гипертонусе происходят:
- преждевременные роды;
- ранний разрыв околоплодной оболочки;
- запущенное поперечное положение;
- маловодие.
При недостатке околоплодных вод в течение длительного времени может проникнуть инфекция, которая приведёт к заражению крови и перитониту. Родовая деятельность на протяжении 10–12 часов приведёт к гипоксии плода. При сгибе тела при прохождении по родовым путям ребёнок погибнет.
Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
— размеров плода (при тазовом предлежании крупным считается плод более 3500г, тогда как при обычных родах – более 4000г);
— размеров таза матери;
— вида тазового предлежания (ножное или яголичное);
— пола плода (для девочки роды в тазовом предлежании сопряжены с меньшим риском, чем для мальчика, так как у мальчика возможно повреждение половых органов);
— возраста женщины;
— течения и исхода предыдущих беременностей и родов.
Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять 3-4 раза несколько раз в день перед едой. По 15-20 минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Что значит продольное предлежание плода при беременности
Для определения положения плода в матке врачи используют ручные методы («пальпация» – ощупывание) и инструментальные (УЗИ, выслушивание сердцебиения стетоскопом). Основные варианты расположения:
- продольное – ось тела ребёнка (плодов) совпадает с осью тела матери (матки);
- поперечное – ось тела плода (или нескольких) перпендикулярна оси тела матери (матки);
- косое – ось тела плода наклонена примерно на 45 градусов по отношению к оси тела матери (матки).
Положение плода влияет на размер и форму живота
Рассмотрим, что значат варианты предлежания. Наиболее физиологичным считается продольное положение. Такое соотношение плода и половых путей матери будет наименее травматичным для обоих организмов в процессе рождения. Косое и поперечное положение перед началом родов – показание к срочному кесаревому сечению. Родить «обычным» способом будет невозможно и, скорее всего, это закончится смертельным разрывом матки.
Из-за постоянных шевелений плода определение положения важно только на последних неделях гестации (беременности). Обычно его определяют после 32-34 недели, но критичным это становится только после 36-37 недели – чем крупнее плод, тем менее вероятно значительное изменение положения
Также обязательно определение положения перед родами, особенно при планировании родов через естественные родовые пути.
Как проводится наружный акушерский поворот
Беременную женщину укладывают на бок. С помощью плавных движений руками врач приподнимает малыша из полости малого таза и старается развернуть так, чтобы направить в сторону таза мамы головку ребёнка, а его ягодичную область расположить выше.
Сама процедура без подготовки занимает не более 5 минут. Для будущей мамы главное в это время – расслабиться, глубоко дышать и обязательно сообщать врачу о любых признаках дискомфорта. При появлении болезненных ощущений или при замедлении сердцебиения малыша, которое фиксируют медики, процедура поворота будет приостановлена или прекращена совсем. Не страшно, если малыша не удалось развернуть с первой попытки, за одну процедуру врач может сделать до 3-х попыток наружного поворота.
По окончании проводится контрольное УЗИ и также не менее 20 минут записывается кардиотокограмма. Если женщину ничего не беспокоит, поворот удался, а до родов ещё остаётся время, то она в тот же день может уйти домой из стационара.
Сегодня врачи акушеры-гинекологи не считают необходимым фиксировать положение малыша в матке после поворота, потому что перевязывание живота беременной женщины различными фиксирующими повязками, как показало время, не влияет на результаты процедуры. Иными словами – если ребёнку суждено развернуться в первоначальное положение, он это всё равно сделает.
Подходы к диагностике головного предлежания плода
Следить за головным предлежанием плода гинекологи начинают с 28-й недели беременности. Общее исследование выполняется с помощью расположения раскрытой правой ладони врача над симфизом. В таком положении нащупывается плотная круглая часть, которая является головкой плода. О головном предлежании говорит ее размещении над входом в малый таз. Головка плода очень подвижна в маточных водах. Поэтому врачи практикуют дополнительный влагалищный осмотр.
С помощью гинекологического УЗИ выясняют позиция плода, его положение, педлежание, членорасположение, вид плода. Уточнив такие детали, под пупком женщины считают сердцебиение малыша.
Очень важно провести точную диагностику предлежания плода, что главным образом влияет на родовой сценарий. К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода
При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения
К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода. При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения.
Все остальные варианты родов отличаются своей сложностью из-за развернутого головного предлежания плода. Малыш затылком разворачивается к крестцу. В таком случае роды значительно затягиваются по времени, что может стать причиной асфиксии плода либо развития слабой вторичной родовой деятельности. В такой ситуации очень требуется внимательность и опыт от акушеров.
Механика прохождения родов при переднем головном предлежании плода сопровождается прохождением головки малыша, следуя за движением большого родничка. От акушеров требуется усидчивость, умение ожидать, но также экстренно реагировать в критических ситуациях, если возникает опасность жизни и здоровья матери или ребенка.
После диагностики лобного головного предлежания плода роды происходят в основном с помощью хирургического вмешательства. Для женщины такие роды очень мучительные. Естественные роды с такими показаниями грозят грозят глубокими разрывами родовых путей и половых органов. В начале родов при лобном головном предлежании гинекологи стараются выполнить дополнительный разворот плода, но если попытка невозможна, то прибегают к кесареву сечению, производится краниотомия.
Диагностическими показателями к нормальному протеканию родов при лицевом головном предлежании выступают широкие размеры таза женщины, небольшие размеры плода, склонность организма к активной родовой деятельности, обращение подбородка малыша вперед
В таком случае особое внимание уделяется динамике родов, состоянию самочувствия роженицы, тщательно измеряется биение сердца плода на основе кардиотокографии, фонокардиографии. Если при лицевом головном предлежании подбородок является доминирующей точкой по направлению движения, то сразу требуется кесарево сечение
В таком случае возникают очень большие угрозы жизни малыша. Если плод рождается мертвым, то незамедлительно выполняется краниотомия.
Виды
Различают 2 типа продольных предлежаний:
- головное,
- тазовое.
Предлежанием называется отношение крупной части плода к выходу из таза, а предлежащей частью — ту, которая первой проходит по родовым путям.
Головное предлежание плода
При головном предлежании ребенок расположен вертикально головкой вниз. При соответствии параметров головки ребенка и таза матери роды протекают без осложнений.
Предлежащая часть определяется со второго триместра беременности, когда плод занимает относительно неподвижное положение путем ультразвукового и мануального обследования.
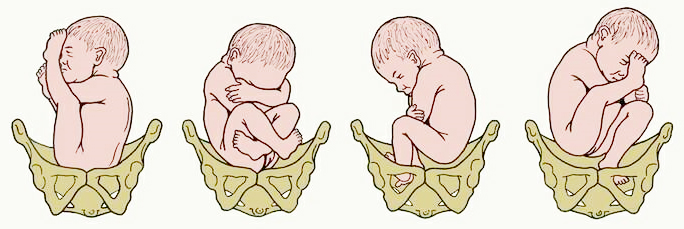
В головном предлежании выделяют 4 типа:
- Сгибательное:
Самый распространенный вариант, при котором родовой процесс протекает физиологически. При пальпации определяется затылочная часть головки. Подбородок при этом прижат к груди ребенка.
- Разгибательные:
Роды естественным путем возможны. При этом подбородок ребенка отстоит от грудной клетки, а проводной точкой становится большой родничок. Роды носят затяжной характер.
Лобное — 2 степень.
Предпочтительно оперативное вмешательство. При осмотре определяется лобная кость.
Лицевое — 3 степень.
Роды проводятся путем кесарева сечения, так как в запущенных случаях возможны летальные исходы у плода. При осмотре определяются части лица, а проводной точкой является подбородок.
Среди причин неправильного предлежания наибольшее значение имеют:
- узкий таз;
- обвитие пуповины около шеи;
- нарушенная родовая деятельность;
- сниженный тонус матки.
В этом видео автор рассказывает, какими методами можно добиться, чтобы ребенок повернулся в нужную продольную сторону с неправильной.
https://youtube.com/watch?v=5A4TX7DiCzw
Тазовое предлежание
При тазовом предлежании ребенок расположен вертикально головкой вверх. При физиологических родах первыми рождаются таз и ножки ребенка.
Выделяют 3 типа тазового предлежания:
- Ягодичное.
Ребенок «сидит на корточках», при этом ножки прижаты к туловищу. При осмотре определяется ягодичная борозда.
- Смешанное ягодичное.
Ножки согнуты в коленках и определяются при осмотре на уровне с ягодицами.
- Ножное.
Предлежащей частью являются ножки плода.
При тазовом предлежании предпочтительно проведение кесарева сечения, чтобы избежать ряд осложнений.
Среди причин выделяют:
- аномальное строение матки;
- маловодие или многоводие;
- сниженный тонус матки.
Положения плодов при многоплодной беременности
Многоплодная беременность двумя и более плодами чаще всего становится показанием для проведения кесарева сечения. Однако, при определенных условиях физиологические роды возможны.
Если плоды занимают продольное положение и имеют головное предлежание, возможно проведение родов физиологическим путем.
Также рожать самостоятельно возможно, когда первый ребенок имеет головное предлежание, а второй — тазовое.
При многоплодной беременности возможны ситуации расположения, когда первый ребенок находится в тазовом предлежании, а второй в головном. При родах, возможно, сцепление головок, поэтому необходимо оперативное родоразрешение.
Если один из плодов имеет поперечное расположение, необходимо проведение оперативного вмешательства.
При многоплодной беременности тройней их положение может быть любым, но родоразрешение необходимо проводить оперативным путем.
Чем грозит низкое плацентарное расположение?

Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
Лицевое
предлежание, как правило, возникает в процессе родов и является
результатом максимального разгибания головки. Из всех разгибательных
предлежаний лицевое (III степень разгибания) является самым
благоприятным, так как большой сегмент проходит через вертикальный
размер, равный 9,5 см. Ведущей точкой является подбородок. При опухолях
шеи, многократном обвитии пуповины лицевое предлежание образуется во
время беременности. Лицевое предлежание может образовываться из лобного
при увеличении разгибания во время родов.
Диагностика. Лицевое
предлежание можно заподозрить при проведении четвертого приема
наружного акушерского обследования, когда головка расположена в
плоскости входа в таз. Между стенкой и затылком определяется выраженное
углубление, а с противоположной стороны может пальпироваться острая
выступающая часть — подбородок.
Сердцебиение плода лучше прослушивается со стороны грудки. При УЗИ четко видно разгибательное предлежание.
При
влагалищном исследовании и раскрытии шейки матки на 2-3 см определяются
подбородок, рот, нос, надбровные дуги. Иногда лицевое предлежание
дифференцируют с чисто ягодичным, когда анус принимают за рот, а копчик,
седалищные бугры — за лицевые кости. При лицевом предлежании, так же
как и при тазовом, исследование должно быть осторожным, так как при
лицевом предлежании можно повредить глаза, а при тазовом — половые
органы плода.
Позицию и вид плода легче определять по
подбородку, который направлен в противоположную спинке сторону. Если
подбородок определяется слева и спереди, то у плода задний вид, вторая
позиция.
Механизм родов (рис. 14.3). Первый момент — максимальное разгибание головки
— происходит в плоскости входа в малый таз. В результате ведущей точкой
становится подбородок. Лицевая линия, проходящая через лобный шов и
нос, устанавливается в одном из косых размеров таза или в поперечном.
При лицевом предлежании головка идет самым малым размером (9,5 см) из
всех разгибательных предлежаний. Второй момент — внутренний поворот головки,
который начинается при переходе в широкую часть плоскости таза с
образованием заднего вида. Только при рождении в заднем виде затылок
может размещаться в крестцовой впадине. В переднем виде роды невозможны!
Внутренний поворот заканчивается в плоскости выхода из таза. Третий момент механизма родов при заднем виде лицевого предлежания — сгибание головки происходит после образования точки фиксации —
подъязычная кость находится под лоном. Сначала из половой щели
появляются отечные подбородок и губы, а затем рождается затылочная
часть. Четвертый момент — внутренний поворот плечиков (и наружный поворот головки) происходит так же, как и при других видах головных предлежаний.
Позиции
Врачебная классификация продольного расположения плода в полости матки учитывает три параметра:
- позиция;
- вид;
- предлежание.
Позиция и вид зависят от расположения спинки ребёнка – направлена она влево или вправо (1 или 2 позиция соответственно), к животу или спине матери (передний или задний вид).
Предлежание говорит о том, какая часть плода расположена ближе к выходу из матки. Вариантов всего два: или головка, или тазовый конец. Классификация предусматривает такие варианты:
- Головные:
- затылочное (сгибательное);
- разгибательные: переднеголовное (первая степень); лобное (вторая степень); лицевое (третья степень).
- Тазовые:
- ягодичное;
- ножное;
- смешанное.
Предлежание плода
Более естественным считается головное предлежание плода, так как голова новорождённого – самая широкая часть, что значит, что после её прохождения через родовые пути, туловищу и конечностям родиться проще. Но и среди вариантов головных есть как физиологические, так и менее желательные.
Затылочное
Самый «популярный» вариант расположения ребёнка в утробе к моменту начала родов. Биомеханика процесса позволяет использовать головку как рычаг для «вытягивания» туловища из матки: упираясь подзатылочной областью в кости таза, плод помогает сокращающейся матке
Кости черепа подстраиваются под родовые пути, осторожно растягивая их до нужных для рождения размеров
Например, при прощупывании живота беременной женщины обнаружилось: возле лона – шарообразное, твёрдое образование (головка плода), между рёбрами – более мягкое, мелкое и из нескольких частей (тазовый конец и ножки), ближе к левому краю живота – небольшое продолговатое выпячивание, соединяющее головку и тазовый конец (спинка). Положение такого плода описывалось бы так: головное предлежание, 1 позиция, передний вид.
Установить подтип продольного головного предлежания без ультразвука крайне сложно. Обычно его определяют за несколько недель до ожидаемой даты родов. Также желательна повторная проверка перед началом родовой деятельности.
При многоплодной беременности данный вариант также считается благоприятным. Обычно не возникает проблем, если все плоды расположены продольно и находятся в головном предлежании. Хуже, если они повёрнуты друг к другу головами.
Переднеголовное
Хотя головное предлежание плода при беременности считается наиболее оптимальным, некоторые его варианты не совсем «удачные». Переднеголовное предлежание – переходный вариант между нормальным положением и патологией, что означает, что для части детей оно может считаться нормальным. Точнее, большинство плодов нормально рождается при этом предлежании.
Биомеханика родов отличается от затылочного предлежания. Здесь проводной точкой («первопроходцем» родовых путей) будут не затылок, а теменные кости.
Чем крупнее плод, тем больше вероятность осложнений
Лобное
Вариант лобного предлежания некоторыми учёными и практическими врачами рассматривается как патологический и требующий кесарева сечения, другими – как приемлемый для родоразрешения без операций. Биомеханизм родов меняется: проводной точкой становится лобная область. Окружность самой широкой части головы в таком положении отличается от окружности при затылочном предлежании. Более узкая голова делает рождение туловища и конечностей затруднённым, иногда приводит к «застреванию».
Лицевое
Третья степень переразгибания головки однозначно считается патологической. При её обнаружении даже в начале третьего триместра контроль за беременной должен быть усилен: роды в лицевом предлежании почти всегда осложнены.
Интранатальные (в процессе рождения) повреждения головы, шеи, головного мозга ребёнка могут привести к пожизненным изменениям или смерти новорождённого. Травмы родовых путей и кровотечения у матери – вторая группа побочных эффектов естественного рождения при лицевом предлежании.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.