Беременность по триместрам
Содержание:
- Задачи УЗИ первого триместра при плановом обследовании
- Можно ли принимать какие‑то отхаркивающие препараты беременным?
- Угрозы и риски первого триместра
- Источники
- Подробная расшифровка УЗИ беременных в первом триместре
- Признаки беременности в первый триместр
- Система оценки безопасности лекарств
- Польза гимнастики для беременных – показания и противопоказания
- Причины хронических запоров во время беременности
- Медицинские обследования и анализы
- Брадикардия плода: причины и симптомы
- Ультразвуковое исследование плода
- Что представляет собой скрининг во втором триместре беременности
Задачи УЗИ первого триместра при плановом обследовании
Ультразвуковое исследование помогает выявить возможные отклонения от нормы в развитии плода. В том числе и хромосомные патологии, которые сопровождаются утолщением складки в области шеи.
Воротниковое пространство или складка на шее обычно во втором триместре рассасывается, если этого не происходит, развивается отек или кистозное образование. Это симптом синдромов Дауна, Эдвардса, Патау и др. В задачи первого триместра входит раннее выявление нарушений. В этот период ещё можно безопасно прервать беременность, тогда как на поздних сроках сделать это будет сложно или невозможно.
Можно ли принимать какие‑то отхаркивающие препараты беременным?
Терапевты и акушеры-гинекологи рекомендуют беременным женщинам воздержаться по возможности от приема отхаркивающих лекарственных средств. Подавляющее большинство препаратов этой группы запрещены к приему во время беременности, включая и растительные средства, которые нередко среди потребителей считаются «безопасными». На самом деле беременным женщинам противопоказаны и сироп подорожника, и препараты на основе экстракта тимьяна и чабреца, и другие популярные средства растительного происхождения.
В то же время препарат амброксол все‑таки разрешен к применению беременным во II и III триместрах с пометкой «с осторожностью». То же самое касается бромгексина — его назначают, но только после тщательной оценки соотношения польза/риск, и провести ее может только лечащий врач
Поэтому первостольникам, консультирующим беременных женщин с запросами на отхаркивающие препараты, нужно ограничиться настоятельным советом обратиться к врачу. И единственная рекомендация, которую стоит давать в таких ситуациях, — прием теплого питья и достаточное увлажнение воздуха в комнате.
Угрозы и риски первого триместра
Врачи выделяют несколько этапов 1 триместра, успешное прохождение которых станет гарантией рождения здорового ребенка. Среди них выделяют:
- Внедрение эмбриона в маточную полость и его закрепление на стенке матки. Природный процесс может быть нарушен гормональными сбоями и плохой генетикой. Результатом является внематочная беременность. Из-за невозможности закрепиться в матке погибает около четверти оплодотворенных сперматозоидом яйцеклеток.
- Период с 5-7 акушерскую неделю считается опасным для эмбриона. Сбои в материнском организме могут стать причиной появления пороков развития. Женщина должна много гулять на свежем воздухе. Пешие прогулки поднимут настроение беременной и помогут избежать кислородного голодания плода.
- Важную роль играет выработка гормонов щитовидной железы. При их дефиците повышается маточный тонус. Это может стать причиной выкидыша. Всплески гормонов беременной предсказуемы. Их предупредить помогут регулярные консультации грамотного специалиста и следование его советам.
Исход любой беременности зависит, прежде всего, от поведения будущей мамы. Только она сможет изменить привычный образ жизни в лучшую сторону. Сбалансированное питание и прием полезных витаминных комплексов улучшат самочувствие беременной и помогут снизить риски врожденных пороков у плода.
Источники
- Williams R., Kothny W., Serban C., Lopez-Leon S., de Vries F., Schlienger R. Association between vildagliptin and risk of angioedema, foot ulcers, skin lesions, hepatic toxicity, and serious infections in patients with type 2 diabetes mellitus: A European multidatabase, noninterventional, postauthorization safety study. // Endocrinol Diabetes Metab — 2019 — Vol2 — N3 — p.e00084; PMID:31294090
- Aguirre-Romero AB., Galeano-Valle F., Conde-Montero E., Velázquez-Tarjuelo D., de-la-Cueva-Dobao P. Efficacy and safety of a rosehip seed oil extract in the prevention and treatment of skin lesions in the hands of patients with type 1 diabetes mellitus caused by finger prick blood glucose monitoring; a randomized, open-label, controlled clinical trial. // Endocrinol Diabetes Nutr — 2020 — Vol67 — N3 — p.186-193; PMID:31235400
- Saito H., Ebashi M., Kushimoto M., Ikeda J., Egashira F., Yamaguchi S., Watanabe K., Ogawa K., Suzuki Y., Ishihara H., Fujishiro M. Elsberg syndrome related to varicella zoster virus infection with painless skin lesions in an elderly woman with poorly controlled type 2 diabetes mellitus. // Ther Clin Risk Manag — 2018 — Vol14 — NNULL — p.1951-1954; PMID:30349274
- Shenavandeh S., Anushiravani A., Nazarinia MA. Diabetic muscle infarction and diabetic dermopathy two manifestations of uncontrolled prolong diabetes mellitus presenting with severe leg pain and leg skin lesions. // J Diabetes Metab Disord — 2014 — Vol13 — N1 — p.38; PMID:24559137
Подробная расшифровка УЗИ беременных в первом триместре
Полученные данные при нормальном течении беременности и при правильном развитии эмбриона соответствуют показателям нормы в соответствии с таблицей.
|
Название органа (критерия) |
Показатели нормы |
Сроки беременности (недели) |
|
КТР (размер от копчика до темени) |
33-49 мм 42-58 мм 51-73 мм |
десятая одиннадцатая двенадцатая |
|
ЧСС (Частота сердечных сокращений) |
161-179 уд/мин 153-177 150-174 147-171 146-168 |
десятая неделя 11 12 13 14 |
|
ТВП |
от 1,5 до 2,2 1,6-2,4 16-2,5 до 2,7 мм |
десятая одиннадцатая двенадцатая тринадцатая |
|
Желточный мешочек |
Округлая форма, диаметр органа 4-6 мм |
до двенадцати недель |
Нормы по УЗИ определяются:
- по носовой кости;
- копчиковой и теменной кости;
- толщине шейной складки;
- положению детского места (плаценты);
- состоянию желточного мешка.
Уже на первом скрининге можно определить, как идет процесс окостенения. У здоровых детей кости оформляются раньше, чем у плода с патологиями. УЗИ показывает развитие костей носа, можно определить величину косточки. В случае, если все показатели в норме кроме носовой кости, беспокоиться не стоит, так как это могут быть особенности плода.
По расстоянию от копчика до теменной части определяется развитие эмбриона. В этом периоде развития эта величина по нормам составляет от 3,3 до 7,3 см.
Признаки беременности в первый триместр
Наверняка вы наслышаны о главном признаке наступления беременности – задержке менструации. Но слышали вы и о ситуациях, когда о своем интересном положении женщины узнают уже на сроке 3 и более месяцев, а все это время у них были регулярные месячные. Признаки беременности рассматриваются в комплексе, и не забывайте, что все ощущения и изменения имеют индивидуальное проявление.
Отсутствие месячных. Один из главных признаков наступления беременности – это отсутствие регулярных кровяных выделений. Чтобы вам было понятно, почему это происходит, нужно выяснить, что такое менструация.
Раз в месяц у вас в организме образуется новая яйцеклетка, и если оплодотворение не произошло, она, вместе с «застаревшими» слоями слизистой, выходит из организма. Но после встречи со сперматозоидом яйцеклетка получает новое задание и включается процесс развития плода;
Небольшие кровянистые выделения в 1 триместре беременности допускаются, они носят название имплантационное кровотечение и связаны с формированием дополнительных кровеносных сосудов (читайте статью по теме: Первые недели беременности, выделения>>>.
Важно! Но знайте, что этот процесс – скорее исключение, чем норма, и о выделениях при вашей беременности ваш лечащий врач должен быть проинформирован
- Позывы в туалет. Если вы стали замечать, что позывы в туалет стали чаще, при этом жидкости вы стали употреблять в разы больше обычного, этому можно найти объяснение. При беременности матка начинает быстро увеличиваться и надавливать на мочевой пузырь. Следовательно, вы постоянно ощущаете наполненность последнего и ходите в туалет. А вот пьете вы больше из-за гормональной перестройки организма. Но об этом далее;
- Гормональные изменения и реакция организма. Первые четыре месяца ваше тело находится во власти прогестерона, он настраивает ваш организм на вынашивание малыша, вызывая сонливость и медлительность;
Ваша внешняя активность в данный период сводится на нет, так как энергия нужна для внутренних процессов в вашем организме. Почувствовали, что постоянно хотите спать, с утра кружится голова, вплоть до обморока – поздравляем, вы беременны.
Тошнота. Еще один частый спутник наступившей беременности – это тошнота по утрам. Если вы просыпаетесь с этим неприятным ощущением, при виде обычных для вашего рациона блюд бежите в туалет, раздражаетесь при запахе жареного мяса, а вместо этого начинаете кушать продукты, которые ранее не очень то и любили, тогда вам не помешает пройти тест на беременность. Признаки на лицо;
Подробнее об этом проявлении беременности узнайте из статьи Тошнота во время беременности>>>
- Раздражительность. Этот признак вам может ни о чем и не сказать, если перед менструацией у вас обычно был явный ПМС. Но объяснение раздражению при наступившей беременности есть и обоснованное: перестройки в организме, смена гормонального фона, физическая усталость и тошнота, приступы голода и смена вкусовых приоритетов, добавьте ко всему мышечные боли при росте матки;
- Набухание молочных желез. Опять-таки признак не стопроцентный, особенно если вы и ранее, перед месячными, ощущали набухание груди. Если же грудь увеличилась более, чем обычно, ореола вокруг соска потемнела и увеличилась в диаметре, есть покалывания и боли при прикосновении, это может быть сигналом о беременности;
- Запоры. Запоры как признак наступившей беременности можно расценивать лишь в том случае, если ранее этой проблемы у вас не наблюдалось. Физиологическое объяснение есть: гормон прогестерон отметился и в данной сфере: пищеварение у вас тоже замедляется, а мышцы кишечника облениваются;
- Изменение психологического поведения. Признак, конечно же, косвенный, но сбрасывать его со счетов не стоит.
Вы можете еще не знать о своей беременности, но уже умиленно разглядывать малышей на площадке или же вместо бутика с новинками сезона забрести в отдел пинеток и подгузников. А может вы уже плачете над мелодрамами или заметив листочки на деревьях? Ничего удивительного, для вашего нового положения вся эта излишняя чувствительность – норма.
Обратите внимание, что все эти признаки вам нужно рассматривать комплексно и все проявления индивидуальны
Система оценки безопасности лекарств
Все лекарства, рекомендуемые Минздравом РФ, проходят необходимый цикл клинических и доклинических исследований, в соответствии с чем и определяется их эффективность и безопасность, в том числе, для беременных
Поэтому, перед тем как начать прием того или иного препарата, важно внимательно ознакомиться с инструкцией, где должно быть указано с какой недели беременности можно принимать это лекарство
Какие препараты можно применять беременным для лечения гриппа и ОРВИ?
Антивирусное лечение следует начинать как можно раньше в первые-вторые сутки от начала заболевания, основываясь на клинические проявления болезни. Некоторые противовирусные средства относятся к категории «С» поэтому их назначают только при письменном согласии пациентки.
При ОРЗ с целью профилактики или лечения с первого дня беременности можно наносить в носовые ходы мазь или гель ВИФЕРОН (действующее вещество – интерферон альфа 2b обладает противовирусной, иммуномодулирующей активностью). Указанные препараты оказывают только местное действие. Начиная с 14-й недели, в качестве противовирусного средства можно применять свечи ВИФЕРОН.
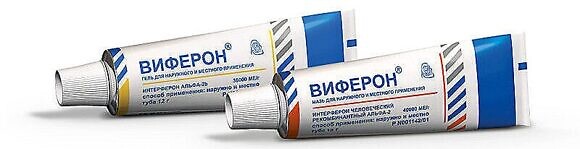
Схема применения препарата ВИФЕРОН Свечи для лечения гриппа и ОРВИ при беременности
Суппозитории ректальные 500 000 МЕ применяют по одному суппозиторию 2 раза в сутки через 12 часов ежедневно в течение 5 суток, начиная с 14-й недели беременности. По клиническим показаниям терапия может быть продолжена.
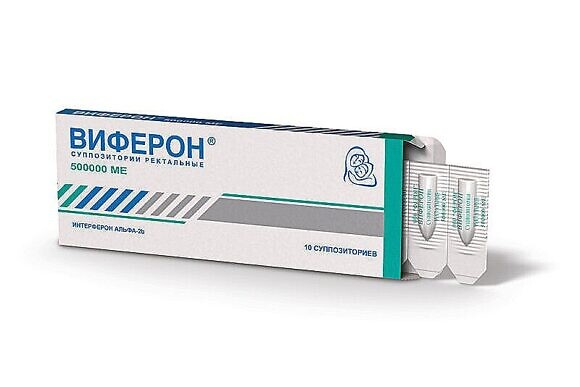
При ректальном использовании препарата печень и желудок не испытывают избыточной нагрузки, что позволяет избежать многих побочных эффектов. Мазь и гель не всасываются в кровь, действуют локально в месте нанесения.
Следует учитывать, что антибиотики не оказывают воздействия на вирусы, поэтому их применение в лечение вирусных заболеваний не обосновано. В случае бактериального осложнения, например тонзиллита, отита или пневмонии, может быть назначен антибиотик. Включение препарата ВИФЕРОН в комплексную терапию ОРВИ и гриппа у беременных женщин способствует уменьшению риска преждевременного прерывания беременности в 3,54 раза (1), а также способствует достоверному сокращению длительности симптомов интоксикации.
Справочно-информационный материал
Автор статьи
Врач общей практики
- Малиновская В.В., Баранов И.И., Выжлова Е.Н., Шувалов А.Н. «Лечение острых респираторных инфекций у беременных», Акушерство и гинекология, 2019
https://ru.wikipedia.org/
https://www.who.int/
https://www.rosminzdrav.ru/
https://www.rmj.ru/
Польза гимнастики для беременных – показания и противопоказания
Пользу гимнастики для беременных трудно переоценить, поэтому практически каждой будущей маме врачи рекомендуют выполнять её ежедневно.
С эффективными упражнениями будущую маму могут познакомить в школе будущих мам.
- Известно сильное общеукрепляющее действие гимнастики на весь организм беременной в целом. Улучшается работа всех органов и систем, активно запускаются механизмы обмена веществ, повышаются защитные ресурсы организма.
- Физические упражнения повышают настроение и позволяют будущей маме побороть депрессию.
- Укрепляется сердечнососудистая система.
- При помощи физических упражнений можно избежать отеков, которые беспокоят почти всех будущих мам, особенно в третьем триместре беременности.
- Физические упражнения позволяют снять напряжение и зажимы в мышцах, разгружают позвоночник и стабилизируют осанку.
- Регулярная гимнастика во время беременности позволит женщине быстро вернуться в прежнюю форму после родов.
- Упражнения подготавливают организм будущих мам к родам.
- Сжигание калорий физическими нагрузками позволяет беременным не набирать лишний вес и выполнять профилактику жировых отложений на животе и бедрах.
- Выполнение упражнений очень поможет будущей маме научиться контролировать собственное дыхание и управлять своим телом в родах.
- Сильные мышцы и правильное дыхание – залог значительного уменьшения болевых ощущений во время родов.
- Избавление от предродовой депрессии — ещё одно положительное свойство регулярной гимнастики.
Этот список можно продолжать бесконечно. Наверняка каждая женщина, которая ожидает ребенка или ранее была беременной, сама расскажет вам о пользе упражнений, которые она выполняла в период беременности.
Причины хронических запоров во время беременности
Хронические запоры при вынашивании ребенка могут развиваться под влиянием как внутренних, так и внешних факторов. В зависимости от триместра, выделяют такие главные причины задержки стула:
- Первый триместр. Диарея при беременности на ранних сроках является распространенной проблемой, но и хронические запоры не являются редкостью. Главной причиной запоров при беременности в 1 триместре, является повышенный уровень гормона прогестерона в организме. Этот гормон отвечает за сохранение беременности за счёт снижения тонуса гладкой мускулатуры матки. Кроме расслабления матки, прогестерон воздействует на мускулатуру кишечника, в результате чего у беременной женщины развиваются атонические запоры. Изменение вкусовых пристрастий на фоне беременности, может привести к дефициту растительной клетчатки в рационе будущей матери. Недостаточное содержание растительных волокон в потребляемой пище, является одной из потенциальных причин развития запора.
- Второй триместр. Если будущая мать не столкнулась с проблемой запоров в 1 триместре, проблема может возникнуть во 2 триместре. Причиной запоров при беременности во 2 триместре является глобальная перестройка гормонального фона, дефицит жидкости в организме, а также снижение физической активности. Во втором триместре беременным женщинам нередко назначают витамины группы B, препараты магния, кальция и железа, которые могут повлиять на регулярность естественного опорожнения кишечника.
- Третий триместр. Растущий плод и увеличивающаяся в объёме матка, оказывают механическое давление на кишечник, в результате чего нарушается его перистальтика. И матка и кишечник иннервируются тазовым нервным сплетением. Во время беременности, нарушается процесс иннервации, расслабляется гладкая мускулатура матки и мускулатура кишечника, в результате чего развиваются запоры. На поздних сроках гестации женщине тяжело проявлять достаточную физическую активность, поэтому гиподинамия играет не последнюю роль в возникновении запоров при беременности в 3 триместре. Очень часто, наряду с запорами, в третьем триместре беременности, у женщин развивается геморрой. Таким образом, формируется порочный круг, в котором геморрой ухудшает течение запоров, а запоры провоцируют обострение геморроя.
К дополнительным факторам, которые могут вызвать запор и геморрой после родов, можно отнести дисбактериоз, синдром раздражённого кишечника, дискинезию желчевыводящих путей, а также воспалительное поражение кишечника (болезнь Крона, неспецифический язвенный колит).
Важно помнить, что для нормализации процесса опорожнения кишечника не рекомендовано злоупотреблять слабительными препаратами, так как к этим медикаментам возникает быстрое привыкание и развивается состояние под названием “ленивый кишечник”
Медицинские обследования и анализы
Встать на учет к гинекологу необходимо до 10 недели беременности, чтобы врач успел выявить возможные риски и вовремя принять необходимые меры. Если беременность протекает нормально, до 20 недели посещать женскую консультацию достаточно раз в месяц-полтора. С учетом того, что большинство мам узнают о своей беременности на 3-5 неделях, за первый триместр они успевают навестить гинеколога дважды.
| Первый прием будет самым длительным, поскольку гинекологу необходимо собрать подробные сведения о вашем здоровье. Врач измерит ваш вес, рост, артериальное давление, проведет осмотр на кресле и возьмет мазок на флору (для выявления воспалительных процессов и некоторых инфекций половых органов). Все данные будут занесены в обменную карту — с ней вы впоследствии поедете в родильный дом. |
В конце первого визита врач даст направления на следующие анализы:
- общие анализы мочи и крови,
- биохимический анализ крови,
- анализ на группу крови и резус-фактор,
- анализ крови на ВИЧ, сифилис и гепатиты,
- анализ крови на токсоплазмоз и краснуху,
- анализ на определение глюкозы в крови,
- анализ на свертываемость крови (коагулограмма).
По показаниям беременным назначаются ЭКГ и обследование на половые инфекции (хламидиоз, уреаплазмоз и др.).
Вас также попросят получить консультации нескольких специалистов: терапевта, стоматолога, ЛОР-врача и офтальмолога. Если вы страдаете хроническими заболеваниями, этот список может быть расширен.
Повторный визит гинеколог назначит на 11-12 недели беременности. На этом сроке необходимо будет провести УЗИ и сделать биохимический скрининг (так называют исследование крови на определенные вещества, которые вырабатываются в период беременности).
- УЗИ позволит установить истинный срок беременности, исключить различные патологии (пузырный занос, внематочную беременность, кисты яичников и др.) и выявить риски генетических нарушений у плода (например, синдрома Дауна).
- С помощью биохимического скрининга также выявляются возможные хромосомные мутации у плода, определяются замершая беременность и риски выкидыша.
Важно знать, что плохие результаты УЗИ или биохимического скрининга еще не говорят о 100% наличии патологий, а лишь показывают, на что стоит обратить внимание. Если ваши данные будут отклоняться от норм, врач предложит пройти дополнительное обследование.
При хорошем состоянии здоровья ваш следующий визит к гинекологу состоится спустя месяц — уже во втором триместре
При хорошем состоянии здоровья ваш следующий визит к гинекологу состоится спустя месяц — уже во втором триместре.
Брадикардия плода: причины и симптомы

Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Ультразвуковое исследование плода
 УЗИ плода важная диагностическая процедура, которая выполняется в I, II, III триместрах беременности и направлена в первую очередь на выявление пороков развития плода.
УЗИ плода важная диагностическая процедура, которая выполняется в I, II, III триместрах беременности и направлена в первую очередь на выявление пороков развития плода.
Первый триместр беременности
Абсолютно безвредный как для мамы, так и для малыша скрининг включает в себя ультразвуковое и биохимическое исследование, проводимое с 11 по 13 неделю беременности (первый триместр).
Именно на этих сроках уже можно диагностировать такие ультразвуковые маркеры хромосомной патологии, как:
- утолщение воротникового пространства плода;
- отсутствие носовой кости.
Под толщиной воротникового пространства понимается определённый размер между мягкими тканями и кожей плода в шейном отделе позвоночника. Воротниковое пространство может быть как при нормальном развитии плода, так и при наличии хромосомных патологий (в частности, при болезни Дауна). Но при хромосомных отклонениях толщина воротникового пространства превышает 2,5 мм
А так как воротниковое пространство у всех плодов исчезает после 14 недели беременности, крайне важно пройти УЗИ именно в период с 11 по 13 неделю, когда оно хорошо поддаётся измерению
Что касается носовой кости, то при нормальном развитии плода она выявляется при УЗ — исследовании с 10 недели беременности. А при хромосомной патологии процессы окостенения у плода происходят несколько позже, поэтому УЗИ на данном сроке позволяет диагностировать отсутствие носовой кости, что является маркером хромосомной болезни плода.
Став обязательным исследованием беременных, ультразвуковой скрининг на сроке 11-13 недель позволяет вовремя выявить до 80% случаев патологического развития плода (с болезнью Дауна и другими отклонения хромосомного характера).
Биохимический скрининг
По биохимическому анализу крови беременной женщины можно исследовать концентрацию вырабатывающихся в плаценте белков — РАРР-А и бета-ХГЧ. А так как для каждого определённого срока беременности существуют свои нормы исследуемых белков, любое отклонение является признаком хромосомной патологии. Самые значимые различия белковой концентрации при нормальном развитии и болезни Дауна можно диагностировать на 10 — 12 неделе беременности. Именно поэтому на данных сроках проводится биохимический скрининг, выявляющий до 70% патологий с болезнью Дауна.
А при комплексном скрининге (ультразвуковом и биохимическом) результативность выявления хромосомных патологий увеличивается до 85%, что делает данный метод обследования самой эффективной профилактикой рождения детей с патологиями хромосомного характера, наиболее распространённая из которых — болезнь Дауна.
Второй скрининг проводится в 18-24 недели беременности.
На основании данных УЗИ при беременности второго триместра специалистом делается заключение о состоянии плаценты, органов малого таза женщины и количестве околоплодных вод. Оценивается толщина плаценты, ее расположение, расстояние от края внутреннего зева и степень ее зрелости. Врач с помощью УЗИ во 2 триместре беременности измеряет длину шейки матки и смотрит на состояние внутреннего зева, который, в норме, должен быть еще закрыт. Во время 2 УЗИ при беременности обязательно исследуется предлежание, то есть положение, ребенка в матке
Это очень важно для определения дальнейшей стратегии ведения беременности, выбора тактики будущих родов и, возможно, назначения
В женской консультации №22 ультразвуковое исследование проводиться на оборудовании экспертного класса Voluson E6 (Австрия).
А. Экспертный уровень всех проводимых в Санкт-Петербургском государственном бюджетном учреждении здравоохранения «Женская консультация №22» исследований, диагностик и заключений, соответствующий международным стандартам;
В. Использование новейшей медицинской аппаратуры, оснащённой трёхмерной технологией HDlive, благодаря которой можно получать более реалистичное изображение плода по сравнению со стандартным 3D УЗИ;
С. Применение современного компьютерного обеспечения, а именно — профессиональной программы Astraia (сертифицированной международным сертификатом FMF), которая делает УЗИ-заключения, рассчитывая сроки беременности, вес плода, индивидуальные риски и многое другое;
D. Тщательный и внимательный осмотр при УЗ — исследовании, который в среднем длится 30-45 минут, а при подозрении на какие-либо патологии плода может составлять и 1,5 часа. В случае многоплодной беременности время диагностики увеличивается минимум вдвое;
Е. Консультацию специалиста по пренатальной медицине, который «расшифрует» ультразвуковое исследование, даст необходимые рекомендации относительно дальнейших действий и расскажет о прогнозах, если выявлена какая-либо патология плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.. Запишитесь на пренатальный скрининг в клинику «Семейный доктор» по телефону в Москве +7 (495) 775 75 66, через форму или в регистратуре.
Запишитесь на пренатальный скрининг в клинику «Семейный доктор» по телефону в Москве +7 (495) 775 75 66, через форму или в регистратуре.