Бесплатное эко по омс в 2021 году
Содержание:
- Сколько стоит искусственное оплодотворение?
- Правовые аспекты
- Показания к ЭКО
- Подготовка к процедуре ЭКО
- Какие этические проблемы возникают при искусственной инсеминации?
- Может ли одинокая женщина сделать ЭКО?
- Правовые аспекты
- Ситуация 1. Будущий отец ребенка женат
- Обновление понятия родства
- Плюсы ЭКО в ЕЦ
- Преимущества и недостатки
- В каких случаях проводится искусственная инсеминация
- Обследования перед ЭКО
- Противопоказания, риски и осложнения
Сколько стоит искусственное оплодотворение?
Очень важно подготовится к ЭКО не только морально, но и материально, так как цена на эту услугу довольно велика, потому что применяются самые новейшие микроскопическое технологии, при помощи которых и становится возможным зачать ребенка «в пробирке». Многие, когда узнают, сколько стоит искусственное оплодотворение, отказываются от него
В Москве примерная стоимость будет варьироваться от 150 до 200 тысяч рублей. При этом может потребоваться пройти дополнительные исследования, сдать анализы, приобрести препараты, которые тоже стоят не так мало
Многие, когда узнают, сколько стоит искусственное оплодотворение, отказываются от него. В Москве примерная стоимость будет варьироваться от 150 до 200 тысяч рублей. При этом может потребоваться пройти дополнительные исследования, сдать анализы, приобрести препараты, которые тоже стоят не так мало.
Правовые аспекты
Если несколько десятилетий назад рождение ребенка вне брака ставилось почти преступлением, то теперь отношение изменилось. Девушки получают образование, занимаются личным развитием, строят карьеру и реализуют себя. Многие решаются родить малыша после 30 лет, когда овариальный резерв истощается. Проблемы с зачатием бывают не только у замужних, но и у одиноких. Поэтому логично, что современная медицина дает возможность стать мамой без постоянного спутника жизни.
Российское законодательство позволяет использовать ВРТ (ЭКО и другие методики) для одинокой женщины. Главным условием для проведения платного протокола является добровольное желание пациента. Поэтому перед процедурой женщине придется подписать согласие на обследование и врачебное вмешательство.
Если муж против процедуры
Для проведения экстракорпорального оплодотворения от обоих супругов требуется добровольное согласие. Если муж против манипуляции, то вступить в протокол не получится. Причиной мужского отказа могут быть религиозные убеждения, финансовые трудности. Некоторые партнеры не верят в результат и считают искусственное оплодотворение лишней тратой денег. Другие уверены, что их супруга может забеременеть самостоятельно, но надо только время. Также мужчина может быть просто не готов стать отцом, поэтому всеми силами оттягивает этот момент.
Сделать ЭКО без мужа, если между партнерами оформлены отношения, не получится. Для проведения процедуры требуется обследование и сдача биологического материала. Принудить мужчину к этим действиям никто не имеет права. Российское законодательство четко регулирует права и обязанности добровольных участников экстракорпорального оплодотворения. Если супруги соглашаются провести такую процедуру, то в дальнейшем партнер не имеет юридического права оспаривать свое отцовство. Это правило также касается тех случаев, когда для ВРТ используется донорская сперма.
Если партнеры имеют оформленные отношения, то вспомогательные репродуктивные технологии будут применяться только с согласия законного супруга. Если мужчина «не разрешает» жене делать ЭКО, то самостоятельно она не может вступить в протокол. В такой ситуации есть два выхода: разговаривать и договариваться с супругом или развестись и сделать манипуляцию как одинокая женщина.
Экстракорпоральное оплодотворение с гражданским мужем
Сложность проведения искусственного оплодотворения с гражданским мужем состоит в юридических отношениях и правах будущего ребенка. В соответствии с российским законодательством, при платном протоколе донором может стать любой человек. Женщина может привести своего знакомого, соседа, партнера или гражданского мужа, который станет биологическим отцом для будущего малыша.
От мужчины потребуется только пройти обследование и к нужному моменту сдать биологический материал. Гражданский брак не регулируется законодательством, а жизнь непредсказуема. Поэтому в процессе вынашивания гражданский муж может развернуться и уйти, а женщина останется матерью-одиночкой. Конечно, можно подать в суд и подтвердить биологическое отцовство, но на это нужны силы и время. Поэтому если партнеры решились на ЭКО, то лучше предварительно узаконить свои отношения.
Сделать ЭКО с гражданским мужем, который имеет официальный брак, будет сложнее. Большинство клиник не пойдут на такой шаг. Однако если постараться, то можно найти учреждения, оказывающие такую услугу за деньги. Но возникает вопрос: можно ли им доверять свое здоровье, если они нарушают закон.
Если речь идет о бесплатном протоколе, то вступить в него с гражданским мужем не получится. В перечень обязательных документов для получения квоты входит действующее свидетельство о заключении брака. Если пара рассчитывает на государственную помощь, то должна соблюдать все юридические нормы и принятые законы.
Когда женщина не замужем
Сделать ЭКО без мужа часто хотят независимые женщины. У каждой девушки рано или поздно просыпается материнский инстинкт. Если женщина хочет родить для себя, но не желает искать партнера, то она может сделать ЭКО без мужа.
Для проведения процедуры необходимо обратиться в клинику, которая сотрудничает с криобанками. Женщина выбирает из нескольких кандидатов-доноров. Пациентке предоставляется частичная информация о биологическом отце ее будущего ребенка. Обычно указан цвет волос, глаз, кожи, рост и вес, тип телосложения. Некоторые клиники предоставляют информацию об образовании, сфере деятельности, увлечениях. Иногда даже возможно изучить почерк кандидата и послушать его голос.
Показания к ЭКО
На сегодняшний день показанием к ЭКО является любая форма бесплодия, лечение которого в течение года не привело к результату. Существуют разнообразные классификации бесплодия; в России используется Международная классификация Болезней (МКБ), которая и отражает формы бесплодия, при которых применяется ЭКО. Согласно МКБ, существуют:
- Женское бесплодие, связанное с отсутствием овуляции (N97.0);
- Женское бесплодие трубного происхождения (N97.1);
- Женское бесплодие маточного происхождения (N97.2);
- Женское бесплодие цервикального происхождения (N97.3);
- Женское бесплодие, связанное с мужскими факторами (N97.4);
- Другие формы женского бесплодия (N97.8);
- Женское бесплодие неуточненное (N 97.9).
Естественно, врачи-репродуктологи в диагнозе используют точные диагнозы (например, отсутствие или непроходимость труб), чтоб причина бесплодия была понятнее и пациентке и коллегам.
ЭКО может проводиться и при отсутствии бесплодия как такового: всё чаще ЭКО применяют при наличии наследственных (в том числе и смертельных) заболеваний. Метод позволяет выделить здоровые эмбрионы (лишенные наследственных мутаций) и получить здорового ребенка.
Подготовка к процедуре ЭКО
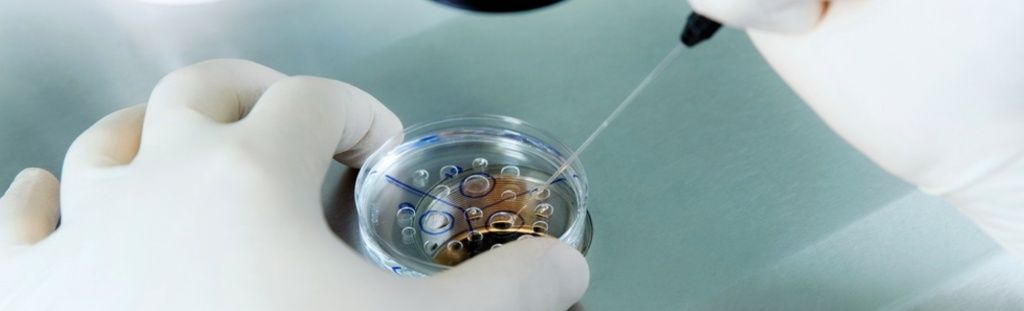
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Какие этические проблемы возникают при искусственной инсеминации?
С самого начала применение искусственной инсеминации столкнулось с рядом этико-правовых вопросов и, как следствие, с критикой. Рассмотрим основные аргументы скептиков и контраргументы их оппонентов в отношении этой ВРТ.
Разрушение института семьи. Искусственная инсеминация спермой донора подразумевает, что фактическим отцом ребенка становится не законный супруг, а чужой человек. Притом донор впоследствии никак не участвует в его воспитании. Это противоречит устоявшимся в обществе понятиям о браке, семье и родительском долге. В частности, зачатый с помощью донорской спермы ребенок автоматически (пор мнению скептиков) становится внебрачным. Донорство является вынужденной мерой, применяемой с согласия обоих законных супругов. Кроме того, законный супруг, хоть и не является генетическим отцом, берет на себя полную моральную и правовую ответственность за ребенка, тем самым реализуя родительский долг.
Нарушение прав женщин. Этот аргумент касается использования искусственной инсеминации в суррогатном материнстве. После того, как суррогатная мать выносила и родила ребенка, она по договору должна отдать его своим клиентам, даже если испытывает к нему искреннюю родительскую привязанность. Сурмама добровольно предоставляет свои услуги и, следовательно, полностью осознает последствия еще до своей беременности. А потому не имеет морального права претендовать на статус юридического родителя.
Евгеническая практика. Имея возможность выбирать донора спермы для искусственной инсеминации, женщина может в определенной степени контролировать качества будущего ребенка. Таким образом нарушается принципы ненанесения вреда и справедливости – дети от «неподходящих» доноров имеют меньше шансов родиться. Контраргумент сторонников ВРТ заключается в том, что женщина точно так же выбирает себе в половые партнеры и супруги мужчину, соответствующего ее критериям. Разница между ним и донором сводится лишь к характеру их взаимоотношений с будущей матерью.

Очевидно, что некоторые из этических проблем искусственной инсеминации носят сугубо юридический характер и могут быть преодолены путем совершенствования законодательства и/или общественного мнения. В то же время часть критики основывается на иррациональных предпосылках, что не позволяет разрешить такие противоречия в рамках существующих моральных и религиозных устоев.
Может ли одинокая женщина сделать ЭКО?
Ответ на вопрос однозначный: да! Но нужно понимать, что ЭКО делают только при наличии медицинских показаний! Отсутствие партнера такомым не является; любая женщина, не имеющая партнера, в начале обследуется с тем, чтоб выявить, фертильна ли она (т.е. сможет ли зачать ребенка путем инсеминации – введения спермы в матку). Помимо рутинных обследований, пациентка проходит исследование проходимости труб. С этой целью может быть проведено либо рентгеноконтрастное исследование, т.н. гистеросапьпингография, либо гистеросонография – исследование с введением стерильного физраствора на фоне УЗИ – контроля. И, в том случае, если трубы проходимы, и бесплодия не выявлено, проводят инсеминацию (введение спермы в матку). Если же установлено бесплодие, пациентку направляют на ЭКО. Федеральная программа касается именно применения ЭКО; внутриматочная инсеминация «квотами» не оплачивается.
В любом случае, когда речь идет о женщине, не имеющей полового партнера, помощь оказывается с применением донорской спермы.
Доноры, сдающие биоматериал анонимно, называются анонимными донорами. В отличие от них, иногда предпочтение отдается мужчинам из окружения (родственникам, друзьям и т.п.), которых называют неанонимными донорами. Клиники ЭКО не рекомендуют использование неанонимных доноров спермы (из числа друзей, родственников и пр), так как такие ситуации зачастую приводят к конфликтам, связанных с отцовством будущего ребенка.
Подготовка доноров спермы
К донорству допускаются молодые (до 34 лет) здоровые мужчины, не имеющие существенных изъянов внешности. Подробнее о требованиях к донорам можно почитать на странице здесь Мужчина — кандидат в доноры спермы в первую очередь сдает сперму на исследование. После того, как его фертильность (способность спермы к оплодотворению) подтверждена, проводится полное обследование, которое определяет физическое и психическое здоровье донора, позволяет исключить наличие генетических заболеваний и носительства генетической патологии.
Проверяется криотолерантность спермы (способность к размораживанию: не теряются ли качество спермы при размораживании). Если результаты исследований не показали никаких существенных отклонений, то мужчина может быть допущен до донорства.
Однако, использовать сперму еще нельзя. Сначала сданная порция спермы витрифицируется (замораживается) и помещается в карантин, где будет хранится в течение 6 месяцев. По окончании карантина донор еще раз сдает анализы, и, если они подтверждают, что он здоров, сперма может быть использована. Такой порядок применяется ко всем сданным образцам спермы, независимо от того, насколько давно донор сдает материал.
Правовые аспекты
Если несколько десятилетий назад рождение ребенка вне брака ставилось почти преступлением, то теперь отношение изменилось. Девушки получают образование, занимаются личным развитием, строят карьеру и реализуют себя. Многие решаются родить малыша после 30 лет, когда овариальный резерв истощается. Проблемы с зачатием бывают не только у замужних, но и у одиноких. Поэтому логично, что современная медицина дает возможность стать мамой без постоянного спутника жизни.
Российское законодательство позволяет использовать ВРТ (ЭКО и другие методики) для одинокой женщины. Главным условием для проведения платного протокола является добровольное желание пациента. Поэтому перед процедурой женщине придется подписать согласие на обследование и врачебное вмешательство.
Если муж против процедуры
Для проведения экстракорпорального оплодотворения от обоих супругов требуется добровольное согласие. Если муж против манипуляции, то вступить в протокол не получится. Причиной мужского отказа могут быть религиозные убеждения, финансовые трудности. Некоторые партнеры не верят в результат и считают искусственное оплодотворение лишней тратой денег. Другие уверены, что их супруга может забеременеть самостоятельно, но надо только время. Также мужчина может быть просто не готов стать отцом, поэтому всеми силами оттягивает этот момент.
Сделать ЭКО без мужа, если между партнерами оформлены отношения, не получится. Для проведения процедуры требуется обследование и сдача биологического материала. Принудить мужчину к этим действиям никто не имеет права. Российское законодательство четко регулирует права и обязанности добровольных участников экстракорпорального оплодотворения. Если супруги соглашаются провести такую процедуру, то в дальнейшем партнер не имеет юридического права оспаривать свое отцовство. Это правило также касается тех случаев, когда для ВРТ используется донорская сперма.
Если партнеры имеют оформленные отношения, то вспомогательные репродуктивные технологии будут применяться только с согласия законного супруга. Если мужчина «не разрешает» жене делать ЭКО, то самостоятельно она не может вступить в протокол. В такой ситуации есть два выхода: разговаривать и договариваться с супругом или развестись и сделать манипуляцию как одинокая женщина.
Экстракорпоральное оплодотворение с гражданским мужем
Сложность проведения искусственного оплодотворения с гражданским мужем состоит в юридических отношениях и правах будущего ребенка. В соответствии с российским законодательством, при платном протоколе донором может стать любой человек. Женщина может привести своего знакомого, соседа, партнера или гражданского мужа, который станет биологическим отцом для будущего малыша.
От мужчины потребуется только пройти обследование и к нужному моменту сдать биологический материал. Гражданский брак не регулируется законодательством, а жизнь непредсказуема. Поэтому в процессе вынашивания гражданский муж может развернуться и уйти, а женщина останется матерью-одиночкой. Конечно, можно подать в суд и подтвердить биологическое отцовство, но на это нужны силы и время. Поэтому если партнеры решились на ЭКО, то лучше предварительно узаконить свои отношения.
Сделать ЭКО с гражданским мужем, который имеет официальный брак, будет сложнее. Большинство клиник не пойдут на такой шаг. Однако если постараться, то можно найти учреждения, оказывающие такую услугу за деньги. Но возникает вопрос: можно ли им доверять свое здоровье, если они нарушают закон.
Если речь идет о бесплатном протоколе, то вступить в него с гражданским мужем не получится. В перечень обязательных документов для получения квоты входит действующее свидетельство о заключении брака. Если пара рассчитывает на государственную помощь, то должна соблюдать все юридические нормы и принятые законы.
Когда женщина не замужем
Сделать ЭКО без мужа часто хотят независимые женщины. У каждой девушки рано или поздно просыпается материнский инстинкт. Если женщина хочет родить для себя, но не желает искать партнера, то она может сделать ЭКО без мужа.
Для проведения процедуры необходимо обратиться в клинику, которая сотрудничает с криобанками. Женщина выбирает из нескольких кандидатов-доноров. Пациентке предоставляется частичная информация о биологическом отце ее будущего ребенка. Обычно указан цвет волос, глаз, кожи, рост и вес, тип телосложения. Некоторые клиники предоставляют информацию об образовании, сфере деятельности, увлечениях. Иногда даже возможно изучить почерк кандидата и послушать его голос.
Ситуация 1. Будущий отец ребенка женат
Снова не будем осуждать женщин, принявших это нелегкое, без преувеличения, решение. Думаете, им самим доставляет большое удовольствие сидеть на скамье запасных, мечтая, что когда-нибудь отец малыша оставит семью и уйдет к ней?
Такие мечты имеют место даже в случае, если в первой семье трое детей и красавица жена. «Но он ведь зачем-то закрутил со мной роман, – звучит нотка надежды в голосе девушки, – значит, не все у него так гладко».
В случае, когда отцом выбран женатый мужчина, меньше шансов заразиться неприличной болезнью. И, глядя на его кудрявую дочурку или синеглазого маленького богатыря, появляется надежда получить и себе пару таких вот синих глазок, так похожих на глаза отца.
Если вы готовы однажды услышать злой голос в телефонной трубке: «Он только мой, поняла, стерва», ну, что ж, тогда рискуйте. Однако, чтобы потом не мучила совесть, рассмотрите-ка вариант свободного мужчины.
Обновление понятия родства
Появление ВРТ привело к изменению отношения людей к процессу репродукции с разных точек зрения. Изменилось понятие родства. Раньше не было ситуаций, когда одна женщина является источником генетического материала, а другая – вынашивает ребенка. После появления ВРТ такие случаи отнюдь не являются редкостью. Поэтому понятие материнства разделилось на гестационную и генетическую составляющие. Основные ситуации, когда у ребенка может быть «две мамы»:
Суррогатное материнство. Женщина, у которой созревают в яичниках собственные яйцеклетки, иногда не может выносить беременность. В таком случае вместо неё это делает другая женщина. Оплодотворенная яйцеклетка помещается в матку суррогатной матери. Она рожает ребенка и за это в большинстве случаев получает финансовое вознаграждение. С социальной точки зрения матерью малыша является женщина, предоставившая яйцеклетки. Она же является генетической матерью: именно её физические и психологические черты унаследует ребенок.
Донорство ооцитов. У некоторых женщин в яичниках перестают созревать собственные яйцеклетки по причине возраста, заболеваний, перенесенных операций. Тогда используются донорские ооциты. Обычно их оплодотворяют спермой супруга пациентки. Может также использоваться донорская сперма. После рождения малыша с социальной и юридической точки зрения матерью становится женщина, родившая ребенка. При этом она не имеет с ним ничего общего с точки зрения биологии: новорожденный имеет черты донора ооцитов.
Как видим, мы имеем две совершенно противоположные ситуации, в которых опекунство над ребенком может получить как генетическая, так и гестационная мать.
Биоэтика и религия
С момента появления ВРТ не утихают споры относительно допустимости использования этих методов. Основные спорные вопросы:
- Можно ли использовать суррогатную мать как «живой инкубатор» для ребенка?
- Допустим ли выбор пола ребенка (технически он возможен при использовании преимплантационной генетической диагностики)?
- Не противоречит ли религиозным нормам сам факт того, что ребенок зачат вне организма матери?
- Допустимо ли вмешательство в процессы, которые в течение миллионов лет регулировались исключительно природой?
Каждый человек по-разному ответил бы на эти вопросы. Система здравоохранения и правительство отвечают на них следующим образом:
- Использование суррогатного материнства допустимо и не противоречит этическим нормам большинства культур. По своей сути оно ничем не отличается от материнства естественного, когда организм женщины используется в качестве «живого инкубатора» для рождения генетически родных детей. Хотя суррогатная мать отличается тем, что вынашивает чужого ребенка, никто не заставляет её это делать насильно. Она соглашается на этот шаг, будучи предупрежденной обо всех рисках, и получает в большинстве случаев приличное финансовое вознаграждение за свои услуги.
- Выбор пола ребенка во многих странах запрещен. В том числе его запретили в России в 2011 году. Исключение составляют случаи, когда необходимость выбора пола продиктована медицинскими показаниями. Это делают, чтобы избежать передачи некоторых генетических заболеваний (существуют болезни, которыми страдают только представители одного пола).
- Большинство религиозных организаций смирились с существованием вспомогательных репродуктивных технологий и считают их допустимыми.
- Дети, рожденные «из пробирки», вряд ли повлияют на течение эволюционных процессов. Хотя бы потому, что генетика у них точно такая же, как у детей, зачатых естественным путем.
Несмотря на наличие спорных этических моментов, давным-давно не ставится вопрос, будет ли ребенок умственно и физически полноценным, если он зачат в пробирке. Многочисленные исследования показали: способ оплодотворения значения не имеет. Дети рождаются такими же, как те, что зачаты естественным путем. Они ни в чем им не уступают по интеллекту или физическим возможностям.
Плюсы ЭКО в ЕЦ
ЭКО в естественном цикле дает женщине возможность стать матерью даже в сложных случаях. Это один из самых щадящих способов забеременеть, при котором минимально используются медикаменты – яйцеклетку оплодотворяют в лаборатории, но ее созревание проходит в организме женщины. Сегодня ЭКО в ЕЦ используется наравне с традиционным протоколом.
Этот метод лучше всего переносит организм пациентки, так как в ходе его не применяют гормональную стимуляцию, которая дает серьёзную медикаментозную нагрузку. В этом случае вмешательство в женский организм минимально, что повышает безопасность процесса, снижая риск осложнений. Но перенос эмбриона с первого раза может не дать положительного результата (беременность) и придется повторять процедуру.
При использовании ЭКО естественным путем:
- не проводится гормональная стимуляция;
- нет необходимости поддерживать эндометрий;
- извлекают одну яйцеклетку;
- соответственно, подсаживают один эмбрион;
- наркоз не используют;
- осложнения и побочные эффекты не возникают;
- наступает одноплодная естественная беременность после ЭКО;
- количество попыток, чтобы получить беременность (в среднем не менее 5 раз).
Преимущества и недостатки
Длительная история применения инсеминации (в практике акушера-гинеколога она уже не первый десяток лет) – залог того, что методика отработана до мелочей, а доступность сделала её довольно популярной среди пациентов.
Преимущества инсеминации:
-
Испытанность, отработанность методики;
-
Невысокая стоимость (т.н. «сдвоенная инсеминация стоит в 4-6 раз меньше ЭКО со стимуляцией);
-
Возможность применения при умеренно сниженной фертильности спермы;
-
Возможность повторения (нескольких попыток);
-
Минимальное влияние на здоровье/самочувствие пациентки;
-
Возможность увеличения эффективности процедуры путем «легкой стимуляции».
Метод, однако, не лишен недостатков:
-
Низкая средняя эффективность: даже при проведении инсеминации с «легкой стимуляцией» вероятность беременности после отдельной процедуры невелика: в лучших клиниках она доходит до 25%;
-
Необходимость частого мониторирования роста фолликула/ фолликулов: иногда приходится до 4-5 раз посетить врача перед процедурой;
-
Строгие требования к качеству спермы: фертильность её должна быть не ниже определенных показателей: в случаях с выраженными нарушениями методика неэффективна;
-
Относительные ограничения по возрасту: проводить инсеминацию пациенткам старше 35 лет чаще всего неразумно и чревато затягиванием достижения главной цели – получения беременности;
-
При внешней простоте методики она, тем не менее, требует наличия оснащенной эмбриологической лаборатории и квалифицированного персонала.
В каких случаях проводится искусственная инсеминация
В настоящее время под инсеминацией понимают внутриматочную инсеминацию: остальные виды инсеминации (внутрибрюшная, внутривлагалищная) — в прошлом, и представляют только исторический интерес. Чтобы понять, в каких случаях проводится инсеминация, необходимо прояснить, как именно происходит зачатие в естественных условиях.
Сперма, попавшая в репродуктивные пути женщины во время полового акта, начинает своё движение «вверх». Она должна преодолеть шеечный барьер (содержащуюся в шеечном канале слизь), затем остается позади вся полость матки и, наконец, сперматозоиды попадают в трубы. В период овуляции там же оказывается яйцеклетка, вышедшая из фолликула (в яичнике) и преодолевшая большую часть полости маточной трубы. Именно там, в трубе, и происходит «встреча», которая, при удачном стечении, заканчивается оплодотворением: для удачного исхода необходима «здоровая» яйцеклетка и достаточное количество сперматозоидов (считается, что для оплодотворения 1й яйцеклетки их должно быть не менее 150-200 тысяч). Образовавшийся после слияния половых клеток эмбрион начинает усиленно делиться и, спустя пять дней, имея «на борту» уже более 100 клеток, попадает в полость матки. Там его анализирует (на предмет мутаций) эндометрий (выстилка полости матки, — она тоже должна быть здорова) и, при отсутствии критических нарушений с обеих сторон, эмбрион прикрепляется к эндометрию – происходит имплантация. Беременность состоялась и развивается!
Краткое описание сложного процесса позволяет сформулировать обязательные условия наступления беременности, а, значит, и условия проведения инсеминации.
Итак, для проведения инсеминации необходимо
-
чтобы маточные трубы были проходимы и здоровы;
-
чтобы сперма содержала необходимое минимальное количество здоровых сперматозоидов (такое, чтобы после обработки в лаборатории их хватило на оплодотворение);
-
Чтобы функция созревания яйцеклеток в яичнике была сохранена (чтобы происходила овуляция).
Коль скоро мы разобрались в механизме оплодотворения (зачатия) и определили необходимые условия для проведения инсеминации, можно перечислить, при каких состояниях инсеминация показана.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.
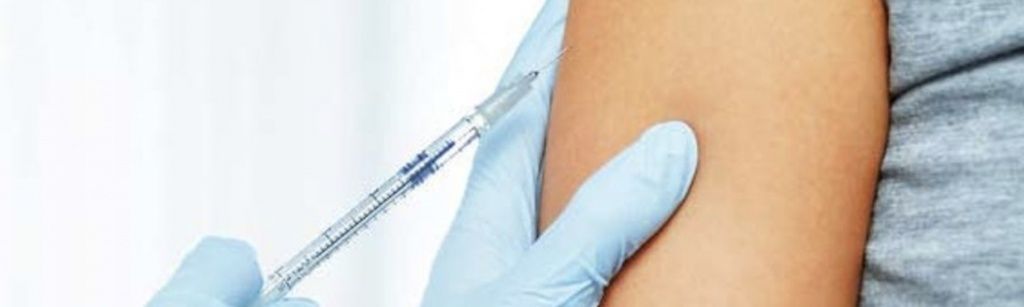
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Противопоказания, риски и осложнения
Противопоказания к инсеминации – редкость, а риск осложнений минимален. Главным противопоказанием к инсеминации является невозможность вынашивания беременности; список диагнозов, при которых вынашивание беременности противопоказано, содержится в Приказах Минздрава. При наличии противопоказаний к беременности, инсеминация не проводится. Противопоказанием для инсеминации, помимо указанных в нормативных документах, может стать доказанная аллергия на сперму партнера (даже после обработки!). Невозможность проведения инсеминации при наличии вагинизма, страха – неактуальна: в таких ситуациях процедуру проводят под внутривенным наркозом.
К крайне редким осложнениям инсеминации можно отнести возможность обострения воспаления (аднексита, например), если о нем не было известно заранее; собственно, подробное обследование согласно Приказа 107Н в купе с изучением ситуации лечащим врачом, должно исключить такого рода проблемы.



