7 неделя беременности
Содержание:
- Советы
- Патофизиология последствия гестационного сахарного диабета и влияние на плод
- Рекомендации
- 7 ДПП пятидневок – тест
- Признаки и симптомы 8 недели беременности
- Можно ли пить пиво при беременности?
- Что происходит
- Что оценивается при УЗИ в 1 триместре
- Осложнения молярной беременности
- Какие показатели оценивают при УЗИ на 8 акушерской неделе?
- Преимущества метода
- Второе плановое УЗИ: на 20-24 неделе
- Внешние изменения будущей мамы
- УЗИ на 8 неделе беременности
- Анализы
- Мнение врачей об употреблении алкоголя в первые недели беременности
Советы
На втором месяце визуальных признаков «интересного» положения еще нет, а движения малыша не ощущаются, поэтому будущая мать может не ощущать себя беременной. Отсюда масса вопросов и сомнений. Мы отобрали самые распространенные и постарались на них ответить.
Можно ли заниматься сексом на 8 неделе беременности?
Можно, но не нужно. Все-таки второй месяц — критический период, пусть даже симптомов угрозы нет. Переждите немного, а лучше — дотерпите до второго триместра.
Когда появится живот?
Большинство будущих мам отмечают выраженное увеличение животика к 16 неделям, но все индивидуально. Женщины с узким тазом и недостаточным весом могут заметить живот раньше. У полных или тренированных дам, с мускулистой передней брюшной стенкой, живот будет компактным даже на 6-7 месяце.
Что делать при простуде?
При простуде на ранних стадиях беременности все лекарства, от горчичников и назальных капель до антибиотиков — только по назначению врача!
Полноценного плацентарного барьера у малыша еще нет, так что действующие и вспомогательные вещества препаратов, а также безобидные для взрослых растительные токсины, поступят к эмбриону в неизменном виде. Чем это обернется для последующего развития плода — неизвестно.
Опасна ли эрозия шейки матки на этом сроке?
Лечение эрозии отложите до послеродового периода. Это заболевание, если оно не сопровождается инфекцией, не опасно для плода.
Заботьтесь о себе, берегите малыша и добро пожаловать в следующий, третий месяц беременности!
Патофизиология последствия гестационного сахарного диабета и влияние на плод
Начиная с самых ранних сроков беременности плод и формирующаяся плацента нуждаются в большом количестве глюкозы, которая непрерывно подается к плоду с помощью белков-транспортеров. В связи с этим утилизация глюкозы при беременности значительно ускоряется, что способствует снижению ее уровня в крови. Беременные женщины имеют тенденцию к развитию гипогликемии между приемами пищи и во время сна, так как плод получает глюкозу постоянно.
Чем опасен гестационный сахарный диабет при беременности для ребенка и матери:

По мере прогрессирования беременности чувствительность тканей к инсулину неуклонно снижается, и концентрация инсулина компенсаторно увеличивается . В связи с этим повышается базальный уровень инсулина (натощак), а также концентрация стимулированного с помощью глюкозотолерантного теста инсулина (первая и вторая фазы инсулинового ответа). С увеличением гестационного срока повышается и элиминация инсулина из кровотока.
При недостаточной выработке инсулина у беременных развивается гестационный сахарный диабет, который характеризуется повышенной инсулинорезистентностью. Кроме того, для ГСД характерно увеличение содержания проинсулина в крови, что свидетельствует об ухудшении функции бета-клеток поджелудочной железы.
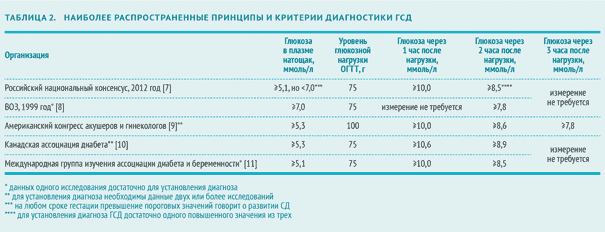
Рекомендации
Продолжайте принимать витамины и полноценно питайтесь, когда у вас 7-я неделя беременности. Старайтесь есть здоровую пищу, избегайте острого, соленого, жареного и копченого. Не отказывайтесь от жиров и сложных углеводов: они помогут малышу расти и развиваться.
Если вас мучит токсикоз, попробуйте следовать нашим советам:
- Ешьте маленькими порциями;
- Держите рядом с кроватью несколько сухариков и никогда не вставайте с постели на голодный желудок;
- Отправляясь в дорогу, берите с собой немного кислых или сладких конфет (выбирайте, какие вам больше нравятся);
- Перед поездкой старайтесь не пить много жидкости (она может спровоцировать рвоту);
- Некоторым женщинам преодолеть тошноту помогает вкус или запах лимона, черного хлеба, кислого помидора или огурца;
- Иногда ощущение тошноты может пройти, если самостоятельно вызвать у себя рвоту.
На 7-й неделе беременности больше двигайтесь и чаще гуляйте на свежем воздухе. Спортом заниматься не стоит, лучше запишитесь на специальную гимнастику для будущих мам.
7 ДПП пятидневок – тест
Тесты на беременность позволяют определить симптомы гестации на ранних сроках еще до проявления характерной симптоматики. Во время сдачи анализа мочи или крови определяется содержание ХГЧ в организме. Продукция гормона обусловлена секреторной активностью тканей зародыша. Повышенное содержание гормона в организме женщины сигнализирует о наступлении беременности.
На 7-й день после подсадки эмбриона ХГЧ только начинает экскретироваться в кровь, определить его концентрацию на данном этапе гестации практически невозможно. Первый тест проводится на 14-й день после успешного оплодотворения, при этом концентрация гормона измеряется в мЕд/мл.
Признаки и симптомы 8 недели беременности
Симптомы первого триместра возникают у разных будущих мам в разные сроки, бывают выражены по-разному. У одних женщин они очень яркие, дело доходит вплоть до токсикоза, а другие могут не испытывать их вообще.На 8 неделе женщина может столкнуться со следующими проявлениями беременности: · Небольшие выделения крови из влагалища. Вы можете обнаружить ее следы на белье. Чаще всего в этом нет ничего страшного: просто шейка матки стала более мягкой, нежной, ранимой. Она легко начинает кровоточить после половых актов. Однако, если крови выделяется много, как во время месячных, это может быть признаком выкидыша. При любых сомнениях лучше немедленно обратиться к врачу. · Странные сновидения. Многие будущие мамы на ранних сроках беременности начинают видеть странные сны, потому что в их теле происходят гормональные изменения, и они все еще психологически привыкают к беременности, испытывают страх, тревогу. · Запоры. В первом триместре беременности они встречаются примерно у половины беременных женщин. Это – тоже результат гормональных эффектов. Гормоны замедляют движение пищи по пищеварительному тракту, чтобы организм мог извлечь из нее максимум ценных веществ, необходимых для эмбриона. · Спазмы в нижней части живота. Это нормальные ощущения, так как ваша матка начинает увеличиваться в размерах, из-за чего растягиваются ее связки. Но если спазмы очень сильные, болезненные, нужно обратиться к врачу. · Усиление обоняния. Запахи, которые ранее вы, скорее всего, не замечали, теперь начинают чувствоваться очень остро. Они кажутся очень резкими и неприятными, вызывают тошноту. Самый эффективный способ борьбы с этим симптомом – стараться избегать запахов, которые вызывают у вас неприятные ощущения. · Тошнота. Иногда этот симптом называют «утренней тошнотой», но на самом деле он может беспокоить в любое время суток. Некоторые будущие мамы не испытывают его вообще, а у других он вызывает рвоту – в этом случае, скорее всего, врач диагностирует ранний токсикоз беременных и назначит лечение. · Постоянная усталость. Во-первых, растущая матка начинает забирать на себя все больше крови, поэтому артериальное давление женщины снижается. Во-вторых, в крови снижается уровень сахара и других питательных веществ, потому что их активно потребляет организм эмбриона. Все это приводит к тому, что женщина постоянно чувствует себя уставшей. · Увеличение и болезненность груди. В молочных железах уже начинает разрастаться ткань, которая в будущем станет вырабатывать грудное молоко. · Частые мочеиспускания. Несмотря на то, что ваш живот пока еще не увеличился, матка уже заметно выросла, и продолжает расти. Она все сильнее давит на мочевой пузырь.
Можно ли пить пиво при беременности?
Это один из часто задаваемых вопросов беременными женщинами гинекологам. Возникает он по причине появления тяги к пиву, даже у тех женщин, кто до беременности его вообще не пил. С медицинской точки зрения это объясняется тем, что организму просто не хватает витаминов группы «В», которые могут поступать в организм посредством вполне безобидных, даже полезных продуктов.
Зачастую, чтобы справиться с тягой к пиву, беременная решается выпить пару глотков. Однако сочетая пиво и беременность, нужно быть готовой к разным последствиям:
- в идеальном случае желание в дальнейшем пробовать пиво купируется;
- в некоторых случаях оно может спровоцировать токсикоз;
- появление желания выпивать дальше, при этом порция и регулярность имеют свойство расти с каждым днем, ведь негативные последствия, по мнению беременной, не проявились, значит, и в дальнейшем они не обнаружатся.
Также следует развенчать миф о безопасности пива с так называемым «нулевым» процентом алкоголя. Для придания характерного вкуса в его составе присутствуют разнообразные добавки и консерванты, которые не способствуют поддержанию здорового образа жизни, рекомендованного беременным.
Подытожив приведенную выше информацию, можно с уверенностью сказать, что алкоголь, независимо от его крепости, объема порций и разновидностей, вреден для беременных. Рекомендуем не обращать внимания на мнение знакомых, которые выпивали во время беременности и у них, по их словам, родились вполне здоровые дети. Алкоголь не стоит того, чтобы рисковать жизнью, здоровьем и будущим собственных детей.
Если беременная женщина не справляется с тягой к любому виду алкоголя, она может обратиться за консультацией или для лечения в Израиле или Москве в РЦ Ренессанс. Мы поможем решить проблему с зависимостью от алкоголя на любой стадии — безопасно и в кратчайшие сроки!
Что происходит
На сроке 6 – 7 недель образуются связи между нервными волокнами и зачатками внутренних органов, а также формируются пять мозговых пузырей — именно столько отделов в головном мозге взрослого человека.
Позвоночник продолжает быстро удлиняться и приобретает физиологический изгиб. Если в начале недели рост эмбриона от макушки до копчика был 4 – 5 мм, то к ее концу кроха уже достигает размера горошины (11 – 13 мм). Его вес сейчас 1,3 – 1,7 г.
На 7-й неделе беременности жаберная щель затягивается, но эмбриональный хвостик пока сохраняется. В этот период зачатки рук разделяются на два сегмента: предплечье и плечо. На ручках и ножках появляются кистевые перепонки, в которых будут развиваться пальцы, но тельце малыша еще асимметрично (верхние конечности растут быстрее, чем нижние).
На сроке 7 недель у эмбриона образуются носовые ямка и складка, происходит дальнейшее формирование органов зрения (глаза сближаются к переносице, намечаются веки, возникает радужная оболочка, в сетчатке появляется пигмент), закладываются челюсти и зачатки зубов, а на месте, где должно быть ухо, «вырастает» слуховой бугорок. К тому, что впоследствии станет репродуктивной системой, направляются первичные половые клетки: на 6 – 7-й неделе беременности произойдет гендерная идентификация (половые железы превратятся либо в яички, либо в яичники, а из образующейся сейчас выпуклости в промежности разовьются гениталии).
Также на сроке 7 недель начинает формироваться костная система, образуется эпидермис, закладываются будущие бронхи, продолжают развитие эндокринные железы, легкие, почки. Из первичной кишки отделяются прямая кишка и мочевой пузырь, обособляются пищевод и трахея. К этому сроку уже закончили свое формирование желчные протоки в печени, толстая кишка и аппендикс.
Поджелудочная железа начинает выработку инсулина.
Сердечко ребенка пока немного выступает из тела. Оно уже разделилось на левую и правую камеры, а теперь становится четырехкамерным и готовится «гонять» кровь по телу. Одновременно начинают образовываться крупные кровеносные сосуды.
На 7-й неделе беременности заканчивается формирование пуповины и налаживается плацентарно-маточный обмен между женщиной и плодом. С этого момента ребенок будет полностью зависеть от вас: питаться и дышать за счет поступающих в вашу кровь веществ. Также на сроке 6 – 7 недель формируется слизистая пробка, которая будет защищать матку от воздействий внешней среды, сохранится до конца беременности и отойдет лишь перед самыми родами.
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
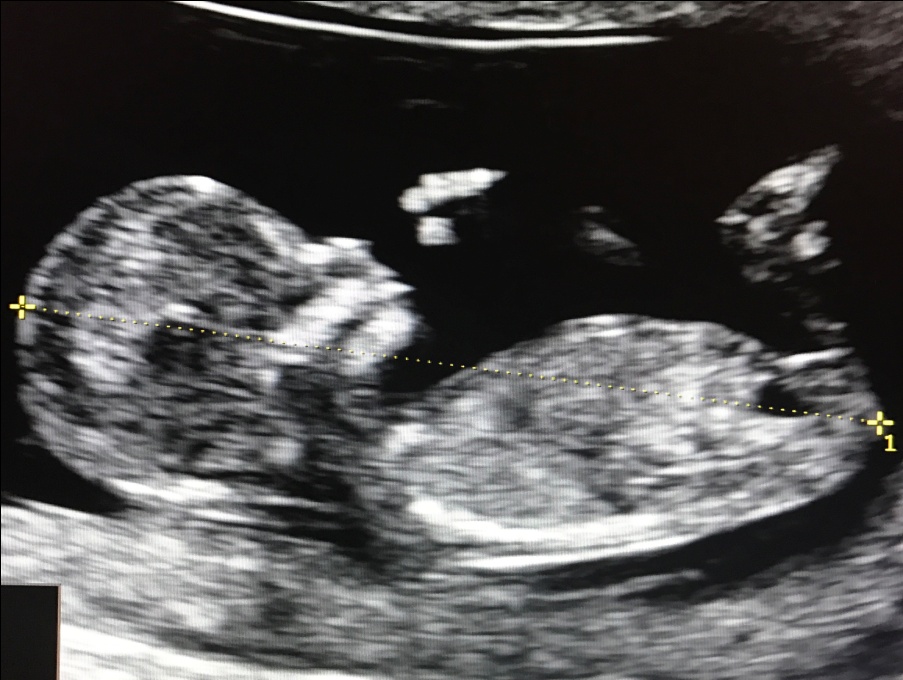
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
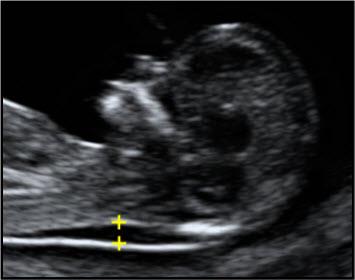
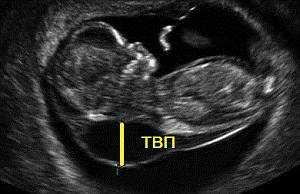
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
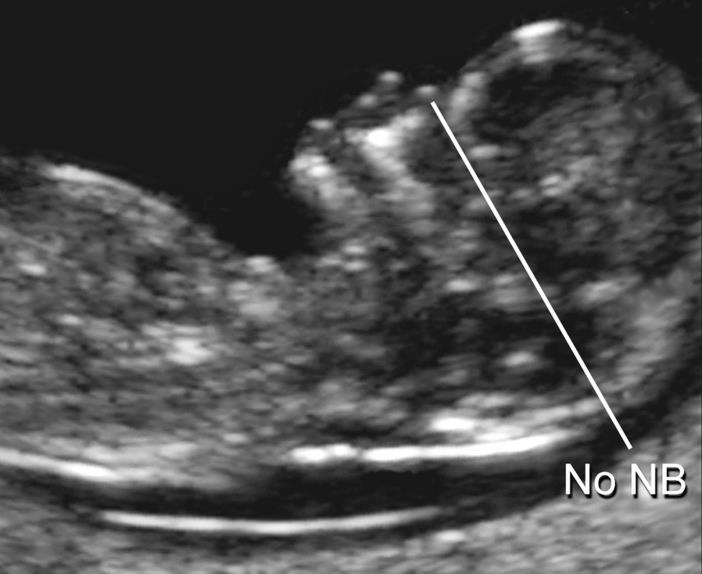
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
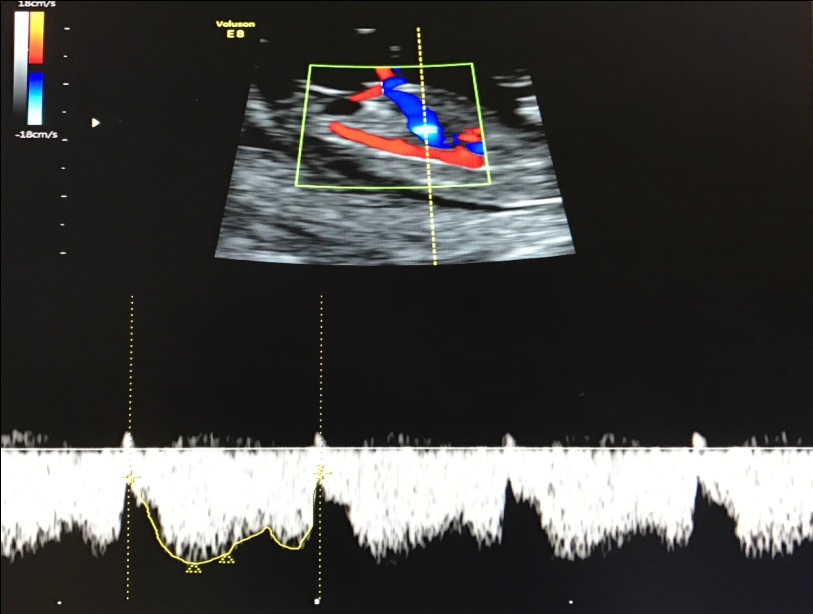
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Осложнения молярной беременности
У женщин, которые пережили молярность, чаще, чем у других беременных, наблюдается развитие таких заболеваний, как преэклампсия (гипертония, появившаяся после 20 недель беременности и протеинурия) и гипертиреоз, симптомы которого проходят после излечения молярной беременности.
Текалютеиновые кисты в яичнике могут достигать значительных размеров, что приводит к развитию состояния, опасного для жизни пациентки. Эта патология требует быстрой диагностики и оперативного лечения, так как грозит развитием некроза яичников с последующим перитонитом. Симптомы, требующие немедленной помощи гинеколога включают сильную боль в животе справа или слева внизу живота. В результате отказа от лечения, боль охватывает весь живот, повышается тонус оболочек и развивается перитонит.
Недиагностированная молярная беременность становится причиной угрожающих жизни последствий – перфорации матки, кровоизлияния из сосудов матки. Ранняя диагностика, обязательное гистопатологическое обследование тканей полости матки после каждого выкидыша могут предотвратить самые тяжелые осложнения.
Молярная беременность – это болезнь, которая в настоящее время полностью излечима. Быстрая диагностика с учетом рутинных обследований после выкидыша позволяет свести к минимуму риск развития инвазивной формы патологии.
Мониторинг после стационарного лечения, строгий гормональный контроль позволяют уберечь большинство женщин от самых опасных осложнений и сохранить нормальную функцию репродуктивной системы.
Какие показатели оценивают при УЗИ на 8 акушерской неделе?
В ходе УЗД до 11 неделе наблюдают за следующими показателями развивающегося плода и матки женщины:
- определяют частоту сердцебиений плода;
- измеряют средневнутреннюю величину плодного яйца и желточного мешка;
- определяют КТР плода;
- изучают строение плода;
- изучают хориальную и амниотическую оболочки;
- определяют общее состояние яичников, матки, а также ее стенок и шейки.
Изучение плодного яйца при ультразвуковой диагностике на 8 неделе
Плодное яйцо возможно увидеть посредством УЗИ с 3–5 недели после наступления беременности. на этом этапе его размеры не превышают 3 мм, однако этого достаточно для УЗД. Плодное яйцо является анэхогенным образованием, имеющим округлую форму и располагающимся в верхней части полости матки. Определение размеров яйца служит способом установки срока беременности, однако установление акушерской недели беременности посредством показателя его величины может иметь расхождения в 1–1,5 недели.
Исследование эмбриона
На 8 акушерской неделе во время УЗИ проводится измерение КТР плода. Определение срока с помощью этих показателей является более достоверным.
На этом этапе вынашивания уже возможно различить части тела эмбриона, кроме того, с 7–8 недели можно наблюдать за его двигательной активностью.
Когда эмбрион достигает размеров более 5 мм, акушеры-гинекологи при УЗИ начинают отслеживать его сердцебиения, который являются основным параметром определения его жизнеспособности. При отсутствии у эмбриона сердечных сокращений при проведении УЗД, назначается повторная диагностика.
Если при проведении дальнейших исследований, сердцебиения не обнаруживаются, врач ставит заключение о том, что беременность является неразвивающейся (замершей).
Исследование желточного мешка
Желточный мешок — образование, имеющее круглую форму, Желточный мешок имеет ободок, который располагается в плодном яйце около плода. На 7–8 неделях его размеры не превышают 5 мм. На 10 неделе он начинает уменьшаться, и к 12–13 неделе он уже неразличим при УЗИ.
Исследование многоплодной беременности
На раннем сроке многоплодная беременность легко выявляется при проведении УЗД. Одним из показателей проведения
УЗИ на сроке восьми недель при многоплодной беременности является возможность протекания осложненной беременности, когда 1 плодное яйцо нормально закрепляется внутри полости матки, а второе имплантируется за ее пределами.
Вот почему при проведении ультразвуковых исследований на ранних сроках важно осматривать не только полость самой матки, но и маточные трубы, яичники, а также позадиматочное пространство
Ранняя диагностика неразвивающегося плода
Различают 2 типа замершей беременности:
- анэмбриония. Определить ее можно при УЗД, в случае если плодное яйцо достигает размеров более 16 мм, при этом эмбрион отсутствует. Кроме того, признаком неразвивающейся беременности, диагностируемой посредством ультразвука, может быть отсутствие желточного мешка (при величине плодного яйца более 13 мм). При таких результатах диагностики назначаются повторные исследования. Если же эмбрион отсутствует при наличии плодного яйца размером от 30 до 40 мм, выносится однозначное заключение о замершей беременности (при условии, что УЗИ было произведено верно);
- гибель эмбриона. При таком типе замершей беременности эмбрион присутствует в плодном яйце, однако признаков жизнедеятельности при ультразвуковой диагностике не обнаруживается (то есть нет двигательной активности и сердцебиений).
Причины замирания беременности могут быть различные. Среди них различают:
- генетические нарушения развития плода;
- заболевания инфекционного характера;
- наличие вредных привычек у женщины, вынашивающей плод.
Чаще всего неразвивающаяся беременность диагностируется на раннем сроке беременности, а именно в 1 триместре, до 13 недель.
Диагностика угрозы прерывания беременности
Выделяют 2 признака угрозы прерывания:
- гипертонус матки (утолщение ее стенки);
- наличие ретрохориальной гематомы (отслойки плодного яйца).
Диагностика самопроизвольного выкидыша
При ультразвуковом исследовании выкидыша выявляются следующие показатели:
- плодное яйцо имеет деформированную форму, при этом его положение смещено (эмбрион внутри него может быть живым, мертвым или вовсе отсутствовать);
- деформированное плодное яйцо находится снаружи матки, а в цервикальном канале, при этом он значительно расширен.
Преимущества метода
Ультразвуковая методика, основой которой является кавитация, полностью уничтожает жировые клетки, что существенно отличает ее от других неинвазивных косметологических процедур. При ультразвуковой кавитации не просто выводится жир из клеток, а полностью разрушаются адипоциты. Поэтому при дальнейшем правильном образе жизни, риск того, что жировые отложения вернутся, становится минимальным.
Отмечаются следующие плюсы данной методики:
- безболезненность (редко могут наблюдаться незначительные неприятные ощущения, жжение, покалывание во время и после манипуляции);
- безопасность (если процедура была одобрена врачом);
- высокая эффективность (результат сравним с хирургической липосакцией, так как жировые клетки полностью уничтожаются);
- абсолютная неинвазивность, так как не нарушается целостность кожного покрова;
- отсутствие осложнений, которые бывают при оперативном вмешательстве (кровотечение, инфицирование, рубцы и т. д.);
- отсутствие анестезии и ее последствий, короткий восстановительный период, без необходимости носить специальное белье.
Второе плановое УЗИ: на 20-24 неделе
Обследование во втором триместре – крайне важное мероприятие. К 22 неделе беременности все внутренние системы и органы ребенка практически сформированы и наблюдается его активная двигательная активность, поэтому можно оценить состояние ребенка и детально рассмотреть его со всех сторон
Кроме того, именно тогда будущие родители могут узнать пол ребенка.
Основные цели второго исследования:
- проведение фетометрии – определение биометрических показателей (длина трубчатых костей, окружность головы, живота, бипариетальный и лобно-затылочный размер). По полученным данным вычисляется вес ребенка;
- выявление возможных патологий развития плода;
- оценка размеров, зрелости, структуры и расположения плаценты;
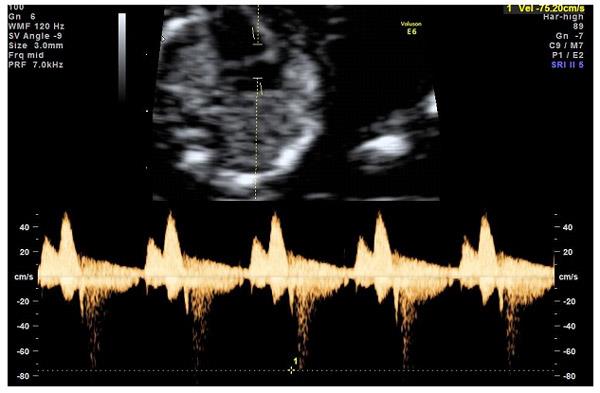
- проведение допплерометрии – исследования маточно-плацентарного кровообращения и кровотока в аорте и среднемозговой артерии плода;
- оценка пуповины – возможно обнаружение обвития вокруг шеи плода, однако на этом сроке это не опасно, поскольку ребенок активно двигается и ситуация может разрешиться сама собой;
- оценка шейки матки. Нормальный размер – не менее 3 см. С приближением родов она укорачивается и сглаживается. Внутренний зев должен быть полностью закрыт. Нарушение этих параметров указывает на истмико-цервикальную недостаточность, требующую наложения швов на шейку матки или введения акушерского пессария.

Внешние изменения будущей мамы
С телом женщины происходят изменения, связанные с тем, что организм перестраивается под новые задачи: растить и вынашивать малыша. Изменяются гормональный фон и обмен веществ, и это отражается на внешнем виде. Несмотря на то, что с первого взгляда беременность на восьмой неделе еще не очевидна, стоит присмотреться повнимательнее – и изменения станут явными.
Живот на восьмой неделе беременности. Малыш в этот период еще очень маленький, не больше пары сантиметров в длину, и весит всего 3 грамма. Таких размеров недостаточно, чтобы живот сильно выдавался: матка еще не такая объемная в размерах. Поэтому заметного внешне «беременного животика» пока нет: он появится позже, когда плод вырастет еще сильнее. На фото ранние стадии беременности не увидеть.

Пигментация. А вот изменившийся гормональный фон серьезно влияет на внешность. У будущей матери может измениться тон кожи, начаться пигментация – появление коричневатых пятен на коже. Многие замечают пигментную темную полоску на животе. Этот признак добавляется в районе восьмой недели, присоединяясь к уже существующим. Ему может сопутствовать угревая сыпь – все это возникает из-за гормональной перестройки, которая еще не до конца закончилась.
УЗИ на 8 неделе беременности
Как уже говорилось выше на УЗИ можно заметить первые движения плода. Увидеть сокращение сердечка и определить сердцебиение. Определить размеры матки.
Просматриваются гонады эмбриона, становятся видимыми кончик носа, глаза еще закрыты.
На данный момент эмбрион увеличивается каждый день на 1 мм, и при ежедневном ультразвуковом исследовании вы могли бы это заметить.
УЗИ матки отмечает расслабление сосудов матки, ускорение кровотока по ним, что значительно улучшает питание мышечного слоя, его увеличение.
Ультразвуковое исследование проводится как трансвагинально, так и трансабдоминально.
На этом сроке УЗИ проводится по показаниям.
Анализы
Доктор вас осмотрит и назначит анализы. Это будет:
На количество белка анализ мочи; Крови общий на: резус, уровень лейкоцитов с эритроцитами, есть ВИЧ или нет; Мазок на различные заболевания; Каловый анализ; Исследование на ХГЧ. Если врачи обнаружат много белка в моче, это может говорить о том, что у вас больны почки. Требуется установление диагноза. Проанализировав анализ крови (общий), доктор поймёт насколько вы здоровы хороший ли иммунитет? Когда в крови мало эритроцитов, это может свидетельствовать, что у вас анемия либо лейкоз. Когда эритроцитов много — это может свидетельствовать о болезни лёгких.
Когда в крови мало лейкоцитов, что покажет анализ крови, то у вас могут обнаружить гепатит, краснуху либо грипп. Если лейкоцитов в крови много то это может свидетельствовать о воспалении, инфекции, например ангине либо пиелонефрите, других. Плодная оболочка вырабатывает хорионический гонадотропин, который с каждым днём всё увеличивается.
Мнение врачей об употреблении алкоголя в первые недели беременности
Единодушное мнение медиков о совмещении алкоголя и беременности резко отрицательное — оно базируется оно на научно обоснованных фактах неблагоприятного воздействия спиртного не только на процесс вынашивания, но и на здоровье и развитие самого плода. Поэтому если женщина намерена родить здорового малыша, но при этом чувствует, что у нее имеются некоторые проблемы с алкоголем, рекомендуем начать планировать ребенка только после лечения женского алкоголизма.
Первый триместр считается самым важным этапом, когда происходит закладка всех жизненно важных органов будущего ребенка. Акушеры начинают отсчет беременности от первого дня последней менструации. Это говорит о том, что учитывается даже тот срок, когда яйцеклетка начала процесс созревания. Именно поэтому начало беременности фиксируется не с момента зачатия, а гораздо раньше и называется акушерскими днями беременности. Обычно беременность принято считать в неделях.
1-3 неделя
В течение 3 недель яйцеклетка проделывает установленный природой путь и крепится к стенке матки. Конец 3-й недели от начала цикла служит стартом к развитию плода.
3-4 неделя
В начале 4-й недели образуется пуповина, прочно связывающая эмбрион и будущую маму. Пупочный канал поставляет кислород и необходимые для роста и питания вещества, которые он берет из материнского организма. Начиная с этого периода все съеденное и выпитое будущей мамой, в том числе алкоголь, будет напрямую доставляться будущему ребенку. На этом этапе начинают закладываться все основные органы и системы, поэтому алкоголь, выпитый женщиной на 3-4 неделе, может привести к различным порокам развития плода.
4-5 неделя
Старт развития нервной, дыхательной систем. Плод имеет вес 1 г и достигает около 15 мм, однако его крошечное сердце уже бьется. На этой стадии употребление алкогольных напитков может привести к замиранию плода. В случае выживания у него могут развиться такие патологии как порок сердца, заболевания дыхательных путей хронического типа или произойти явное отставание в психическом развитии.
5-6 неделя
Начинается формирование головного мозга. При попадании алкоголя в организм беременной на этом этапе увеличиваются риски отставания будущего ребенка в умственном развитии, наличия энцефалопатии или олигофрении различной степени тяжести. В данный период начинается развитие конечностей и мышц. В половине случаев рождения детей с патологией конечностей или их полным отсутствием будущие матери употребляли спиртное в данный период вынашивания.
6-8 неделя
В этот временной промежуток вес плода увеличивается до 3 г, а рост — до 20 мм. Эмбрион уже напоминает человека в миниатюре. На этом этапе алкоголь может негативно сказаться на развитии любого из органов, тканей и систем. При этом предугадать объем нежелательных последствий бывает достаточно сложно.
8-12 неделя
Период активного развития и старта двигательной активности. При удобном положении во время УЗИ врач уже устанавливает пол будущего ребенка. Даже небольшая порция спиртного, выпитая в эти недели, может замедлить естественную скорость развития и роста плода, а также негативно сказаться на любом из его органов.
Врачи настоятельно рекомендуют полностью отказаться от алкоголя на первых месяцах беременности, а также стойко воздерживаться от него на протяжении всего положенного срока, то есть до наступления родов и в период кормления грудью.
Если по какой-то причине женщину не оставляет тяга к алкоголю во время течения беременности, не стоит отчаиваться. Беременная женщина всегда может обратиться за квалифицированной помощью в клинику Ренессанс в Израиле или в Москве, где опытные специалисты помогут найти путь к трезвости и здоровому образу жизни.