Тазовое предлежание плода
Содержание:
Причины формирования тазового предлежания плода
Причины до настоящего времени недостаточно изучены. В норме матка имеет овоидную форму с большим диаметром у дна.
Живой плод тоже представляет собой овоид (с большим овалом у тазового конца). В норме плод приспосабливается к форме матки,
устанавливаясь в головном предлежании к 21-24 нед беременности, однако это положение остается неустойчивым до 32-33 нед.
Окончательно предлежание плода устанавливается в 35-36 недель беременности. Различные изменения формы матки
способствуют неправильному положению плода, в том числе и установлению тазового предлежания.
Читайте еще:
Этиологические факторы делят на материнские, плодовые и плацентарные.
К материнским факторам относят: узкий таз, опухоли матки или яичников, аномалии развития матки (перегородки, двурогая матка и др.),
снижение или повышение тонуса матки, рубец на матке после операций, в том числе кесарева сечения и др.
Есть мнение (Е.В. Борюхина, 1982), что причиной тазового предлежания плода является недостаточная
готовность организма женщины к родам, что обычно проявляется равномерным (низким или высоким) или неравномерным
тонусом матки с гиперактивностью ее в нижнем маточном сегменте.
К плодовым факторам относят: задержку внутриутробного развития, врожденные аномалии плода ( пороки сердечно-сосудистой системы,
аномалии центральной нервной системы, аномалии мышечно-скелетной системы и др.), смерть плода, особенности его вестибулярного аппарата,
многоплодие, хромосомная патология, низкий вес плода и др. Взаимосвязь тазового предлежания с низким весом плода
может быть обусловлена тем, что многие плоды, которые в сроки 26-36 недель беременности находящиеся в тазовом предлежании,
могли бы перевернуться в головное, если бы не произошли преждевременные роды.
Плацентарные факторы включают предлежание плаценты, расположение ее в области дна или углов матки,
маловодие или многоводие, патологию пуповины (обвитие: абсолютная или относительная короткость) и др.
Одной из возможных причин тазового предлежания является наследственная предрасположенность, так как часто беременные
с тазовым предлежанием плода сами родились в тазовом предлежании.
Повторные роды в тазовом предлежании отмечаются в 14-22,5% случаев, что свидетельствует о влиянии тех
же факторов риска, что и при предыдущих беременностях.
Кроме этого, существуют так называемые «необъяснимые причины» тазовых предлежаний, которые составляют не менее 50%.
Диагностика. Диагноз тазового предлежания плода устанавливается на основании данных анамнеза, наружного и внутреннего
акушерского исследования, электрокардиографии плода, амниоскопии, рентгенографии. Но наиболее информативен
в области диагностики тазового предлежания ультразвуковой метод.
Внедрение в акушерскую практику современных методик ультразвукового исследования позволяет уточнить вариант
азового предлежания плода, определить возможную причину (пороки развития матки и опухоли матки, локализация плаценты и др.),
оценить функциональные возможности плода с помощью допплерометрии и кардиотокографии.
Родоразрешение при тазовом предлежании
При нормальном течении беременности и отсутствии патологии дородовая госпитализация осуществляется
в 38-39 недель беременности.
При осложненном течении беременности, узком тазе, крупном плоде, экстрагенитальной патологии госпитализация
проводится в 37-38 недель, что позволяет провести ряд диагностических, профилактических, а также лечебных мероприятий
и определить план наиболее рационального ведения родов.
Родоразрешение может быть выполнено путем операции кесарево сечение или через естественные родовые пути.
В большинстве акушерских руководств при тазовом предлежании рекомендовано
кесарево сечение. Частота планового кесарева сечения
при тазовом предлежании составляет от 40 до 80%. Читайте больше в статье
«Показания к кесареву сечению».
Влагалищное родоразрешение при доношенной или почти доношенной беременности возможно если:
- предполаемая масса плода 1500 (1800)-3600 (3800) г;
- беременность одноплодная в ягодичном предлежании;
- у роженницы таз нормального размера;
- «зрелая» шейка матки.
- отсутствие отягощенного анамнеза и осложнений беременности.
Читайте больше в статье «Кесарево сечение. За и против».
Однако, по данным ряда авторов, от 10 до 30% женщин, начавших роды через естественные родовые пути,
родоразрешаются путем кесарева сечения в экстренном порядке из-за возникших осложнений и рисков для плода.
У 5% доношенных плодов в тазовом предлежании головка
находится в состоянии чрезмерного разгибания. В этом случае родоразрешение через естественные родовые
пути может привести к травме шейного отдела спинного мозга. По некоторым данным, перинатальная смертность плодов,
родившихся естественным путем с переразгибанием головки, равна 13,5%. У 6,8% новорожденных детей выявлены симптомы
внутричерепных кровоизлияний, у 20,5% — черепно-мозговая и спинномозговая травма.
Еще одно возможное осложнение (6%)- запрокидывание ручек плода.
Оно обычно наступает вследствие быстрого опускания туловища плода по родовому каналу (особенно в случаях недоношенности)
и при экстракции неопытным акушером и нарушает нормальный биомеханизм родов, увеличивая частоту асфиксии плода.
Форсированные тракции плода могут привести к перелому плеча или ключицы и травме плечевого сплетения, мышц плеча,
травме черепа, спинного мозга и даже груди и органов брюшной полости.
У недоношенных детей при преждевременных родах головка может задержаться в шейке матки, раскрытие которой достаточно,
чтобы прошла грудная клетка, но не головка, поскольку она менее податлива. Последствиями вагинального родоразрешения
в этом случае могут быть гипоксия, физическая травма, особенно опасные для недоношенного плода.
Таким образом, для родоразрешения очень маленьким, но видимо здоровым плодом в целом также рекомендуется кесарево сечение.
Среди детей с экстремально низкой массой тела смертность при влагалищном родоразрешении по сравнению с таковой при
кесаревом сечении выше в 2-7 раз. Однако тазовые предлежания в случаях экстремально низкой массы тела
плода являются относительным противопоказанием для кесарева сечения.
Роды. К чему готовиться?
Независимо от того, какой метод родоразрешения выбран, беременная с тазовым предлежанием плода направляется в стационар планово в сроке после 38 недель без признаков родовой деятельности.
Естественные роды
Существует ряд условий, сочетание которых позволяет специалистам сделать выбор в пользу естественного родоразрешения при тазовом предлежании:
- беременность доношенная;
- размеры таза соответствуют размерам плода (клинически нормальный таз);
- шейка матки зрелая.
При выборе в пользу естественных родов женщина будет находиться под наблюдением специалистов до начала родовой деятельности, что позволит избежать таких грозных состояний, которые развиваются при стремительном излитии околоплодных вод (что часто встречается при тазовых предлежаниях), как выпадение частей плода и петель пуповины.
При головном предлежании после вскрытия плодного пузыря изливается небольшое количество вод (передние воды), после чего головка опускается ниже, окаймлённая со всех сторон мягкими тканями родовых путей, и перекрывает дальнейшее излитие вод. Окончательное их излитие происходит вслед за рождение малыша (задние воды).
При тазовом предлежании деления околоплодных вод на передние и задние нет, т.к., если представить это просто, мягкие ткани родового канала не могут плотно охватить ягодицы и ножки ввиду их неудобной для этого формы. Это значит, что при вскрытии плодных оболочек вся имеющаяся жидкость устремляется наружу одномоментно, увлекая с собой пуповину и даже конечности.
Учитывая все вышесказанное, при тазовом предлежании целесообразнее выполнять в условиях стационара амниотомию, когда после прокола плодных оболочек доктор, не извлекая руку, выпускает воды медленно, препятствуя развитию ненужных ситуаций.
Осложнения в родах
Негативные последствия таковы:
- после быстрого излития околоплодных вод возможно выпадение петель пуповины, которое встречается, по статистике в 5 раз чаще, чем при головном предлежании;
- после 36-й недели гестации при тазовом предлежании процент преждевременного и раннего излития околоплодных вод выше, чем в те же сроки при головном предлежании (25% и 15% соответственно);
- удлинение первого и второго периода родов по причине развития первичной слабости родовой деятельности;
- нарушение микроциркуляции в сосудах матки и плаценты;
- сдавление пуповины при прохождении через родовые пути головки плода и развитие тяжёлой гипоксии со всеми вытекающими последствиями;
- травмирование в родах плода;
- травмы мягких тканей половых органов у мамы;
- гипотонические кровотечения в послеродовом периоде.
Биомеханизм родов при тазовом предлежании сложен и зависит от вида предлежания и степени сгибания-разгибания головки. Весь процесс требует максимальной внимательности от медицинских работников. Поскольку тазовый конец меньше головного, во время родов могут возникнуть определённые осложнения. Работа акушеров направлена на их предупреждение.
Одна из основных задач – не допустить стремительного рождения нижних конечностей и ягодиц, чтобы родовой канал смог подготовиться к рождению более крупной головки. При быстром рождении малыша до пояса возможно запрокидывание ручек кверху, что также осложнит дальнейший процесс рождения.
Поэтому до определённого момента ребёнка «придерживают», направляют, а после рождения нижней части применяют особые приёмы для низведения ручек и рождения головки. Как только рождается нижняя часть, процесс максимально ускоряется, т.к. возникает большой риск сдавления пуповины между головкой плода и костями таза мамы и гибели в результате гипоксии.
Когда лучше кесарево?
При поступлении в стационар для кесарева сечения плановая госпитализация нужна для подготовки беременной к операции, коррекции имеющихся патологических состояний, стабилизации хронических заболеваний, беседы с анестезиологом и выбора метода анестезии.
Показания к оперативному родоразрешению у первородящих:
- переношенная беременность;
- доношенная беременность, но неготовые родовые пути;
- возраст беременной старше 30;
- вес плода более 3600 и менее 2000 (особенно, если плод мужского пола);
- преждевременное излитие вод при неготовой шейке;
- смешанное ягодичное или ножное предлежание;
- слабость родовой деятельности.
Показания к оперативному родоразрешению у повторнородящих:
- переношенная беременность + неподготовленные родовые пути;
- преждевременное излитие вод + неподготовленные родовые пути;
- вес плода менее 2000 и более 3600;
- ножное предлежание плода;
- травматизация или гибель плода при предыдущих беременностях и родах.
Особенности течения беременности
Для будущих матерей важно понимать, что данная патология не является чрезмерно опасной. Причем в ряде случаев диагностирование ТПП не несет в себе рисков для нормальных родов и здоровья малыша и роженицы
Однако статистика говорит о том, что аномалия все-таки сопряжена с повышенными рисками осложнений. Именно поэтому в ряде случаев показано хирургическое воздействие при ведении родов.
Возможные осложнения:
- СРД;
- гипоксия эмбриона;
- раннее отхождение вод;
- ущемление и разгибание головки плода.
Для нивелирования осложнений важно своевременно диагностировать аномалию
Классификация
Ножное предлежание. Наблюдается в 11-13% всех ТПП.
Подразделяется на следующие варианты:
- полное (обе нижние конечности);
- неполное (одна нижняя конечность);
- коленное.
Ягодичное. Диагностируется наиболее часто.
Подразделяется на два варианта:
- неполное (ягодицы на входе родовые пути) – 3/4 случаев;
- смешанное (ко входу в малый таз расположены и ягодицы, и нижние конечности) – 1/4 случаев.
В зависимости от конкретного вида ТПП биологический механизм родов имеет индивидуальные особенности.
Так, самостоятельные роды, с минимальными рисками осложнений возможны при наличии неполного ягодичного ТПП, если эмбрион отличается малыми размерами, а таз матери нормальный.
И, наоборот, вероятность асфиксии и выпадения конечностей плода или пуповины высокая, когда диагностировано ножное или смешанное ягодичное ТПП. В этих случаях рекомендуется кесарево сечение.
Причины возникновения ТПП
К наиболее распространенным причинам возникновения ТПП относятся следующие:
- маловодие (ограничены возможности эмбриона занять нужное положение);
- многоводие (высокая подвижность плода не позволяет ему занять во время нормальное положение);
- пуповинное обвитие (активность плода приводит к последующему ограничению подвижности из-за пуповины, которая обматывает его тело);
- миома матки и другие патологии (оказывает влияние на положение эмбриона);
- многоплодие (беременность близнецами ограничивает подвижность малышей из-за дефицита свободного пространства).
Возможные осложнения:
- роды ранее обусловленного срока;
- травматизм матери;
- травматизм ребенка;
- гипоксия (ягодичное предлежание сопровождается пережатием пуповины).
Как помочь малышу перевернуться?
Гимнастические упражнения по вышеупомянутым методикам имеют достаточно высокую эффективность (до 75% по некоторым источникам), но, как и наружный поворот, имеют ряд противопоказаний. А это значит, что их можно выполнять только после согласования с лечащим доктором и желательно под присмотром опытного инструктора лечебной физкультуры.
Состояния, при которых корригирующая гимнастика запрещена:
- оперированная матка, а также опухоли и аномалии матки, влагалища, костей таза;
- наличие кровянистых выделений из половых путей;
- любое проявление гестоза;
- угроза прерывания беременности;
- экстрагенитальные заболевания мамы (особенно заболевания печени, почек, сердечно-сосудистой системы).
Приведём здесь методику Диканя как наиболее простую, и не требующую особых физических усилий. Заключается она в следующем – женщина, лёжа на кушетке, каждые 10 минут изменяет положение тела, выполняет повороты (с бока на бок). Выполняется в течение недели три раза в день. Продолжительность одного подхода – 30 – 40 минут.
Механизм родов
При ягодичном предлежании в конце беременности и в начале родов ягодицы плода обычно вступают в таз таким образом, что поперечный их размер совпадает с одним из косых размеров входа в таз. Продвижение плода по родовому каналу начинается обычно после излития околоплодных вод (см.).
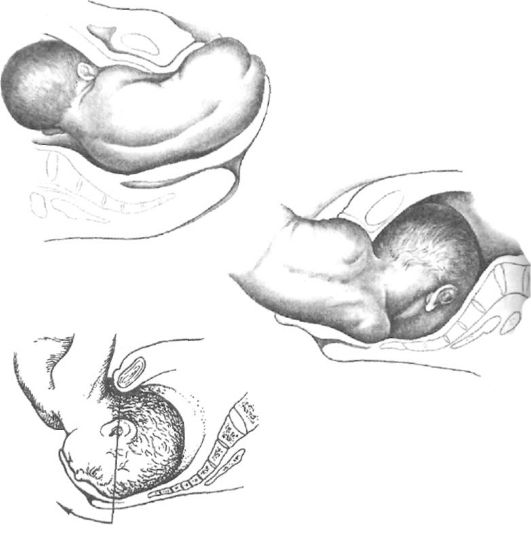
Рис. 2. Схематическое изображение некоторых моментов механизма родов при ягодичном предлежании плода: а — боковое сгибание поясничного отдела позвоночника плода и прорезывание ягодиц (второй момент); б — внутренний поворот плечиков (третий момент); в — прорезывание головки (шестой момент).
При ягодичных предлежаниях в механизме родов различают шесть моментов. Первый момент — внутренний поворот ягодиц — начинается при их переходе из широкой части полости малого таза в узкую. Поворот совершается таким образом, что в выходе из таза ягодицы располагаются своим поперечным размером в прямом размере таза; ягодица, обращенная кпереди, подходит под лонную дугу, обращенная кзади — устанавливается над копчиком. Второй момент — боковое сгибание поясничного отдела позвоночника плода; при этом ягодица, обращенная кзади, выкатывается над промежностью и вслед за ней из-под лонного сочленения окончательно рождается ягодица, обращенная кпереди (рис. 2, а). Третий момент — внутренний поворот плечиков и наружный поворот туловища — завершается установлением плечиков в прямом размере выхода из малого таза; при этом переднее плечико плода подходит под лонную дугу, а заднее — устанавливается впереди копчика над промежностью (рис. 2, б). Четвертый момент — боковое сгибание шейно-грудного отдела позвоночника — приводит к рождению плечевого пояса и ручек. Пятый момент — внутренний поворот головки — характеризуется вступлением головки косым размером в косой размер входа в таз, противоположный тому, в к-ром проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате к-рого стреловидный шов устанавливается в прямом размере выхода из таза, а подзатылочная ямка — под лонным сочленением. Шестой момент — сгибание головки — приводит к прорезыванию (рождению) головки обычно малым косым, реже прямым размером (рис. 2, в).
При ножных предлежаниях механизм родов отличается от описанного тем, что из половой щели первыми показываются не ягодицы, а ножки или ножка. Появление ножек из вульварного кольца указывает на вскрытие плодного пузыря и вступление ягодиц в малый таз. Однако это не означает, что маточный зев раскрылся полностью. При полном раскрытии маточного зева и рождении ножек до колен ягодицы вступают в таз, в вульварном кольце показывается бедро и дальше процесс идет так же, как при ягодичном предлежании.
Родовая опухоль при тазовых предлежаниях располагается на ягодицах или ножках.
Возможен ли поворот плода?
В большинстве случаев, плод в тазовом предлежании к сроку родов переворачивается в головное.
Самопроизвольный поворот наиболее часто наблюдается при ягодичном предлежании, а также у многорожавших женщин.
Частота самопроизвольного поворота плода в головное предлежание прогрессивно снижается с увеличением срока
гестации и составляет около 40% до 34 недель и 12% в 37 недель. К этому времени, если произошел спонтанный поворот,
то обратный поворот маловероятен. Поворот в головное предлежание происходит спонтанно до родов у 70% повторно беременных
с тазовым предлежанием и у 30% первородящих женщин.
В ряде случаев при неправильном положении плода используют наружный поворот плода (по Б. А. Архангельскому, по Виганду).
Наружный поворот плода может быть проведен в женской консультации, но большинство специалистов
предпочитает производить его в условиях стационара.
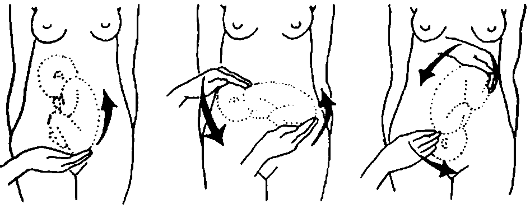
К факторам, затрудняющим наружный поворот, относят: ожирение матери, маловодие, локализация плаценты по
передней стенке и в дне, раскрытие шейки матки. Наиболее безопасный срок выполнения эффективного поворота — 34-36 недель.
Противопоказания для проведения наружного поворота: угроза прерывания беременности,
предлежание плаценты, аномалии развития матки, маловодие, многоплодие, узкий таз, гипоксия плода,
рубец на матке.
Осложнения. Осложнения включают: гипоксию плода (3,3-10% случаев), отслойку плаценты ( 1,1-4% ),
травмы плечевого сплетения плода, разрыв матки и гибель плода в результате компрессии пуповины. В случаях затрудненного поворота отмечается
снижение резистентности кровотока в средней мозговой артерии, что может отражать нормальную физиологическую реакцию плода.
Учитывая сложность выполнения наружного поворота и риск развития осложнений,
ряд врачей России и Украины разработали комплекс специальных коррегирующих
упражнений по исправлению положения плода. Методики, предложенные И.Ф.Дикань (1961),
Е.Н.Калининой (1975), И.И.Грищенко и А.Е.Шулешовой (1979), В.В.Абрамченко (1996),
широко применяются у беременных с тазовыми предлежаниями плода.
Эффективность комплексов обусловлена изменением тонуса мышц передней брюшной стенки и матки.
Выполнение комплексов возможно с 32-й до 38-й неделю беременности.
По данным Е.В. Брюхиной, при дифференцированном подборе физических упражнений удается исправить тазовое
предлежание плода более чем у 76% 6еременных. Хотя некоторые исследователи скептически относятся к этому утверждению.
Ведение беременности
Беременные женщины, которые относятся к группе риска, подлежат медицинскому сопровождению, включающему с себя следующие мероприятия:
- исключение недостаточности связи организма матери и ребенка через плаценту;
- профилактика осложнений для ребенка;
- нивелирование нарушений функциональности матки.
Для этого в перечень рекомендаций включено правильное питание и полноценный отдых (ночной и дневной). Это в первую очередь направлено на исключение гипертрофии эмбриона.
Кроме того, профилактическая работа направлена на формирование здоровой психологической картины у беременной женщины (стабилизация нервного состояния, приемы мышечной релаксации, корректирующая гимнастика). В отдельных случаях показаны спазмолитические лекарственные средства, которые употребляются специальными прерывистыми курсами.
Планирование тактики проведения родов начинается на 38-39 недели гестации, когда пациентка помещается в стационар. При удовлетворительном состоянии беременной женщины и эмбриона (ягодичное предлежание неполное, соответствующие размеры таза и плода, физиологическая готовность матери) может быть принято решение о принятии родов естественным способом. В этом случае проводятся профилактические мероприятия для исключения вскрытия плодной оболочки, мониторинг состояния плода и матки, предупреждение гипоксии плода и аномалий родовой деятельности. Кроме того, в перечень мероприятий входит эпидуральная анестезия в процессе родов и акушерская поддержка, ориентированная на быстрейший вывод головки ребенка.
Кесарево сечение показано в следующих случаях:
- отягощенный анамнез беременной женщины (мертворождение, продолжительное бесплодие, невынашивание, резус-конфликт и т.п.);
- беременность при ЭКО;
- первые роды в возрасте старше 30 лет;
- предлежание плацены;
- крупный плод;
- нестандартная ситуация при естественных родах (экстренная операция);
- наличие рубца на матке и т.п.
Способы проведения родов
На выбор способа родов (естественным путем или при помощи кесарева сечения) влияют следующие факторы:
- данные анамнеза;
- возраст будущей матери;
- вид ТПП;
- срок беременности;
- наличие патологий;
- размеры таза и плода, пол плода;
Так, для естественных родов могут быть приемлемыми такие условия, как срок беременности до 37 недель, масса плода не более 2 500 гр., пол плода – девочка, ягодичное или смешанное ТПП. Все другие варианты сводятся к проведению кесарева сечения.
Кроме того, решение на проведение экстренного кесарева сечения может быть принято во время проведения родов естественным путем.
Это может быть сопряжено со следующими причинами:
- СРД (слабая родовая деятельность);
- нарушение координации родовой деятельности;
- гипоксия эмбриона;
- отслоение плаценты;
- выпадение пуповины или конечностей.
Будущим матерям важно понимать, что ТПП никоим образом не влияет на ход самой беременности, а беспокоиться о родах при диагностировании предлежания следует не раньше 32-ой недели беременности, так как до этого срока плод с большой вероятностью сможет поменять свое внутриутробное положение. И только после указанного срока будущая мать может приступить к специальным гимнастическим упражнениям
Однако это нужно делать только после консультации с медицинским специалистом. А все упражнения проводить после разминки.
Причины тазового предлежания
Тазовому предлежанию способствуют самые различные факторы:
-
аномальная форма таза (например, его сужение);
-
пороки развития матки;
-
образование миоматозных узлов в нижнем сегменте матки;
-
чрезмерная подвижность плода;
-
избыточное или недостаточное количество околоплодных вод;
-
короткая пуповина;
-
дискоординация родовой деятельности, приводящая к перераспределению тонуса мышечного слоя матки;
-
аномалии развития черепа ребёнка;
-
недоношенность плода.
Для акушеров каждый случай тазового предлежания – настоящая проверка на профессионализм. Ведение беременности и помощь в родах при таком положении плода требует особого внимания, так как процесс сопряжён с повышенным риском осложнений.