Беременность 5-6 недель. плодное яйцо. этапы развития
Содержание:
- Вес плода по неделям беременности
- Почему на УЗИ не виден эмбрион?
- Что оценивается при УЗИ в 1 триместре
- Качество эмбрионов, полученных при экстракорпоральном оплодотворении
- Что оценивается на первом УЗИ?
- Методы исследования
- БПР как показатель развития нервной системы плода
- Оптимальное количество эмбрионов, рекомендуемое для переноса
- Как определить вес?
- Результаты фетометрии – приговор или подсказка к действиям?
Вес плода по неделям беременности
Одним из важных пунктов диагностики протекания беременности является определение веса плода. Важным этот критерий является потому, что помогает врачу понять нормально развивается плод или есть какие-либо отклонения. Например, недобор в весе может говорить о том, что ребенок не получает достаточно питания, либо кислорода, если будущая мама курит или выпивает. В худшем случае, это может свидетельствовать об отставании или, даже, о замирании плода. Также и чрезмерный вес плода указывает на то, что в утробе происходят какие-то нарушения.
Ультразвуковое исследование помогает отследить вес плода по неделям беременности. Высокая точность этого способа дает высокие гарантии достоверности этого показателя. На последнем триместре беременности врач сможет «на глаз» определять вес плода, замеряя окружность живота и высоту стояния дна матки. Однако каким бы опытным не был врач, он не сможет настолько точно определить вес плода, как это возможно сделать при помощи ультразвукового исследования.
Благодаря возможности определения веса плода, становится возможным определить нарушения в развитии и, по возможности, исправить ситуацию. Но обязательно нужно учитывать и другие критерии состояния плода. Такие как, рост, сердцебиение, соотношение параметров его тела.
Метод УЗИ начинают применять приблизительно на 6-8 неделе беременности. Применять этот метод ранее не имеет смысла, поскольку плод еще недостаточно развит.
Насколько быстро плод набирает вес в утробе матери можно понять, представив «возможности» женской матки. Так, к концу срока беременности она увеличивается в объеме практически в 500 раз и увеличивается в весе на 1000-1200 грамм, обеспечивая малышу защиту и нормальные для роста условия. Теперь можно представить как малышу, весящему всего 1,5 грамма в начале беременности, будет комфортно расти и развиваться следующие девять месяцев в животике у мамы. По мере развития, малыш начинает все интенсивнее набирать вес. Так, к концу беременности он набирает примерно по 100-300 грамм в неделю, когда на ранних сроках беременности темп набора составляет всего 10-60 грамм в неделю. Но главное в наборе веса не большее количество граммов (напомним, что это может привести к нарушениям развития плода), а — положительная динамика. Как правило девочки рождаются на несколько сот граммов легче, чем мальчики. Но здесь все индивидуально. Разбег в весе может достигать и нескольких килограмм.
На вес плода влияет не только то, как питается будущая мама и ее образ жизни, но и генетическая предрасположенность. Так, если родители не крупные, то, вероятней всего, ребеночек тоже будет небольшим. Будущие родители могут сами предположить с каким весом родится малыш, если знают свой вес при рождении. Обычно ребеночек берет усредненный вес между обоими родителями.
Однако, будущей маме все равно следует обязательно следить за тем, как и чем она питается. Категорически нельзя садиться на диеты и голодать, но и есть «за двоих» тоже не рекомендуется. Умеренные физические нагрузки помогут легче перенести беременность и положительно повлияют на состояние малыша. Однако, с нагрузками нужно вести себя крайне аккуратно, поскольку будущей маме нельзя переутомляться, а некоторые упражнения могут быть даже опасными. Регулярное посещение доктора даст возможность всегда быть в курсе состояния малыша и здоровья будущей мамочки.
Помимо всего этого, чтобы ребеночек родился здоровым нужно побольше общаться со своим малышом и радоваться каждому дню в ожидании «чуда».
Автор публикации: Святослав Ситников
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
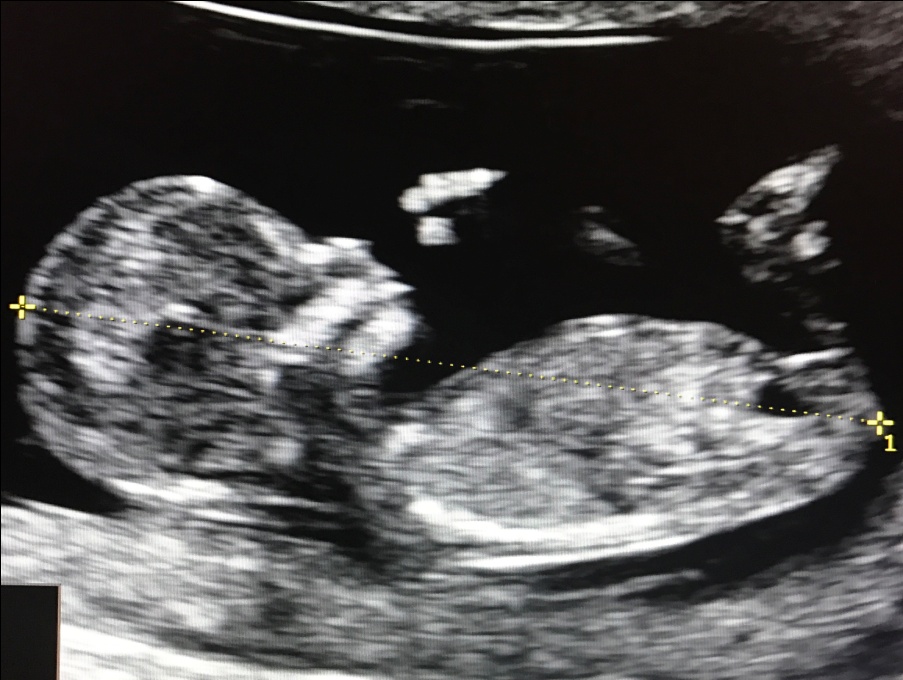
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
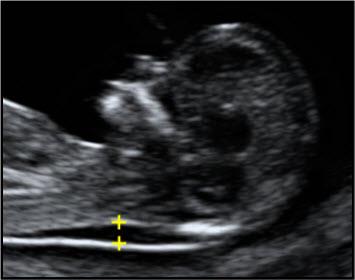
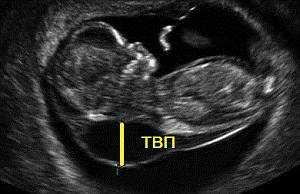
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
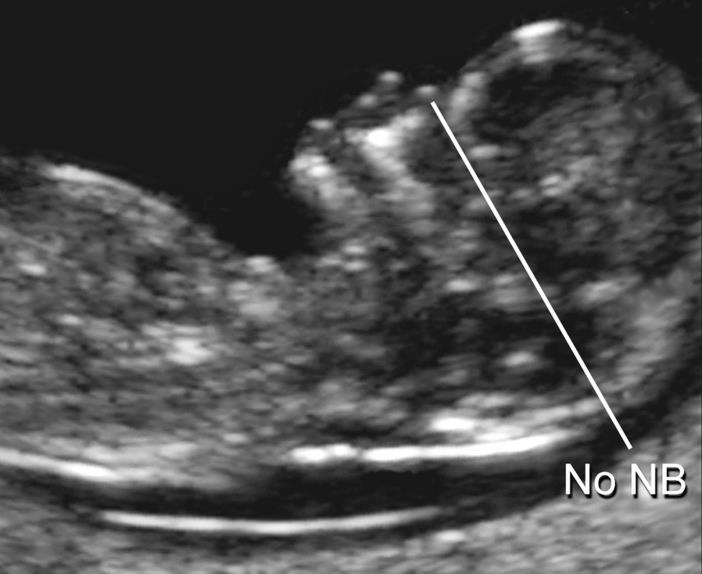
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
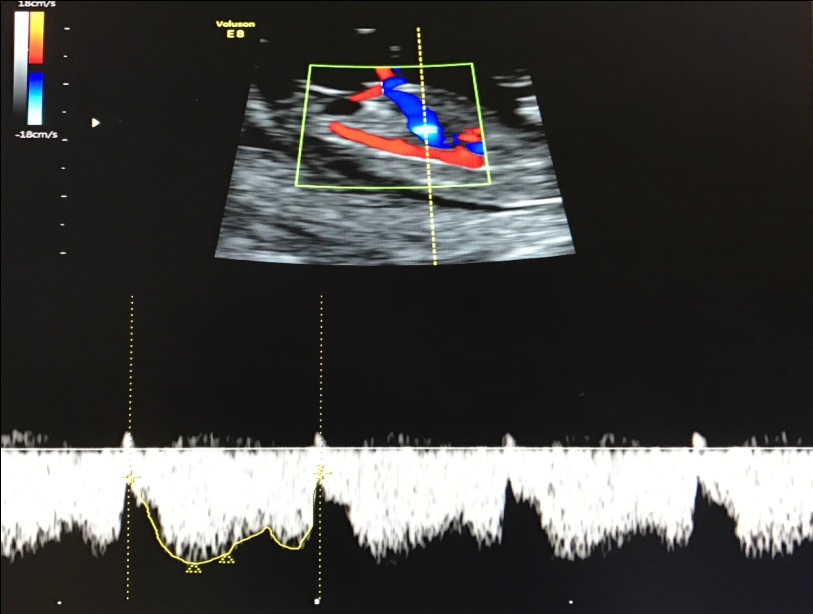
Нормальный кровоток в венозном протоке
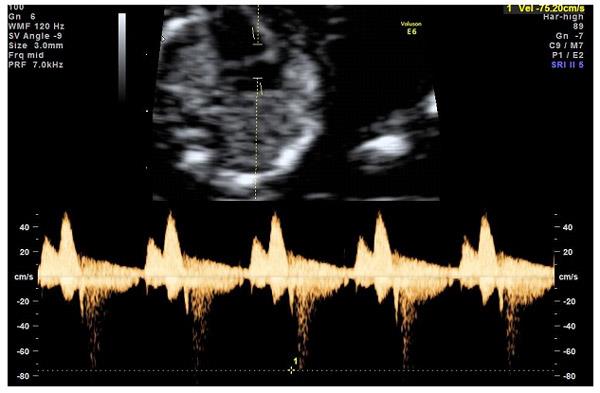
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Качество эмбрионов, полученных при экстракорпоральном оплодотворении
Условная оценка
класс 1 (А) — отлично
— максимальная скорость дробления;
— отсутствие фрагментов без ядер;
— бластомеры идеальной формы;
— отличная способность к имплантации в процессе ЭКО.
На картинке:
1)двухклеточный эмбрион 1-го класса;
2) четырёххклеточный эмбрион 1-го класса;
3) пятиклеточный эмбрион 1-го класса;
4)восьмиклеточный эмбрион 1-го класса;
5)двенадцатиклеточный эмбрион 1-го класса.
класс 2 (В) — хорошо
— бластомеры, полученные в результате оплодотворения яйцеклетки, неровной формы, либо присутствие фрагментов цитоплазмы также неровной формы, при их количестве не более 10% от общего объёма;
— отличная способность к имплантации.
1)двухклеточный эмбрион 2-го класса;
2) пятиклеточный эмбрион 2-го класса;
3) четырёххклеточный эмбрион 2-го класса;
4)восьмиклеточный эмбрион 2-го класса.
класс 3 (С) – удовлетворительно
— фрагментация, составляющая от 10 до 50% от общего объёма
1) шестиклеточный эмбрион 3-го класса;
2) восьмиклеточный эмбрион 3-го класса.
Что оценивается на первом УЗИ?
На первое скрининговое ультразвуковое исследование направляют вскоре после постановки женщины на учет. Оптимальная дата УЗ-диагностики – 11–12 неделя, но если беременная обратилась в женскую консультацию позже, ее могут направить на сонографию сразу же. Почему скрининговое обследование назначают на эти сроки? Одним из наиболее значимых показателей на ранних этапах гестации является толщина воротникового пространства эмбриона. Ранее этот параметр неразличим, а после 14-й недели он наполняется лимфой, искажающей показания.
Нормальные показатели
На первом УЗИ доктор измеряют ЧСС зародыша, смотрит на наличие жизненно важных органов
Также пристальное внимание обращают на следующие параметры:
- ТВП – участок между мягкими тканями, которые покрывают позвоночник, и внутренней поверхностью кожи. Позволяет обнаружить хромосомные отклонения, например синдром Дауна.
- КТР – копчико-теменной размер. По нему вычисляют размеры плода и срок гестации.
В таблице содержатся нормы результатов УЗИ в 1 триместре:
| Срок гестации | КТР, мм | ТВП, мм | Носовая кость | ЧСС, уд./мин. | БПР, мм |
| 10 неделя | 33–41 | 1,5–2,2 | Видна, размер не важен | 161–179 | 14 |
| 11 неделя | 42–50 | 1,6–2,4 | Видна, размер не важен | 153–177 | 17 |
| 12 неделя | 51–59 | 1,6–2,5 | От 3 мм | 150–174 | 20 |
| 13 неделя | 62–73 | 1,7–2,7 | От 3 мм | 147–171 | 25 |

На что похож эмбрион в сравнении с фруктами? До первого месяца он напоминает по размерам маковое зернышко. К концу второго месяца он соответствует крупной виноградине в 5 см. В период первого фетометрического исследования он сравним со спелым инжиром в 7 см.
Что считается отклонением от нормы и почему?
Для определения нормы и отклонений в медицинской практике используют понятие процентилей. Среди большой выборки определяется среднее значение – оно называется 50 процентилем. Норма УЗИ находится в границах 5–95 процентилей, а все, что выходит за эти рамки, расценивается как отклонение.
Несоответствие нормальным значениям указывает на возможность наличия внутриутробных заболеваний и аномалий развития:
- Увеличенная ТВП нередко указывает на наличие генетических патологий, к которым относится синдром Дауна. О его вероятности свидетельствует высокий показатель ТПТ, что расшифровывается как толщина преназальной ткани. При обнаружении несоответствия нормам женщину отправляют на дополнительные обследования – анализ на альфафетопротеин, ХГЧ, амниоцентез, плацентоцентез, кордоцентез.
- Неравномерный ритм сердца может быть следствием врожденного порока сердца или гипоксии. На кислородное голодание могут указывать тахикардия и брадикардия.
- Высокий КТР, опережающий значения на 1–2 недели, считается медиками нормой. Чаще всего это свидетельствует о том, что ребенок будет крупным. Если же у матери сахарный диабет или повышена вероятность развития резус-конфликта, то требуются дополнительные обследования.
- При выявлении отклонений в анатомии плода (неправильная анатомия костей свода черепа, позвоночника, желудка, сердца, конечностей, брюшной стенки) сонолог заносит их в специальную графу. Вместе с акушером-гинекологом и, если требуется, генетиками выносится заключение о целесообразности пролонгирования гестации.

Методы исследования
Основными методами диагностики гидронефроза у детей являются: ультразвуковое исследование, экскреторная урография, нефросцинтиграфия (динамическая, статическая), цистография.
Ультразвуковое исследование почек прекрасный метод как для скринингового, так и диагностического обследования пациентов. Данным методом можно выявить расширение чашечно-лоханочной системы почки у детей любого возраста. Главным преимуществом метода является его безопасность.
У младенцев первых месяцев жизни необходимо проводить дифференциальный диагноз гидронефроза с пиелоэктазией или функциональным расширением ЧЛС, которое исчезает самостоятельно в течении 3-6 мес.
С целью дифференциальной диагностики функциональных нарушений и механической обструкции большое значение имеет ультрасонография с лазиксом при достаточной водной нагрузке.
Признаками органической обструкции считают:
1. Расширение чашечно-лоханочной системы более 30 % от исходного размера в течение более 60 мин.
2. Появление болевого синдрома, тошноты и рвоты.
3. Уменьшение скорости почечного кровотока и повышение на 15% индекса сопротивления на фоне лазиксной нагрузки.
4. Признаки гипертрофии контрлатеральной почки.
БПР как показатель развития нервной системы плода
Бипариетальный показатель, измерямый в ходе фетометрии, опосредованно описывает развитие нервной системы малыша и с большой степенью точности указывает на срок беременности. Фактически, БПР на УЗИ – это расстояние между внешними видимыми границами противоположно расположенных теменных костей черепа (правой и левой), которое определяется по линии надбровий. Часто этот параметр измеряется совместно с показателем ЛЗР (лобно-затылочный размер) – расстояние между наружными видимыми границами костей: затылочной и лобной.
Характеристики БПР используют для выяснения степени безопасности для матери и ребенка прохождения его через родовые пути в процессе родоразрешения. В случае, когда значение БПР значительно превышают норму, показано оперативное родоразрешение методом кесарева сечения.
Показатель БПР в комплексе с показателем ЛЗР позволяет понедельно оценивать характеристики головного мозга и развитие нервной системы малыша. Особенностью бипариетальных характеристик является замедление их роста с увеличением срока беременности.
В двенадцать недель рост показателя БПР составляет около 4 мм в неделю, к концу срока вынашивания — едва достигает 1,3 мм. Грамотная трактовка этого показателя дает возможность с высоким уровнем достоверности оценить рост и развитие малыша на протяжении всего периода вынашивания.
Незначительные колебания бипариетального и лобно-затылочного показателей могут быть вариантами нормального роста малыша. Например, если плод больших размеров (свыше 4-х кг), то все параметры могут быть увеличены на срок от одной до нескольких недель. Также иногда голова увеличивается несколько больше/меньше, чем другие органы, потому что кроха растет неравномерно. В данной ситуации нужно повторить УЗИ через несколько недель, возможно, показатели выровняются.
Если врач диагностировал пациентке крупноплодную беременность, то показатели БПР и ЛЗР могут быть естественно увеличены в соответствии с размерами и весом малыша
Существенное увеличение этих показателей может быть тревожным симптомом, говорящим о развитии новообразований костных или мозговых структур, появлении мозговых грыж и скоплении ликвора в желудочках головного мозга (гидроцефалии/водянки головного мозга):
- При развитии новообразований и мозговых грыж рекомендовано прервать беременность. Плод, имеющий такую патологию, как правило, нежизнеспособен.
- Гидроцефалия, в большинстве случаев, возникает вследствие внутриутробной инфекции. Инфекция должна быть в обязательном порядке пролечена антибиотиками. Если данное лечение не дает результата, рекомендуют прервать беременность. Если нет развития гидроцефалии, плод, как правило, разрешено сохранить, но мониторинг его состояния посредством УЗИ нужно проводить постоянно.
Уменьшение размера головы плода может свидетельствовать о недостаточном развитии тех или иных мозговых структур, либо об отсутствии таковых. Отсутствие любых мозговых структур – строгое показание к прерыванию беременности, независимо от того, на каком сроке данная патология была обнаружена.
Еще одной причиной уменьшения БПР и ЛЗР является нарушение сроков развития плода. Это явление требует немедленного врачебного вмешательства и коррекции, т.к. может явиться причиной внутриутробной гибели ребенка.
БПР и ЛЗР являются наиболее значимыми характеристиками, которые позволяют оценить развитие головного мозга, его отдельных структур и плода в целом, на протяжении всего срока вынашивания.
Оптимальное количество эмбрионов, рекомендуемое для переноса
Как показывает практика, при экстракорпоральном оплодотворении лучше всего переносить в полость матки максимум два эмбриона, при условии, что оба отличаются высоким качеством. Если же качество эмбрионов вызывает сомнения, возможна пересадка трёх эмбрионов.
Некоторые центры по лечению бесплодия практикуют в процессе ЭКО перенос четырёх, и даже пяти эмбрионов. Окончательное решение в этом случае за эмбриологом. Но в последнее время всё больше известных специалистов – как отечественных, так и зарубежных – рекомендуют не подсаживать более 3-х эмбрионов. Ведь, как правило, чаще всего все эмбрионы или приживаются, или погибают.
Как определить вес?
Существует несколько методов, которые помогут рассчитать вес малыша ещё до родов.
Обозначим вес плода, далее в формулах, буквами ВП.
Формула Ланковиц
Этот способ расчёта веса считается 1 из самых точных.
ВП = (ВДМ+ОЖ+В+Р) х 10
Чтобы воспользоваться формулой, женщине нужно знать 2 важных показателя – высоту дна матки (ВДМ) и окружность живота (ОЖ). Их можно найти в обменной карте после каждого посещения врача.
Показатели складываются. К ним нужно прибавить вес беременной в кг (В) и её рост в см (Р). Полученную сумму умножить на 10.
Погрешность при расчёте – 500 г. Поэтому использовать формулу нужно не ранее конца 2-ого триместра беременности.
Формула Бубличенко
ВП = В/200 х 10
Нужно взять вес будущей матери в кг (В), поделить его на 200 и умножить на 10.
В последнее время данная методика используется достаточно редко, ведь погрешность в расчётах составляет почти 1 кг.
Формула Якубовой
ВП = (ОЖ+ВДМ)/4+100
Нужны те же, показатели, которые используются для расчётов по формуле Ланковиц – ОЖ и ВДМ. Их нужно прибавить, а затем разделить на 4. К полученному результату прибавляют ещё 100.
ВП = ОЖ х ВДМ
Снова необходимы показатели ОЖ и ВДМ. Для получения результата их нужно всего лишь умножить друг на друга.
По Джонсону
ВП = (ВДМ-К) х 155
Для использования этого метода нужно знать только параметр ВДМ.
От этого параметра отнимается коэффициент (К):
- К=12, если вес женщины более 90 кг;
- К=11, если менее 90.
Полученную разницу нужно умножить на 155.
Метод Соловьёва
ВП = (ВДМ-КС) х 155
Сперва нужно рассчитать коэффициент Соловьёва (КС). Для этого измеряют окружность запястья:
- если она более 16 см, то исходный коэффициент – 11;
- если менее 16 — то 12.
В остальном используется такая же формула, как по методу Джонсона.
Метод Добровольского
ВП = (Р-96) х 0,05
Чтобы получить результат нужно взять рост будущей матери (Р) в см и отнять от него 96. Данную сумму умножают на 0,05.
Формула основывается на предположении о существовании связи между конституциональным типом матери и весом плода при рождении.
УЗИ
Расчёты производятся с помощью аппарата с использованием специальных уравнений. Для этого учитываются такие показатели, как длинна кости бедра (ДКБ), окружности головы (ОГ) и живота (ОЖ), а также размер головы (РГ) плода.
Для расчёта могут быть использованы 2 формулы:
- Шепард. -1,7492+0,166(РГ)+0,46(ОЖ)-(2,646(ОЖхРГ))/100.
- Хэдлок. 1,3598+0,051(ОЖ)+0,1844(ДБК)–0,0037(ОЖхДБК).
Возможные погрешности
Даже аппарат УЗИ, расчётам которого практически нет равных, может допустить погрешность примерно 14% при использовании метода Хэдлока. Несмотря на это, он всё равно остаётся наиболее точным, около 80%.
Формулы, которые использовались до появления аппаратных расчётов, на сегодняшний день устарели и могут быть применены только будущими матерями из любопытства. Но при этом необходимо помнить, что их точность составляет не более 55%.
Больше всего на появление погрешностей могут повлиять пропорции тела беременной. Если у неё имеются лишние килограммы и жировые отложения, или, наоборот – показатели веса ниже нормы до беременности, то точность расчётов снижается.
Также сложно определить вес детей при беременности двойней.
Результаты фетометрии – приговор или подсказка к действиям?
Нужно отметить, что внутриутробное развитие ребенка отличается индивидуальностью и некоторой волнообразностью. Поэтому достоверную расшифровку результатов УЗИ способен сделать только акушер-гинеколог, ведущий беременность. Конечно, данные, полученные при каждом обследовании, соотносятся с параметрами в приводимой выше таблице. Однако, они не зря называются средними. В развитии малыша большую роль играет и такой фактор, как генетическая предрасположенность.
Например, если родители отличаются небольшим ростом, некоторое несоответствие всех фактических параметров малыша, т.е. их уменьшение, тем, что считаются нормальными, вполне ожидаемо. Но вот если разница окажется лишь в 1-2 параметрах и причем существенная или параметры отличаются от нормы – отстают/опережают – более, чем на 2 недели или на 2 строчки в таблице, это уже станет поводом к выяснению причин подобного явления и назначению дополнительных диагностик.
Именно благодаря фетометрии, гинеколог совместно с генетиком могут еще на ранней стадии развития малыша диагностировать такие серьезные заболевания, как гидроцефалия (нарушение развития головного мозга), гипотрофия (несоответствие массы плода его длине, вызванное дефицитом питания), задержка внутриутробного развития и др.
В подобных случаях разработка индивидуальной программы ведения беременности, обязательно включающей проведение экстренных терапевтических мер и внесение корректив в режим жизни беременной женщины, практически всегда дают положительные результаты, и на свет появляется здоровый малыш.
Так что, фетометрия – это прекрасный способ познакомиться со своим малышом еще до его рождения и убедиться в том, что его развитие, так же, как ход всей беременности, протекает без осложнений.