Процесс развития эмбриона человека: современный взгляд
Содержание:
- Маточное бесплодие
- Формирование бластулы
- 1-й месяц беременности
- Эмбрион 12 недель — 13 недель
- Седьмая неделя
- Органогенез
- ОПЛОДОТВОРЕНИЕ, РАЗВИТИЕ ПЛОДНОГО ЯЙЦА
- Как проходит развитие эмбрионов после ЭКО по дням
- Развитие у человека
- Последствия замирания второго эмбриона после 3 недель
- Синдром исчезающего плода
- Чем отличаются эмбрион, плод и новорождённый
- Почему на УЗИ не виден эмбрион?
- Причины нарушения развития организмов
- Эмбрион 4 недели
Маточное бесплодие
Если же на пути сперматозоида и яйцеклетки не встретилось препятствий, то происходит оплодотворение, т.е. слияние двух половых клеток, содержащих генетический материал мужчины и женщины. Для упрощения мы называем этот процесс слиянием, однако на самом деле это сложный механизм, в результате которого образуется клетка, содержащая материнские и отцовские гены, однако ее генетический профиль совсем иной – он уникален. Эта клетка носит название зигота. После чего благодаря работе ресничек эпителия маточной трубы происходит ее медленное продвижение по маточной трубе, параллельно происходит процесс дробления клетки и превращения ее в многоклеточную.
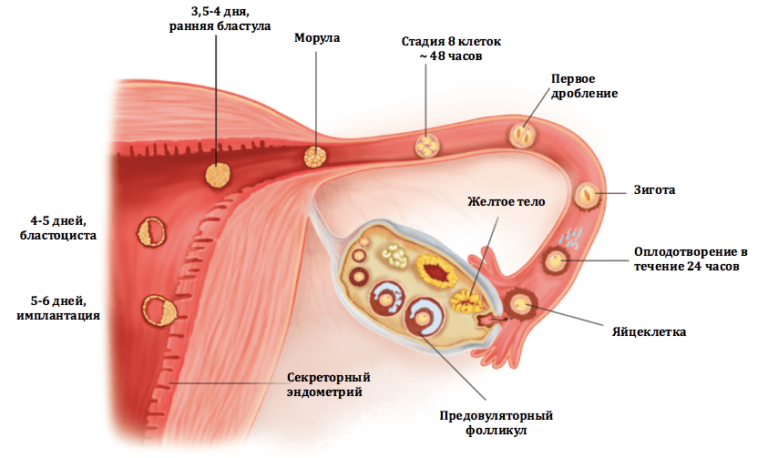
Овуляция, оплодотворение и имплантация зародыша, происходящие с 14 по 20 дни менструального цикла
В среднем эмбрион достигает места имплантации за 5-6 дней, т.е. к 19-20 дню менструального цикла (если овуляция произошла на 14 день цикла+5-6 дней). Это время необходимо для того, чтобы:
- образовавшаяся зигота претерпела несколько дроблений и достигла стадии бластоцисты, когда клетки организованы таким образом, что часть их может обеспечить инвазию «врастание» в эндометрий матки,
- под действием лютеинизирующего гормона (ЛГ), вырабатываемого гипофизом головного мозга в ответ на овуляцию, ложе вышедшей яйцеклетки (гранулезные клетки) превратилось в желтое тело,
- произошла секреторная трансформация эндометрия, ткани выстилающей полость матки, под действием достаточного количества прогестерона (ПГ). Прогестерон вырабатывается желтым телом.
Здесь необходимо отметить, что сроки овуляции и имплантации, приведенные в нашей статье являются средними. У женщины цикл может длиться более 28 дней; овуляция происходить не на 14 сутки, а быть раньше или позже этого срока.
В норме после имплантации эмбриона происходит плотное его прикрепление — врастание ворсин хориона в эндометрий матки под продолжающимся действием прогестерона. И беременность развивается, на что указывает отсутствие менструальных выделений в срок очередной менструации
Хочется обратить ваше внимание на то, что отсутствие менструации не говорит о том, что эмбрион развивается в полости матки. А свидетельствует лишь о том, что гормональный фон не изменился — продолжается действие прогестерона, т.е
где-то развивается беременность.
В случае если у Вас проходимость по трубам была затруднена или одна из труб уже удалена по поводу внематочной беременности, вам следует выполнить УЗИ органов малого таза и убедиться, что эмбрион находится именно в полости матки! Мы рассмотрели благоприятную ситуацию, когда происходит имплантация эмбриона и развитие беременности. Однако если существуют какие-либо факторы, изменяющие состояние полости матки, которые мешают имплантации, речь идет о маточном бесплодии. К этим факторам могут относиться как врожденная патология – аномалии развития матки, так и приобретенные состояния:
- Полипы и гиперплазия эндометрия,
- Миома матки (растущая в полости или любой локализации, деформирующая полость),
- Внутриматочные синехии – соединительно-тканные перегородки, возникшие в результате агрессивных внутриматочных вмешательств, абортов, перенесенного острого воспалительного процесса и др.
- Инородные тела в полости матки,
- Эндометриоз,
- Хронический эндометрит.
Вышеописанные заболевания могут быть диагностированы как при целенаправленном поиске, так и быть находкой во время выполнения других диагностических исследований по поводу бесплодия таких, как:
- УЗИ органов малого таза,
- Цифровая гистеросальпингоскопия (ЦГСС),
- МРТ органов малого таза,
- Гистероскопия,
- Лапароскопия,
- Пайпель-биопия и др.
Преодолеть данную форму бесплодия возможно с помощью хирургического и/или медикаментозного лечения выявленных заболеваний. Нередко имеет сочетание нескольких патологий, требующее длительного комплексного лечения.
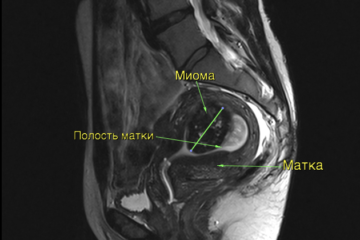
| МРТ органов малого таза В полости матки виден субмукозный (растущий в полость) узел миомы. |
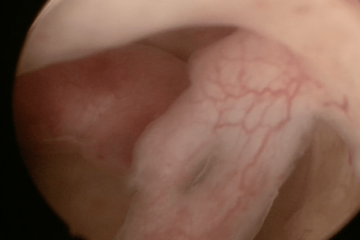
| Гистероскопия – осмотр полости матки В полости матки два полипа эндометрия. |
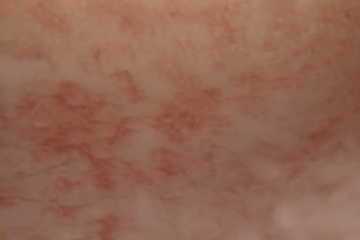
| Гистероскопия Обнаружены признаки хронического эндометрита: микрополипы эндометрия, «инъецированность» сосудами |
Формирование бластулы
После того, как седьмое расщепление произвело 128 клеток , морула становится бластулой . Бластула обычно представляет собой сферический слой клеток ( бластодерма ), окружающий полость, заполненную жидкостью или желтком ( бластоцель или бластоциста ).
Млекопитающие на этой стадии образуют структуру, называемую бластоцистой, которая характеризуется внутренней клеточной массой, отличной от окружающей бластулы. Бластоцисту нельзя путать с бластулой; хотя они похожи по строению, их клетки имеют разные судьбы. У мышей первичные половые клетки возникают из слоя клеток во внутренней клеточной массе бластоцисты ( эпибласта ) в результате обширного репрограммирования всего генома . Репрограммирование включает глобальное деметилирование ДНК, чему способствует путь эксцизионной репарации оснований ДНК, а также реорганизация хроматина , что приводит к тотипотентности клеток .
Перед гаструляцией клетки трофобласта дифференцируются на два слоя: внешний слой образует синцитий (т. Е. Слой протоплазмы, усеянный ядрами, но не демонстрирующий признаков подразделения на клетки), называемый синцитиотрофобластом , тогда как внутренний слой образует синцитий. цитотрофобласт или «слой Langhans», состоит из хорошо определенных клеток. Как уже говорилось, клетки трофобласта не способствуют формированию собственно эмбриона; они образуют эктодерму хориона и играют важную роль в развитии плаценты . На глубокой поверхности внутренней клеточной массы слой уплощенных клеток, называемый энтодермой , дифференцируется и быстро принимает форму небольшого мешочка, называемого желточным мешком . Между оставшимися клетками массы появляются промежутки, и за счет увеличения и слияния этих пространств постепенно развивается полость, называемая амниотической полостью . Дно этой полости образовано эмбриональным диском , который состоит из слоя призматических клеток — эмбриональной эктодермы, происходящей из внутренней клеточной массы и лежащих на стыке с энтодермой.
Формирование зародышевых листков
Сравнительная эмбриология позвоночных.
Эмбриональный диск становится овальным , а затем грушевидной формой, более широкий конец направлен вперед. Ближе к узкому заднему концу образуется непрозрачная примитивная полоса , которая тянется вдоль середины диска примерно на половину его длины; на переднем конце полосы имеется утолщение в виде шишки, называемое примитивным узлом или узлом ( у птиц он известен как узел Генсена). На поверхности полоски появляется неглубокая бороздка, примитивная бороздка , и передний конец этой бороздки через отверстие, бластопор , сообщается с желточным мешком . Примитивная полоса образуется утолщением осевой части эктодермы, клетки которой размножаются, растут вниз и смешиваются с клетками нижележащей энтодермы. По бокам примитивной полоски третий слой клеток, мезодерма , простирается латерально между эктодермой и энтодермой; Хвостовой конец первичной полоски образует клоаки мембраны . Бластодерма теперь состоит из трех слоев: внешней эктодермы, средней мезодермы и внутренней энтодермы; каждый имеет отличительные характеристики и дает начало определенным тканям тела. У многих млекопитающих имплантация эмбриона в матку матери происходит когда-то во время формирования зародышевых листков .
1-й месяц беременности
Главное событие: менструация.
Главное событие: овуляция.
Фактически в первую и вторую неделю вы еще не беременны.
Дни вашей последней менструации и овуляции засчитываются как первые две недели вашей беременности даже с учетом того факта, что новая жизнь внутри вас пока еще не зародилась.
3-я неделя беременности
Главное событие: оплодотворение.
Это неделя, с которой беременность по-настоящему начинается.
Сперматозоид и яйцеклетка встречаются и сливаются воедино в одной из фаллопиевых труб. Оплодотворенная яйцеклетка называется «зигота». Если оплодотворено более одной яйцеклетки, беременность будет многоплодной (два ребенка и более).
В норме зигота состоит из 46 хромосом: 23 хромосомы от вас и 23 — от отца. Хромосомы определяют пол будущего ребенка, который зависит от половой хромосомы папы: если сперматозоид несет в себе Y-хромосому — родится мальчик, если Х-хромосому — девочка.
Также хромосомы определяют и такие характерные черты, как цвет глаз и волос, наследственный психотип, особенности поведенческих реакций и — в каком-то смысле — личность ребенка.
Через 24 часа после оплодотворения яйцеклетки зигота начинает делиться на две клетки. В течение следующих 72 часов продолжается клеточное деление, и в результате образуется маленькая группа клеток, внешне напоминающая ягоду малины и именуемая «морулой». Во время своего внутреннего дробления на новые клетки морула движется по фаллопиевой трубе по направлению к матке.
4-я неделя беременности
Главное событие: имплантация.
В течение примерно трех суток с момента оплодотворения яйцеклетки морула достигает матки и проникает в нее. Теперь группа клеток, продолжающих свое деление, называется «бластоцистой». Ее можно увидеть даже невооруженным глазом.
Бластоциста находится в свободном плавании в полости матки около двух-трех суток, отращивая на своей поверхности крохотные выступы, которые помогут ей прикрепиться к слизистой оболочке матки. Ее окружает амниотическая жидкость — биологически активная среда, которая и надежно защищает ребенка, и является для него источником питательных веществ на протяжении всей беременности.
К седьмым суткам после оплодотворения яйцеклетки бластоциста оказывается готовой к «имплантации» — так называют процесс прикрепления плодного яйца к стенке матки. Длится он примерно двое суток.
Бластоциста прикрепляется к стенкам матки в оптимальном с точки зрения развития беременности месте. Обычно это происходит в области передней или задней стенки.
Уже к моменту, когда яйцеклетка только начинает опускаться в полость матки, бластоциста делится на две части.
Одна часть, внутренняя группа клеток, образует эмбриобласт, который впоследствии становится эмбрионом.
Внешняя группа клеток служит питательной оболочкой — трофобластом, часть которого идет на начинающееся строительство плаценты.
Плацента будет питать и защищать плодное яйцо, эмбрион, плод и наконец будущего ребенка на протяжении всего внутриутробного периода развития.
Как только имплантация произошла, зачатие можно считать совершившимся. Именно факт имплантации оплодотворенной яйцеклетки в матке и все последующие гормональные процессы в женском организме предотвращают приход очередной менструации.
Женщины, хорошо знающие свой организм или обладающие повышенной чувствительностью (как физиологической, так и психологической), уже на этом сроке могут заметить первые признаки наступившей беременности.
Какие же изменения происходят сейчас в женском организме, с какими новыми для себя ощущениями может столкнуться будущая мама?
Эмбрион 12 недель — 13 недель
В этот период можно посетить гинеколога, пройти УЗИ исследование в режиме 3D реконструкции. По завершению вы сможете получить фотографию вашего будущего ребенка. УЗИ на 12 неделе беременности с 100% точностью определяет пол ребёнка. На момент УЗИ проводится скриннинг, который выявляет патологии или отклонения в развитии. Малыш теперь можно посасывать пальчик, так как возник сосательный рефлекс. Печень и поджелудочная железа продуцируют секреты. В кишечнике формируется меконий – первородный кал. Завершается формирование половых органов. Рост малыша около 15 см, вес 40-50 гр. Несмотря на то, что ребёнок так мал, это уже человек. Все органы на своих местах, теперь его организм будет более устойчив к негативным воздействиям. Остаётся только расти. Первый триместр подошел к концу.
Седьмая неделя
На 29-35 дни закладываются половые органы плода, развиваются глаза, внутреннее ухо. В данный период появляется слабозаметная пуповина. На лице плода развиты верхняя губа и носовые полости. Происходит развитие отделов мозга.
Также в этот период завершается формирование пуповины и начинает функционировать маточно-плацентарное кровообращение. Пальчики видны достаточно отчетливо, но они все не разделены между собой.
На воздействие внешних раздражителей ребенок спонтанно двигает ручками. Хорошо развиты глаза, уже прикрытые веками. На седьмой неделе у малыша появляется хвостик, который будет оставаться у него до 10 недели. Матка у беременной женщины увеличилась в два раза.
Органогенез
Эмбрион человека, 8-9 недель, 38 мм (1,5 дюйма)
В какой-то момент после определения различных зародышевых листков начинается органогенез . Первая стадия у позвоночных называется нейруляцией , когда нервная пластинка складывается, образуя нервную трубку (см. Выше). Другие общие органы или структуры, которые возникают в это время, включают сердце и сомиты (также выше), но с этого момента эмбриогенез не следует общей схеме среди различных таксонов животных .
У большинства животных органогенез, наряду с морфогенезом , приводит к появлению личинки . Вылупление личинки, которая затем должна претерпеть метаморфоз , знаменует собой конец эмбрионального развития.
ОПЛОДОТВОРЕНИЕ, РАЗВИТИЕ ПЛОДНОГО ЯЙЦА
Беременность
наступает в результате оплодотворения — слияния зрелых мужской
(сперматозоид) и женской (яйцеклетка) половых клеток.
Созревание мужских и женских половых клеток является сложным многоступенчатым процессом.
Сперматогенез происходит
в извитых семенных канальцах мужских гонад. К периоду половой зрелости
образуются зрелые сперматозоиды, способные к оплодотворению. Полному
созреванию предшествует редукционное деление, в результате которого в
ядре сперматозоида содержится гаплоидный набор хромосом.
Пол
будущего ребенка зависит от того, носителем какой половой хромосомы
является сперматозоид, оплодотворивший яйцеклетку. Яйцеклетка всегда
содержит Х-хромосому. Слияние с яйцеклеткой сперматозоида, содержащего
Х-хромосому, дает начало эмбриону женского пола. При оплодотворении
сперматозоидом, имеющим Y-хромосому, возникает эмбрион мужского пола.
При
половом сношении во влагалище женщины изливается в среднем около 3-5 мл
спермы, в которой содержится 300-500 млн сперматозоидов. Часть
сперматозоидов, в том числе и неполноценных, остается во влагалище и
подвергается фагоцитозу. Этому во многом способствует кислая среда
влагалища, которая неблагоприятна для жизнедеятельности сперматозоидов.
Вместе
со сперматозоидами во влагалище попадают и другие составные части
спермы. Особая роль принадлежит простагландинам
Под их влиянием
усиливается сократительная активность матки и маточных труб, что очень
важно для нормального транспорта гамет
Как проходит развитие эмбрионов после ЭКО по дням
Через 12 часов после оплодотворения наступает первая стадия развития эмбриона после ЭКО – зигота, у которой есть двойной набор хромосом. Через 24 часа клетки должны делиться. Их называют бластомерами. На третий день насчитывается от шести до восьми бластомеров. На этом этапе развития эмбрионов после ЭКО они могут прекратить развиваться и погибнуть, если обнаружится поломка генома.
На четвёртые сутки наступает стадия морулы, а к концу этого дня в моруле образуется полость, а бластомеры делятся на две группы, каждая из которых в последующем способна выполнять свою функцию. На пятые сутки развития эмбрионов после ЭКО наступает стадия бластоцисты. Именно на этой стадии эмбрион имплантируют в матку.
Развитие у человека
Вначале проходят морфологические процессы оплодотворения, дробления и начала имплантации. Эмбриональный период содержит стадии гаструляции, образования бластул, нейруляции. Предплодный этап включает активный органогенез, закладку органов. Во время плодной фазы формируется плод под защитной капсулой.
Этапы различаются по времени:
- начальный занимает 1 неделю до времени крепления зародыша в слизистом маточном слое;
- эмбриональный длится 8 недель;
- предплодный — от 9 до 12 недель;
- плодный проходит в оставшиеся 13 недель.
Во время эмбрионального этапа происходит окончание имплантации и формирование диска зародыша, формируется первичная линия и прехордальная полоса. Образовываются амниотический и зародышевый пузырек. Этап характеризуется продолжением гаструляции, образованием листков, хорды, нервной трубки и гребня. Происходит начальная стадия закладки кровеносной системы, сердца, формируется предпочка, отделяется первичная кишка.
В предплодном периоде зародыш приподнимается в пространстве амниона, закладывается желудок, печень, эндокринные органы, поджелудочная железа. На 5-й неделе развиваются дыхательные органы, легочные доли, окончательно формируются почки, прямая кишка, урогенитальная система. Образовываются пальцы кисти, уши, глазные яблоки, развиваются грудные железы. До восьмой недели формируются конечности, разрывается мембрана клоаки, увеличивается в размерах голова.
Последствия замирания второго эмбриона после 3 недель
Замирание одного из плодов на сроке от 3 недель — не такое редкое явление. Оно встречается в 2 – 7% случаев многоплодных беременностей. В основном это монохориальное многоплодие, когда два или несколько эмбрионов объединены общей оболочкой.
Естественно, что женщину, узнавшую о гибели одного из плодов одолевают страхи: выживет ли второй ребенок в таких условиях? Каковы риски? На эти вопросы ответить однозначно сложно, так как последствия замирания одного из плодов для жизнедеятельности второго зависят от срока, на котором произошёл сбой.
Гинекологи выделяют три периода:
До 10 недель беременности. Гибель одного из эмбрионов в 1 триместре никак не сказывается на самочувствии матери и развитии беременности в целом. Возможно, женщина заметит у себя кровянистые выделения, однако угрозы выкидыша не будет.
Существует миф, будет умерший эмбрион отравляет второй плод, особенно в случае общей оболочки, но научного подтверждения этому нет. Другое дело, если эмбрион погиб в результате генетического отклонения или врождённого заболевания, которому может быть подвергнут второй ребёнок. В этом случае беременность развивается нормально, но рождённый малыш будет иметь проблемы со здоровьем. Однако они будут обусловлены внутриутробной патологией, а не гибелью во время беременности второго плода.
10-13 недель. На этом сроке формируется плацента, богатая кровеносными сосудами. У однояйцевых близнецов, имеющих одну плаценту на двоих, присутствует анастомоз — соединение сосудов в единое русло. При гибели одного плода второй часто испытывает проблемы с кровоснабжением.
Проверить насколько это опасно можно обследуясь с помощью допплеровского УЗИ, четко показывающего кровоток. При отсутствии отклонений в циркуляции крови выживший плод развивается нормально. В остальных случаях (примерно 25%) развивается поражение головного мозга, и малыш может родиться с ДЦП или другой патологией. Риск гибели второго плода увеличивается в 2 раза.
Свыше 13 недель. Поздний срок беременности — самый опасный, причём не только для жизни будущего ребёнка, но и для матери. У неё высок риск развития синдрома диссеминированной внутрисосудистой коагуляции — нарушения свёртываемости крови, в результате чего у беременной увеличивается кровоточивость, выступает сыпь в виде кровянистых пятен, понижается давление и нарушается работа некоторых внутренних органов.
В этом случае женщина ложится в стационар до самых родов и постоянно принимает специальные препараты, влияющие на состав и свойства крови — антикоагулянты, антиагреганты, ангиопротекторы и пр.
Оставшийся в живых плод также страдает. Из-за нарушения кровотока, тело умершего малыша становится своеобразным резервуаром, куда собирается кровь, и живой плод будет обескровлен. Этого можно избежать, если вовремя предпринять соответствующие меры.
На фоне ДВК-синдрома у матери малыш испытывает сильное кислородное голодание, что увеличивает риск поражения головного мозга и рождения ребёнка с ДЦП. По этой причине в случае гибели одного из плодов на позднем сроке женщине в срочном порядке делают кесарево сечение.
Синдром исчезающего плода
Гинекологи утверждают, что около 70% всех беременностей — многоплодные, но к 3-й неделе один из эмбрионов погибает незаметно для матери.
На ранних сроках гибель второго плода при дихорионической беременности (когда каждый плод имеет свою оболочку) не дает симптомов, поэтому женщина даже не знает, что у нее был второй эмбрион. Он рассасывается в утробе и не визуализируется ни на УЗИ, ни в ходе родов. Врачи могут только предположить наличие двойни по косвенным признакам, но точного подтверждения, если эмбрион погиб на сроке до 6 недель, у них не будет.
Это так называемый феномен исчезающего плода, при котором плод практически бессимптомно самоустраняется. Косвенно можно увидеть изменения по снижению концентрации гормона ХГЧ, ведь при многоплодной беременности его уровень выше, чем при ожидании одного малыша.
Второе название феномена — резорбция — самоустранение замершего в развитии эмбриона. Это состояние не опасно, а вот замирание плода на более поздних сроках несет определенные риски.
Чем отличаются эмбрион, плод и новорождённый
Споры о том, с какого момента человек имеет право считаться человеком, идут очень давно. Ведь со стороны не очевидно, чем человеческий зародыш в возрасте 5 недель отличается от того же самого зародыша в возрасте 30 недель — и почему вдруг у последнего должно быть больше прав, чем у первого.
Тем не менее ответ на этот вопрос существует. Его дали учёные, биологи и гинекологи, в течение долгих лет изучавшие внутриутробное развитие человека.
Если коротко, то в своём внутриутробном развитии будущий человек проходит три ключевых этапа, на каждом из которых он последовательно превращается в нечто новое и более сложное.
Этап 1. Эмбрион
Длится с момента зачатия до 8‑й недели. Этап начинается со слияния сперматозоида и яйцеклетки. Это приводит к созданию единой клетки с набором хромосом, полученных и от матери, и от отца.
Затем клетка начинает делиться и превращается в шарик из клеток, из которых постепенно начинают формироваться ткани. На 14‑й день у эмбриона появляются первые признаки нервной системы, а к концу 8‑й недели у него появляются зачатки всех ключевых человеческих систем.
Этап 2. Плод
Длится приблизительно от 8‑й недели до 21‑й недели. На этом этапе продолжают формироваться органы и ткани. С каждой неделей плод всё больше начинает напоминать младенца, однако им всё-таки не является. Ключевое отличие — неспособность выжить вне тела матери. По сути, мы не погрешим против истины, если скажем, что до 21‑й недели плод — это такой «временный орган» в материнском теле.
Этап 3. Младенец
Понять, когда именно плод становится младенцем (то есть человеком), достаточно сложно. В некоторых случаях высококвалифицированные врачи-неонатологи XXI века способны спасти младенца, преждевременно родившегося на 23‑й неделе — это конец второго триместра беременности.
И хотя шанс на выживание вне тела матери в этом возрасте невелик, он всё-таки есть. Поэтому, если роды произойдут и ребёнок выживет, мы обязаны считать его человеком — ведь он самостоятельно живёт вне тела матери.
Но пока рождения не произошло, это всё-таки плод, а не младенец. В отличие от младенца, плод полностью зависит от организма матери и может погибнуть в результате естественных причин — то есть в результате выкидыша.
В большинстве случаев ребёнок рождается приблизительно на 40‑й неделе. В это время его органы и ткани уже достаточно сформированы, чтобы функционировать без поддержки материнского организма. И хотя без заботы родителей младенец обходиться не может, он всё-таки способен самостоятельно питаться, дышать и пусть пока ограниченно, но воспринимать окружающий мир.
Почему на УЗИ не виден эмбрион?
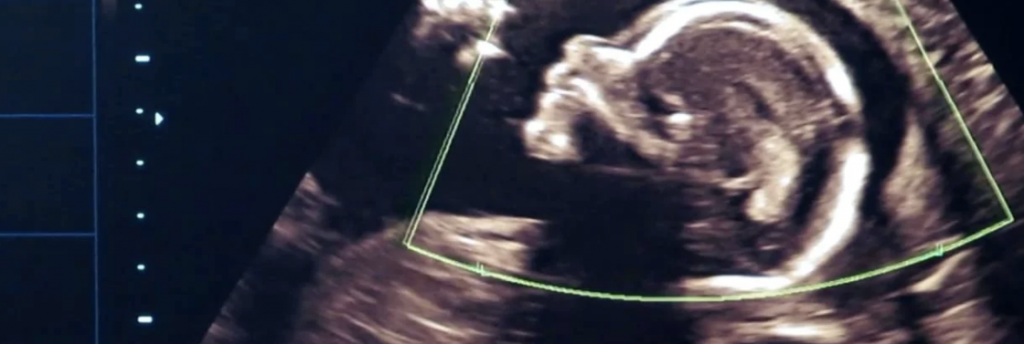
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Причины нарушения развития организмов
Способность организма к регуляции жизненных функций и ответной реакции на отрицательное воздействие окружающей среды не приходит сразу с рождения. Наоборот, при появлении на свет, еще толком несформированный зародыш больше всего подвержен влияниям негативных факторов. У животных и растений были выработаны специальные приспособления для защиты эмбриона. Сюда относится питательная ткань, обволакивающая зародыш или непосредственное получение питательных веществ из организма матери. Но, несмотря на это, факторы окружающей среды всё равно влияют на развитие зародыша, останавливая рост или же, наоборот, ускоряя процесс.
Факторы, которые вызывают нарушения в развитии зародыша, называются тератогенными. В зависимости от причины возникновения нарушений различают биологические, физические и химические факторы.
Биологические факторы наиболее вредны для организма. К ним относятся различные заболевания, вызванные вредными макро- и микроорганизмами или нарушением деления клеток. Сюда же относится нарушение обмена веществ. Особенно опасным является воздействие болезней беременной матери на эмбрион.
Физические факторы, наносящие вред организму — это различного рода ионизирующие облучения, чрезмерное воздействие ультрафиолетовых лучей, шумы, вибрации и др.
К химическим факторам относятся вредные химические соединения: тяжелые металлы, фенолы, бензапирен, а также некоторые лекарственные средства, алкоголь, никотин и наркотики.
Особый вред на развитие эмбриона оказывает употребление его матерью алкоголя, наркотиков, никотина, угнетающих клеточное дыхание. Злоупотребление этими веществами часто приводит к необратимым нарушениям у эмбриона, а в некоторых случаях даже к летальному исходу.
Смотри также:
- Онтогенез и присущие ему закономерности
- Генетика, ее задачи
- Наследственность и изменчивость – свойства организмов
Эмбрион 4 недели
На 4 неделе из нервной трубки начинает формироваться головной и спинной мозг. В это же время сердечко делает первое сокращение. Теперь оно не остановится до самого конца жизни.
Формируются зачатки рук, ног, глаз, внутренних органов. В кровеносных сосудах начинает течь кровь. До этого питательные вещества эмбрион получал из желточного мешка, который, как и у птиц, содержит необходимые для начального этапа развития запасы. Помимо этого, желточный мешок у млекопитающих исполняет роль печени, костного мозга, почек. Именно желточный мешок содержит будущие половые клетки, которые мигрируют из него в зачатки половых желёз. После появления соответствующих органов у малыша он постепенно исчезает к концу первого триместра.